ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.10.2024
Просмотров: 25
Скачиваний: 0
ЭКГ.
У больных с ОКС ST (+) и у больных с ИМ ST(+) в период развивающегося ИМ и в начальный период острого ИМ (первые 6-12 ч заболевания) отмечают подъем сегмента ST в так называемых «прямых» отведениях (в этих отведениях в последующем будет формироваться патологический зубец Q) и реципрокное снижение ST в отведениях, при этом изменений комплекса QRS и формирования патологических зубцов Q пока еще не будет. Диагностически значимым считают подъем сегмента ST в точке J в 2 последовательных отведениях и более 0,2 мм (0,2 мВ) для мужчин и более 0,15 мм (0,15 мВ) для женщин в отведениях V2-V3 и более 0,1 мм (0,1 мВ) в других отведениях.
• В период острого ИМ в «прямых» отведениях ЭКГ резко снижается амплитуда зубца R и формируется патологический зубец Q, по амплитуде равный не менее 1/3 зубца R, а по длительности -- равный 0,04 с и более (ранее называвшийся «крупноочаговым» ИМ). Либо зубец R исчезает полностью и формируется патологический комплекс QS (ранее называвшийся трансмуральным ИМ; рис. 2).
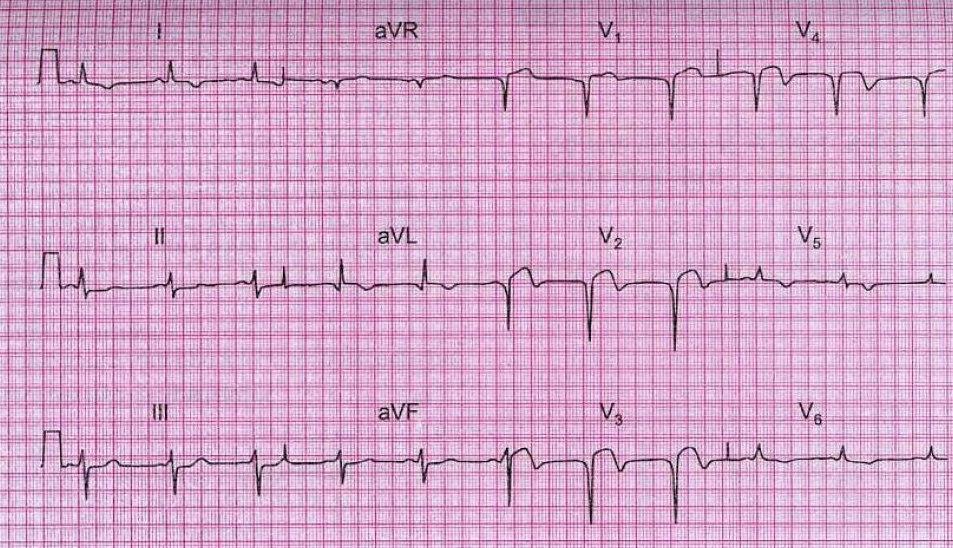
Рис. 2. Острый передний ИМ ST(+).
• Последующая эволюция ЭКГ при ИМ ST(+) сводится к возвращению сегмента ST к изоэлектрической линии и формированию в «прямых» отведениях отрицательного («коронарного») зубца Т.
• Для распространенного ИМ передней стенки левого желудочка, включая область верхушки, межжелудочковой перегородки и боковой стенки, характерны изменения ЭКГ в отведениях I, II, aVL и с V2 по V6; для инфаркта в области верхушки левого желудочка -- в отведениях V3-V4; при поражениях области межжелудочковой перегородки выявляют изменения в отведениях V1-V3; при инфаркте боковой стенки -- в отведениях I, aVL и V5, V6; для инфаркта нижней стенки характерны изменения -- в отведениях II, III и aVF.
На ЭКГ могут выявлять самые разнообразные нарушения ритма, встречающиеся при ИМ. По ЭКГ можно узнать впервые о нарушениях предсердно-желудочковой проводимости и проводимости по ножкам пучка Гиса, определить характер блокады.
Признаком, позволяющим предположить аневризму, является так называемая «застывшая» ЭКГ -- сохранение подъема сегмента ST в сочетании с комплексом QS в «прямых» отведениях, при этом может отмечаться «коронарный» зубец Т.
Ультразвуковое исследование (УЗИ) сердца -- важный дополнительный метод исследования у больных с ИМ. УЗИ позволяет выявить участки нарушения локальной сократимости миокарда левого желудочка (гипокинезия, акинезия), соответствующие зоне поражения, а также состояние сосочковых мышц и межжелудочковой перегородки, которые также могут поражаться при ИМ. Велико значение УЗИ сердца в оценке глобальной сократимости левого желудочка (величина фракции выброса левого желудочка), в оценке его формы, размеров, в распознавании таких осложнений, как образование тромбов в полостях сердца, разрывов миокарда, возникновении перикардита.
Рентгеноскопию органов грудной клетки рекомендуется проводить у всех больных с подозрением на ИМ либо с уже установленным диагнозом инфаркта. Рентгенография органов грудной клетки позволяет уточнить состояние легких, сердца. Особенно велико ее значение в диагностики начальных признаков застоя в малом круге кровообращения, которые еще не проявляются клинически.
Специальные методы диагностики.
1. Визуализация ИМ с помощью радиоактивных изотопов. Этот метод применяют, если затруднена диагностика ИМ с помощью ЭКГ, а исследование активности ферментов сыворотки крови невозможно или малоинформативно.
2. Селективная коронарография в остром периоде ИМ применяется, если планируется выполнение первичной ангиопластики и стентирования коронарных артерий.
Формулировка развернутого клинического диагноза ИМ должна отражать:
1. Характер течения (первичный, рецидивирующий, повторный).
2. Глубину некроза (ИМ с зубцом Q, или ИМ без зубца Q).
3. Локализацию ИМ.
4. Дату возникновения ИМ.
5. Осложнения (если они имелись): нарушения ритма и проводимости, острая сердечная недостаточность и др.
6. Фоновые заболевания -- атеросклероз коронарных артерий (если выполнялась коронароангиография, то указывается его тяжесть, распространенность и локализация), гипертоническая болезнь (при ее наличии) и ее стадия, сахарный диабет и др.
Раздел 4. Лечение.
В начальном периоде ИМ ST(+) основные лечебные мероприятия направлены на обезболивание, скорейшее полноценное и стойкое восстановление коронарного кровотока в инфаркт-связанной артерии и лечение осложнений, если они возникают.
1. Купирование болевого синдрома. При неэффективности 1-2-кратного приема 0,4 мг нитроглицерина в виде таблеток или спрея, используют внутривенное введение наркотических анальгетиков, среди которых наиболее эффективен 1% раствор морфина (морфина гидрохлорида). Вместо морфина могут быть использованы и другие наркотические анальгетики (промедол, фентанил) как в сочетании с транквилизаторами или нейролептиками, так и без них.
2. Оксигенотерапия должна использоваться у лиц с сатурацией кислорода <94%, респираторным дистрессом, а также иными клиническими проявлениями гипоксемии.
3. Восстановление коронарного кровотока и перфузии миокарда. Существует две возможности восстановления коронарного кровотока: тромболитическая терапия, т. е. реперфузия с помощью тромболитических препаратов (стрептокиназа, тканевые активаторы плазминогена), и чрескожное коронарное вмешательство (ЧКВ), т. е. реперфузия с помощью механического разрушения тромботических масс, окклюзирующих коронарную артерию (баллонная ангиопластика и стентирование коронарных артерий).
Попытка восстановления коронарного кровотока с помощью того или другого метода должна быть предпринята у всех больных с ИМ ST(+) в первые 12 ч заболевания (при отсутствии противопоказаний). Реперфузионные вмешательства оправданы и после 12 ч от начала заболевания, если имеются клинические и ЭКГ-признаки продолжающейся ишемии миокарда.
Абсолютные противопоказания к проведению тромболитической терапии (адаптировано из Рекомендаций экспертов США, 2013):
Перенесенные ранее интракраниальные геморрагии.
Наличие структурных цереброваскулярных поражений (например, артериовенозной мальформации).
Интракраниальные злокачественные новообразования (первичные или метастазы).
Ишемический инсульт в течение последних 3 месяцев (исключая острый ишемический инсульт в течение ближайших 4,5 часов).
Подозрение на расслоение аорты.
Активное кровотечение / кровоточивость (кроме менструации).
Значимая закрытая травма головы или травма лица в течение последних 3 месяцев.
Хирургическое вмешательство -- интракраниальное или на позвоночнике -- в течение последних 2 месяцев.
Тяжелая неконтролируемая артериальная гипертензия (которая не отвечает на экстренную антигипертензивную терапию).
Для стрептокиназы -- ее использование в течение ближайших 6 месяцев.
Относительные противопоказания к проведению тромболитической терапии (адаптировано из Рекомендаций экспертов США, 2013):
Хроническая тяжелая и плохо контролируемая артериальная гипертензия в анамнезе.
Значимая артериальная гипертензия при осмотре (систолическое артериальное давление > 180 мм рт. ст. или диастолическое > 110 мм рт. ст.).
Ишемический инсульт в анамнезе давностью более 3 месяцев.
Деменция.
Интракраниальные нарушения, не упоминавшиеся в абсолютных противопоказаниях.
Травматичная или длившаяся >10 минут сердечно-легочная реанимация.
Большие хирургические вмешательства давностью менее 3 недель.
Недавние (в течение 2-4 недель) внутренние кровотечения.
Сосудистый доступ, который не может быть подвергнут компрессии.
Беременность.
Острая пептическая язва.
Прием пероральных антикоагулянтов.
4. Учитывая чрезвычайно важную роль тромбоцитов в патогенезе ОКС ST(+), подавление адгезии, активации и агрегации тромбоцитов служит одним из ключевых моментов в лечении этой категории больных.
Ацетилсалициловую кислоту (аспирин) в качестве антиагреганта назначают больному как можно раньше. Еще более эффективным является добавление к тромболитической терапии комбинации аспирина и клопидогрела.
5. Целесообразность применения антикоагулянтов (нефракционированный гепарин, низкомолекулярный гепарин, ингибиторы Ха-фактора) связана с необходимостью сохранения проходимости и предупреждения повторного тромбоза инфарктсвязанной коронарной артерии после успешного системного тромболизиса; профилактикой формирования пристеночных тромбов в левом желудочке и последующих системных артериальных эмболий, а также профилактикой возможных тромбозов вен нижних конечностей и тромбоэмболий ветвей легочной артерии.
5. Органические нитраты -- препараты, уменьшающие ишемию миокарда. Однако убедительных данных в пользу применения нитратов при неосложненном течении ИМ ST(+) нет, поэтому их рутинное применение в таких случаях не показано. Внутривенное введение нитратов может применяться в течение первых 1-2 сут. ИМ ST(+) при клинических признаках сохраняющейся ишемии миокарда, при высокой артериальной гипертензии, при сердечной недостаточности.
6. Применение β-адреноблокаторов на раннем этапе лечения больных с ИМ ST(+) (за счет снижения потребности миокарда в кислороде) способствует уменьшению ишемии миокарда, ограничению зоны некроза и вероятности возникновения жизнеугрожающих нарушений ритма, в том числе фибрилляции желудочков. У «стабильных» больных, не имеющих нарушений гемодинамики (артериальной гипотензии, острой левожелудочковой недостаточности), нарушений проводимости сердца, бронхиальной астмы, в первые часы ИМ ST(+) возможно внутривенное введение β-адреноблокаторов с последующим переходом на поддерживающий прием внутрь.
7. Ингибиторы ангиотензинпревращающего фермента (АПФ) (каптоприл, эналаприл, рамиприл, периндоприл, зофеноприл, трандолаприл и др.) следует назначать с первых суток ИМ ST(+), если нет противопоказаний. Учитывая нестабильность гемодинамики в первые сутки ИМ ST(+), возможность одновременного применения β-адреноблокаторов и нитратов, первоначальные дозы ингибиторов АПФ должны быть небольшими с последующим их увеличением под контролем АД, уровня калия и креатинина плазмы крови до максимально переносимых доз либо до достижения их целевых значений. Если больной не переносит ингибиторы АПФ, можно использовать блокаторы рецепторов ангиотензина II (валсартан, лозартан, телмисартан и др). Особенно эффективны ингибиторы АПФ у больных ИМ ST(+), у которых в ранней фазе заболевания имелось снижение фракции выброса или были признаки сердечной недостаточности.
В зависимости от клинической картины и тяжести, острая сердечная недостаточность (ОСН) у больных ИМ подразделяется на четыре класса (классификация Killip).
I класс: умеренная одышка, синусовая тахикардия при отсутствии застойных хрипов в легких.
II класс: влажные незвонкие мелкопузырчатые хрипы в нижних отделах легких не выше лопаток, захватывающие менее 50% поверхности легких (интерстициальный отек легких).
III класс: влажные незвонкие мелкопузырчатые хрипы, захватывающие более 50% поверхности легких (альвеолярный отек легких).
IV класс: кардиогенный шок.
Для лечения ОСН I-II класса по Killip используют:
1. Ингаляцию кислорода через лицевую маску либо через носовые катетеры под контролем насыщения крови кислородом.
2. Внутривенное введение петлевых диуретиков (фуросемид) в дозе 20-40 мг с интервалом 1-4 ч в зависимости от необходимости.
3. Внутривенную инфузию нитратов (нитроглицерин, изосорбида динитрат) в начальной дозе 3-5 мг/ч при отсутствии артериальной гипотензии.
