ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 17.03.2024
Просмотров: 33
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
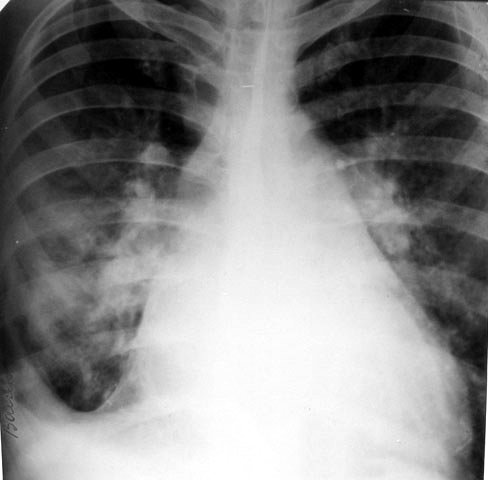 | Рис. 10. Рентгенограмма органов грудной клетки в прямой проекции. Жидкость в перикарде: сглаженность контуров сердца. Гидроторакс: затемнение правого реберно-диафрагмального и кардио-диафрагмального синусов. Полнокровие корней легких. |
При хроническом констриктивном перикардите кальциноз перикарда визуализируется основными рентгенологическими методами, особенно при рентгеноскопии, а также эхо-КГ. Регистрируется снижение сократимости сердца.
Аневризма аорты. Часто при рентгенографии грудной клетки патологии не выявляется. Однако расширение тени аорты, особенно впервые выявленное, должно вызывать подозрение на расслаивание. Если корень аорты обызвествлен, отхождение кальцифицированной интимы от наружного контура сосуда более, чем на 1 см делает диагноз весьма вероятным. При рентгенографии поясничного отдела позвоночника в 80% случаев справа или слева от поясничных позвонков изображается обызвествление с округлыми контурами, мягкотканное образование, отсутствие тени левой поясничной мышцы. Стандартная КТ позволяет определить диаметр аорты, протяженность ее расширения, вид аневризмы, воздействие на окружающие структуры. Для оценки деталей морфологии применяется КТ с болюсным контрастированием и МРТ. Эхо-КГ применяют для скрининга аневризм в области восходящей аорты. При угрожающем разрыве аорты, расслаивающих аневризмах методом выбора является торакальная аортография.
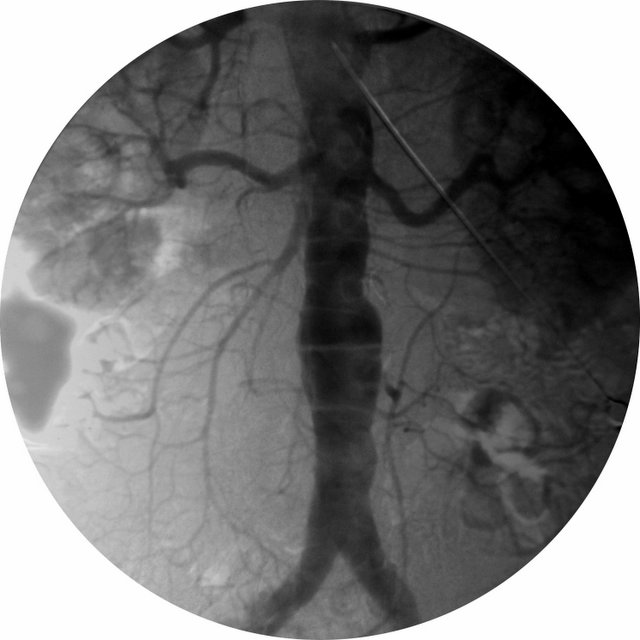  | Рис. 11. Аортограмма в прямой проекции. Аневризма брюшного отдела аорты: локальное расширение аорты (стрелка). |
До 80% аневризм брюшного отдела аорты видны на рентгенограммах. При УЗИ также определяется аневризма брюшного отдела аорты. Возможности КТ и МРТ те же, что и при аневризмах грудной аорты.
ТЭЛА (тромбоэмболия легочной артерии). Диагностические критерии при рентгенографии:
-
Высокое стояние правого или левого купола диафрагмы; -
Плевральный выпот; -
Ателектаз; -
Полнокровие корней легких; -
Фокальный или параплевральный инфильтрат; -
Внезапный обрыв хода сосуда.
Все это неспецифичные, хотя и встречающиеся при ТЭЛА признаки.
Симптом Вестермарка (локальное уменьшение легочной васкуляризации) высокоспецифичен, но низкочувствителен.
Как оптимальный метод рассматривается спиральная КТ с болюсным усилением:
Выявляются прямые симптомы эмболии центральных ветвей легочной артерии с чувствительностью 85-100%;
В отличии от других методов дополняет рентгенографию в распознавании инфарктов легкого и в установлении альтернативного диагноза.
Ожидается, что в будущем КТ полностью вытеснит сцинтиграфию, а ангиопульмонография сохранит значение только при неинформативности КТ.
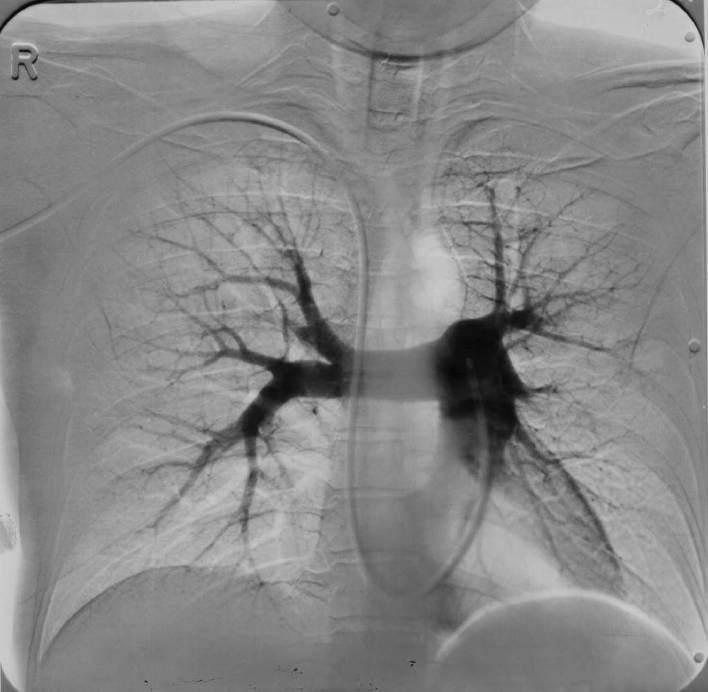 | Рис. 12. Ангиопульмонограмма в прямой проекции. |
Ангиопульмонография – эталонный метод диагностики ТЭЛА.
Показания:
-
Средняя либо неопределенная вероятность ТЭЛА по данным вентиляционно-перфузионной сцинтиграфии легких + клиника ТЭЛА. -
Для дифференциальной диагностики истинного рецидива ТЭЛА (из-за неэффективности лечения) и эмболии вследствие фрагментации локального тромба (коррекции лечения не требуется).
Ангиопульмонографию можно не проводить, если вероятность ТЭЛА по результатам вентиляционно-перфузионной сцинтиграфии низкая, имеется достаточный функциональный резерв сердечно-сосудистой и дыхательной систем, а по данным неинвазивных исследований в динамике нет признаков проксимального тромбоза глубоких вен. В этом случае прогноз благоприятный. Достоверный диагноз: внезапный обрыв ветви легочной артерии, контур тромба. Вероятный диагноз: резкое сужение ветви легочной артерии, медленное вымывание контраста.
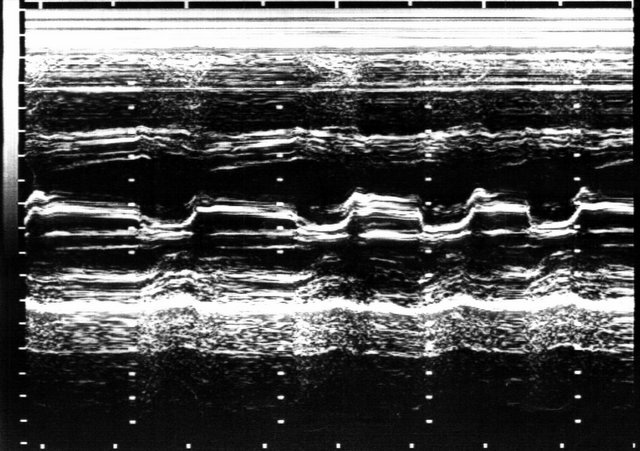 | Рис. 13. Эхокардиограмма (парастернальная позиция). Митральный стеноз: фиброз створок и ограничение движения задней створки. |
Митральный стеноз. Диагностические критерии:
-
Фиброз и кальциноз створок митрального клапана. -
Однонаправленное движение створок митрального клапана. -
Гипертрофия левого предсердия и правого желудочка. -
Легочная гипертензия.
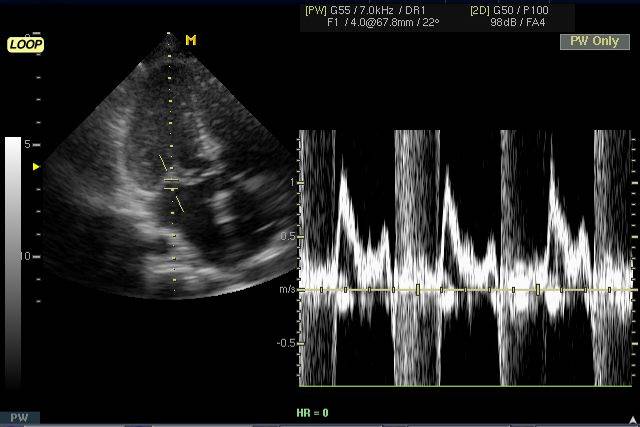 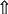 | Рис. 14. Эхокардиограмма (апикальная позиция) и допплерограмма (импульсный режим). Митральная регургитация (стрелка). |
Митральная недостаточность. Диагностические критерии:
-
Поток регургитации на допэхо-КГ. -
Дилатация левого предсердия и желудочка. -
Венозный застой в легких.
  | Рис. 15. Эхокардиограмма (апикальная позиция). Аортальный стеноз: фиброз и утолщение правой коронарной створки (стрелка). |
Аортальный стеноз. Диагностические критерии:
-
Фиброз и кальциноз створок аортального клапана. -
Неполное раскрытие створок аортального клапана. -
Гипертрофия левого желудочка.
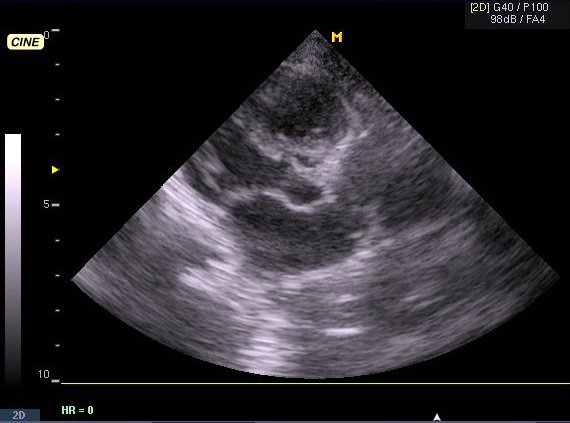
 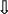 | Рис. 16. Эхокардиограмма (апикальная позиция) и допплерограмма (постоянный режим). Недостаточность аортального клапана: аортальная регургитация (стрелка). |
Аортальная недостаточность. Диагностические критерии:
-
Сепарация створок аортального клапана. -
Осцилляция створок митрального клапана. -
Дилатация левого желудочка.
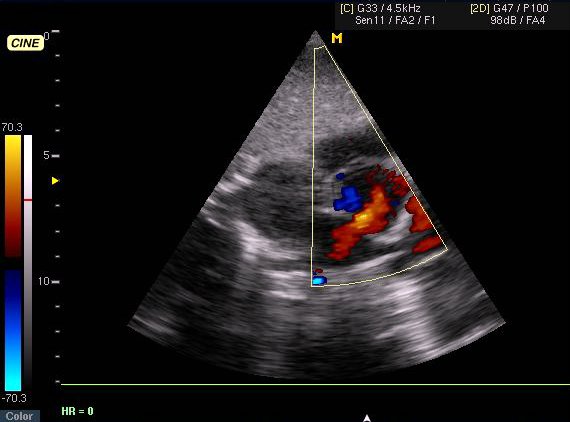  | Рис. 17. Эхокардиограмма (субкостальная позиция) и допплерограмма (режим цветного картирования). Дефект межпредсердной перегородки с шунтом слева-направо (стрелка). |
ДМПП (дефект межпредсердной перегородки). Диагностические критерии:
-
Прерывистость МПП. -
Увеличение обоих предсердий и правого желудочка. -
Легочная гипертензия.
  | Рис. 18. Эхокардиограмма (парастернальная позиция) и допплерограмма (постоянный режим и цветное картирование). Дефект мембранозной части межжелудочковой перегородки с шунтом слева-направо (стрелка). |
ДМЖП (дефект межжелудочковой перегородки). Диагностические критерии:
-
Прерывистость МЖП. -
Увеличение правого желудочка. -
Легочная гипертензия.
Внутрисердечный тромбоз. Диагностические критерии:
-
Объемное образование в полости сердца.
Заболевания кровеносных сосудов
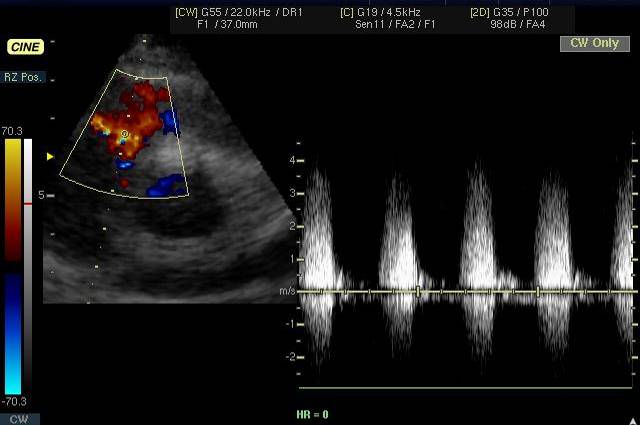
Ангиография используется первично для определения протяженности стеноза, оценки выраженности коллатералей и периферического кровотока, особенно если планируется операция или интраваскулярная интервенционная терапия. В зависимости от клинических данных выполняют: ретроградную аортографию (визуализация дистальной аорты, подвздошных и периферических артерий ног), при односторонних поражениях – прямую антеградную феморалъную ангиографию, а при отсутствии пульса на бедренной артерии –транслюмбальный или трансаксиллярный подходы.
  | Рис. 19. Аортограмма в прямой проекции. Стеноз правой подвздошной артерии (стрелка). |
УЗИ как единственный метод визуализации применяют в этой области со следующими целями:
-
Прослеживание больных с клиническим подозрением на прогрессирующее окклюзивное поражение артерий. -
Исключение сосудистого генеза острых эпизодов локальной боли или припухлости. -
Выявление осложнений сосудистых протезов, которые могут привести к их недостаточности. -
Предоперационный скрининг большой подкожной вены голени в случаях предполагаемого шунтирования.
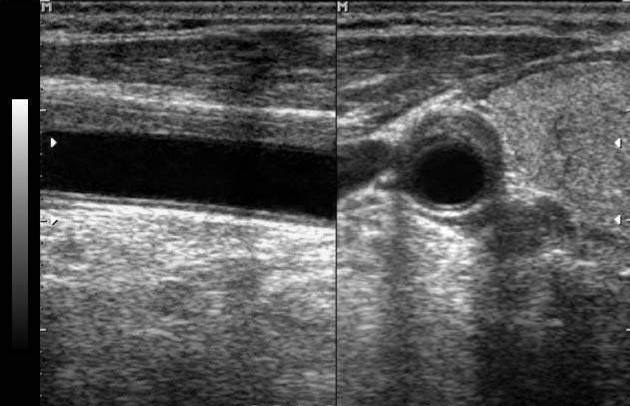  | Рис. 20. Эхограмма общей сонной артерии в продольном и поперечном сечении. Эксцентричный стеноз просвета артерии (стрелка). |
Диагноз артериитов различной природы объективизируется благодаря отображению стенозов артерий, окклюзии и коллатеральных сосудов, а демонстрация характерных локализаций поражения и особенностей морфологии (главным образом, посредством ангиографии) способствует нозологическому истолкованию выявляемых изменений.
Послойные методы (УЗИ, КТ, МРТ) позволяют распознать компрессию сосудов опухолью, гематомой или другими причинами.
КТ-ангиография становится в ряде случаев альтернативой ангиографии как окончательный метод диагностики стенозов и аневризм. Обеспечивает трехмерную ангиоинформацию с подавлением фона, а специальные компьютерные программы позволяют вращать такое изображение на экране, подобно тому, как вращают в руках коррозионные препараты сосудистого дерева. Объединяет преимущества контрастирования сосудов и послойного изображения: в отличие от ангиографии можно визуализировать не только перфузируемый просвет сосудов, но и его тромбированную часть и окружающие ткани.
Пространственное разрешение КТ-ангиографии ниже, чем ангиографии. Это требует компромиссов в пользу или пространственного разрешения, или изображения возможно большей области интереса после одного введения контрастного средства. Одно из показаний к КТ- ангиографии – визуализация вен туловища при тромбозе, окклюзиях, аномалиях развития, опухолях.
МР-ангиография. При бесконтрастной МРА яркое отображение получает кровоток в сосудах на темном фоне окружающих неподвижных тканей, подобно ангиографии. Используются два режима: более быстрая МР-ангиография (главным образом, для визуализации артерий) и более медленная, требующая субтракции (вычитания) фона – для визуализации вен и получения информации о направлении кровотока (обе возможны как с двумерным, так и с трехмерным сбором данных).
Преимущества: полная неинвазивность, отсутствие радиационной вредности и контрастных средств. Однако плохо отображает медленный или (в извитых сосудах, местах их разветвлений и сужений просвета) турбулентный кровоток; трудно отличить артериальный тромбоз от замедленного кровотока, переоценивается степень стеноза вследствие потери МР-сигнала, вызванной турбулентностью.
Усиление МР-сигнала от кровотока парамагнитными контрастными средствами при МР-ангиографии позволило уменьшить недостатки бесконтрастной МР-ангиографии.
Клиническая диагностика глубокого венозного тромбоза нижних конечностей ненадежна: почти в 2/3 случаев он протекает латентно, а имеющиеся клинические симптомы неспецифичны. Между тем, опасность эмболии легочной артерии и венозной гангрены нижних конечностей требует немедленной терапии.
УЗИ обычно включает визуализацию подвздошных, общих, поверхностных и глубоких бедренных и подколенных вен. В случае двустороннего поражения обязательно исследование нижней полой вены для исключения ее тромбоза или сдавления извне и оценки проходимости перед установкой фильтра с целью профилактики легочной эмболии. Для поверхностных вен, особенно большой подкожной голени, применяют УЗИ в режиме повышенной частоты.
