Файл: Цели Изучить практическую деятельность медицинской сестры при аллергических заболеваниях у детей. Задачи.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.03.2024
Просмотров: 10
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Симптомы анафилаксии с нарушением работы сердечно-сосудистой системы:
-
снижение артериального давления; -
слабость; -
головокружение; -
боли за грудиной; -
все характерные признаки для инфаркта миокарда.
Признаки анафилаксии при поражении дыхательной системы схожи с респираторными заболеваниями, пациент может ощущать:
-
выраженную одышку; -
свистящее дыхание; -
бронхоспазм.
Нейропсихические расстройства, вызванные анафилактическим шоком, проявляются:
-
чувством тревожности; -
судорожным синдромом; -
непроизвольным мочеиспусканием и дефекацией.
Существует три степени тяжести анафилаксии:
-
Лёгкая. Приближение анафилаксии можно распознать по симптомам-предвестникам, возникающим за 15-20 минут до основной реакции. Человек в сознании, но испытывает страх, сердечная деятельность нарушена незначительно (падение давление – не больше 30-40 миллиметров ртутного столба ниже нормы). -
Средняя степень. При ней анафилаксия развивается стремительнее, давление падает до 70-80/50-60 мм рт. ст. Вероятна спутанность сознания, его кратковременные потери. -
Тяжёлая степень характеризуется сильным снижением давления до критических показателей (около 60/40), человек может находиться без сознания. Высок риск летального исхода.
Крапивница
Крапивница - группа заболеваний, основным симптомом которых являются зудящие высыпания, размером от нескольких миллиметров до нескольких сантиметров, возвышающиеся над поверхностью кожи, имея четко ограниченные очертания (рис. 4).
Р
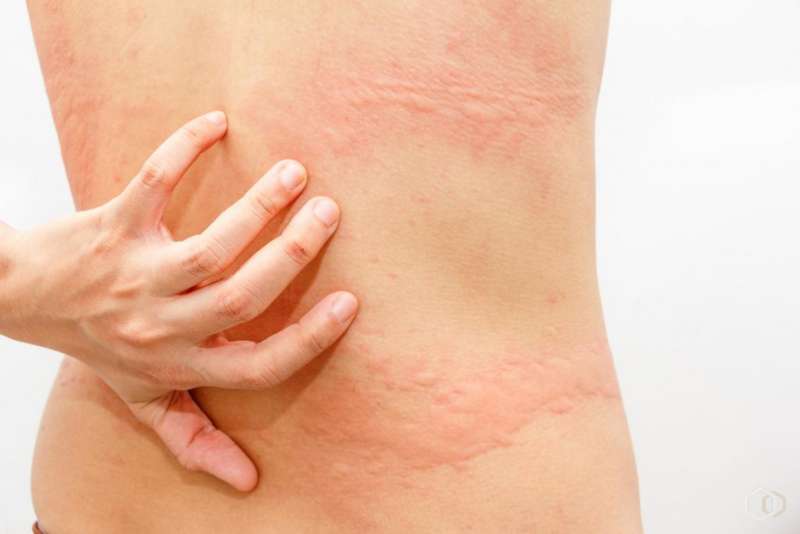
ис. 4. Крапивница
Виды и типы крапивницы
Виды и типы крапивницы разделяют:
-
По течению – острая <6 недель, хроническая >6 недель.
По механизму патологического процесса – иммунная, неиммунная
Иммунная крапивница:
Аллергическая
-
Аутоиммунная -
Неиммунная крапивница:
Механическая – дермографическая, вибрационная, крапивница от давления и физического воздействия.
-
Температурная – холодовая, тепловая. -
Солнечная. -
Контактная. -
Медикаментозная. -
Идиопатическая.
Симптомы крапивницы
Симптомы крапивницы представлены мономорфной сыпью, элементом которой служит волдырь. Отличительная черта сыпи при крапивнице – это моментальное образование и скорое пропадание высыпаний за 24 часа.
У многих крапивница сопровождается ангиоотеком подкожной клетчатки, подслизистой оболочки ЖКТ, мочевых путей, гениталий, респираторного тракта. Отек вызывает чувство распирания и болезненности в местах наибольшего распространения. Полностью пропадает через 3 суток. Излюбленное расположение отеков – зоны со слабо развитой соединительной тканью: веки, губы, ушные раковины, кисти, стопы, гениталии.
Осложнения при крапивнице обусловлены диффузией ангионевротического отека в глубоколежащие слои дермы, подкожную клетчатку, слизистые дыхательных путей и пищеварительной системы.
Отек Квинке
Серьезную опасность представляют отек слизистых респираторного тракта. Быстро развивается дыхательная недостаточность: затрудненное дыхание, кашель, цианоз носогубного треугольника. Без оказания неотложной медицинской помощи это состояние может закончиться летальным исходом.
Отек Квинке
Отек Квинке (ангионевротический отек, гигантская крапивница) – острая аллергическая реакция, для которой характерен мгновенный и массивный отек кожи, подкожной жировой клетчатки и слизистого эпителия. В большинстве эпизодов отек распространяется на области с рыхлой подкожно-жировой клетчаткой, поэтому, когда говорят про отек Квинке, представляют человека с опухшей шеей, веками и нижней частью лица (рис. 5). Реже возникает отек стоп, кистей, внутренних органов, кишки или мочеполовой системы.
 Так как ангио отёк это про аллергию прежде всего, то спровоцировать начало отека может аллерген. При аллергической этиологии отек Квинке может сопровождаться дополнительными реакциями организма на присутствие аллергена. Это может быть бронхоспазм или крапивница, также нередко наблюдается риноконъюнктивит.
Так как ангио отёк это про аллергию прежде всего, то спровоцировать начало отека может аллерген. При аллергической этиологии отек Квинке может сопровождаться дополнительными реакциями организма на присутствие аллергена. Это может быть бронхоспазм или крапивница, также нередко наблюдается риноконъюнктивит.Рис. 5. Отек Квинке
Чаще всего причинами возникновения отека Квинке становятся:
-
пищевые продукты; пыльца растений; -
лекарственные препараты; -
косметические средства и парфюмерия; бытовая химия; -
укус насекомого; контакт с животным-аллергеном; -
паразитарная инфекция; вирусная инфекция; -
псевдоаллергический отек спровоцирован воздействием холода, тепла, солнечного света, стресса, излучения.
Симптомы отека Квинке
Отек развивается очень быстро. Как правило, от попадания аллергена в организм человека до проявленной реакции проходит от двух до пяти минут. Иногда (чаще при наследственной предрасположенности) ангиоотек развивается на протяжении нескольких часов.
Если возник отек Квинке, диагностика не составляет труда. Чаще всего ангионевротический отек локализуется на губах, веках, языке, щеках, гортани.
Для отека Квинке характерны следующие внешние проявления:
-
часть тела, на которой локализуется отек, увеличена в размерах, контуры ее сглажены, а кожный покров не претерпел изменений; -
отек плотный; -
ощущение жжения, зуда и боли в месте отека; -
ощущение напряжения в тканях, захваченных отеком; -
кожа в месте отека бледная; -
беспокойство, тревожность
1.3 Первая помощь при аллергических состояниях
Помощь при бронхиальной астме
Алгоритм оказания неотложной помощи при приступе бронхиальной астмы:
-
Если известен аллерген, постараться прекратить его действие на больного. -
Вызвать скорую помощь. -
Успокоить больного. -
Больному немедленно произвести вдыхание лекарств с помощью дозированного ингалятора: Вентолин, Сальбутамол. Повторять каждые 20-25 минут, но не более 3 раз подряд. -
Обеспечить приток свежего воздуха. -
Расстегнуть воротник рубашки, ослабить брючный ремень. -
Помочь больному принять удобное для него положение. -
Измерять артериальное давление, следить за пульсом.
Алгоритм действий первой помощи при анафилактическом шоке
Правильный алгоритм действия первой помощи при анафилактическом шоке может сохранить жизнь пострадавшему, сократить сроки госпитализации. Действия при анафилактическом шоке сочетают мероприятия, направленные на восстановление кровоснабжения органов и систем, выведение пострадавшего из состояния анафилаксии, снятие спазма и профилактики поздних осложнений.
Алгоритм неотложной помощи при анафилактическом шоке.
Главными условиями, чтобы алгоритм помощи при анафилактическом шоке сработал, являются быстрота и правильная последовательность проведения противошоковых мероприятий.
1. Прекращение дальнейшего поступления возбудителя анафилактического шока.
-
если анафилактический шок возник на введение лекарственного вещества, прекратить инъекцию (если шок наступил при внутривенном введении, то иглу не вынимают); -
если лекарство вводилось в руку или ногу, необходимо наложить жгут выше места введения; -
если реакция возникла на укус – по возможности удалить жало насекомого; -
при закапывании глаз лекарством-аллергеном, промыть глаза проточной водой и закапать адреналином (0,1%) или 1% раствором гидрокортизона; -
при закапывании в нос капель-аллергенов, применять те же средства для носа; -
если аллерген поступил в организм через рот, если позволяет состояние пострадавшего, промыть желудок.
2. Оценка состояния с целью выявления угрожающих жизни факторов.
Если пострадавший разговаривает или находится в сознании, его дыхательные пути свободны, если он в бессознательном состоянии, необходимо обратить внимание на экскурсию грудной клетки и определить пульс на боковой поверхности шеи в области сонной артерии. Если пульса нет, начинать сердечно-легочную реанимацию.
3. Введение адреналина.
В точку введения аллергена (через оставленную иглу в вене) и вокруг немедленно ввести 0,1% раствор адреналина (0,5-1 мл, разведенного в 3-5 мл изотонического раствора натрия хлорида). Адреналин восстанавливает проходимость дыхательных путей, сужает сосуды и стимулирует работу сердца.
4. Доступ воздуха.
Больному обеспечить доступ воздуха, если это необходимо надо расстегнуть верхние пуговицы и ослабить стесняющую одежду.
5. Правильное положение.
Если пострадавший в сознании, надо его посадить с целью облегчения дыхания. Если пострадавший без сознания, ему необходимо придать устойчивое положение на левом боку для профилактики западания языка и аспирации рвотных масс:
-
положить ладонь его верхней руки под подбородок, чтобы поддержать голову; -
согнуть его ногу, которая находится сверху, в бедре и колене, чтобы тело не перекатывалось; -
по возможности подложить под спину пострадавшего от лопаток до таза высокий и широкий мягкий валик из одежды, скатанных одеял и т.д.; -
некоторые авторы рекомендуют руку пострадавшего, которая находится снизу, в выпрямленном положении занести за его спину, но в таком положении эта рука может находиться не более часа.
6. Холод и тепло.
Надо согреть пострадавшего, укрыв его подручными вещами и обложить, по возможности, грелками. К месту инъекции или укуса приложить холодный компресс или пузырь со льдом.
7. Обязательная противошоковая терапия.
-
ввести адреналин повторно, если артериальное давление через 10 минут не повышается; -
ввести преднизолон, обладающий мощным противоаллергическим действием; -
применить димедрол или другой антигистаминный препарат;
8. Симптоматическая терапия.
-
эуфиллин как бронхолитическое средство при бронхоспазме, -
сердечные гликозиды и диуретики при сердечной недостаточности, -
мочегонные для профилактики отека мозга и легких, -
при церебральной форме заболевания – противосудорожные препараты,
9. Оценка состояния с целью выявления неугрожающих жизни факторов.
Повторный осмотр пострадавшего, контроль за пульсом, дыханием, артериальным давлением. После улучшения состояния попросите пациента ответить на вопрос «что у Вас болит?», «что произошло и что послужило причиной шока?»
10. Госпитализация пострадавшего.
При отсутствии эффекта от действий необходимо аккуратно транспортировать пациента в медицинское учреждение. От быстроты оказания медицинской помощи и правильного алгоритма действия при анафилактическом шоке зависит жизнь человека! Лица, перенесшие анафилактический шок, должны находиться на постоянном диспансерном учете у аллерголога.
Алгоритм оказания неотложной помощи при отеке Квинке.
Медицинская сестра должна быть постоянно готова оказать компетентную неотложную помощь пациентам независимо от места, времени и ситуации.
При появлении симптомов отека Квинке следует вызвать скорую помощь. До приезда врачей нужно сделать следующее:
1. Срочно вызвать врача (скорую помощь).
2. Прекратить введение аллергена. При пищевой аллергии - внутрь солевое слабительное, энтеросорбенты, выполнить очистительную клизму, промывание желудка. В случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
3. Успокоить пациента.
4. Обеспечить доступ свежего воздуха, проводить ингаляцию кислорода при необходимости.
5. Контролировать состояние пациента.
6. Обеспечить венозный доступ, приготовить и ввести по назначению врача лекарственные препараты:
· преднизолон 60 - 150 мг внутривенно (детям — из расчета 2 мг на 1 кг массы тела),
· тавегил (клемастин) 2 мг (2 мл), или димедрол 1% раствор - 1 мл внутривенно или внутримышечно,
· при развитии отека гортани немедленно ввести раствор адреналина 0,1% внутримышечно 0,3 - 0,5 – 0,8 мл;
7. Госпитализировать в стационар.
1.4 Диагностика и лечение аллергических заболеваний
Диагностика
Анализ клинических проявлений позволяет распознать аллергические болезни как определенную нозологическую форму, что далеко недостаточно для целенаправленной этиотропной терапии. Специфическая диагностика аллергических болезней — комплекс методов, направленных на выявление аллергена или группы аллергенов, вызывающих заболевание у данного больного. Он включает аллергологический анамнез, аллергические пробы, проводимые на больном, тесты in vitro. В некоторых случаях для диагностики может быть использована реакция Прауснитца — Кюстнера.


