Файл: "Методология диагностики. Значение пропедевтического уровня в системе подготовки врача. Периоды детского возраста. Оценка общего состояния".docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 27.03.2024
Просмотров: 17
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Оценка общего состояния новорожденного ребенка
В Украине, России и других странах «постсоветского пространства» принято различать три степени тяжести общего состояния больного: удовлетворительное, средней тяжести, тяжелое. В некоторых случаях особенно тяжелого состояния используется термин «крайне тяжелое», или «терминальное» (предагональное) состояние. Тяжесть состояния оценивается врачом при осмотре больного, она меняется не только изо дня в день, но и в течение суток и часов.
В акушерстве и педиатрии для оценки тяжести состояния только что родившегося ребенка применяется шкала, предложенная Вирджинией Апгар.
Оценка состояния ребенка проводится на 1-й и 5-й минуте жизни. Общая оценка складывается из суммы цифровых показателей 5 признаков: частота сердечных сокращений, характер дыхания, мышечный тонус, рефлекторная возбудимость, окраска кожных покровов.
Каждый клинический показатель оценивается в трехбалльной системе от 0 до 2.
-
Хорошо выраженный признак - 2 балла. -
Недостаточно выраженный признак - 1 балл. -
Отсутствие или изменение признака - 0 баллов.
| Клинический признак | Оценка в баллах | ||
| 0 | 1 | 2 | |
| Частота сердцебиений | Отсутствует | Менее 100 сердцебиений в 1 мин | 100 и более сердцебиений в 1 мин |
| Дыхание | Отсутствует | Нерегулярное, крик слабый (гиповентиляция) | Нормальное, крик громкий |
| Мышечный тонус | Отсутствует, конечности свисают | Снижен, некоторое сгибание конечностей | Выражены активные движения |
| Рефлекторная возбудимость (реакция на носовой катетер или на раздражение подошв) | Не реагирует | Реакция слабо выражена (гримаса, движение) | Реакция в виде движения, кашля, чиханья, громкого крика |
| Окраска кожи | Генерализованная бледность или генерализованный цианоз | Розовая окраска тела и синюшная окраска конечностей (акроцианоз) | Розовая окраска всего тела и конечностей |
Для простоты восприятия, возьмем английскую транскрипцию АPGАR – каждая буква соответствует определенному признаку.
А – activity – мышечный тонус и активность. У здорового новорожденного конечности пригнуты к телу, кулачки сжаты. Он активно двигается, норовит «сбежать» из рук акушера.
Р – pulse – пульс. ЧСС новорожденного, в норме, составляет 130-140 ударов в минуту. При частоте пульса > 100 ударов в минуту выставляется 2 балла, <100 ударов в минуту – 1 балл, отсутствие сердцебиения – 0 баллов.
G – grimace response – наличие и степень выраженности безусловных рефлексов, обязательных для новорожденных.
A – appearance – цвет кожных покровов, внешний вид ребенка. Нормальный цвет кожи для новорожденного – различные оттенки розового: от яркого до бледного. Наличие цианоза (синюшности) и степень его выраженности дают основание для уменьшения балла оценки.
R – respiration – дыхание, крик новорожденного. Если ребенок закричал сразу после рождения, его крик громкий и пронзительный – 2 балла. Слабый крик, писк, снижение частоты дыхания – 1 балл. Отсутствие крика и дыхания – 0 баллов.
Если ребенок по результатам осмотра набирает 8 – 10 баллов, это расценивается как норма и удовлетворительное состояние. Если ребенок набирает 7 баллов, то это свидетельствует о нарушении адаптации после рождения. Оценка по шкале Апгар в 5 – 6 баллов расценивается как асфиксия средней степени тяжести, а оценка в 1 – 4 балла – как тяжелая асфиксия. Оценка в 0 баллов расценивается как клиническая смерть.
Оценка по шкале В. Апгар не является прогностическим показателем, исходя из нее, невозможно представить каким вырастет малыш, насколько он будет умен и развит. Актуальность оценки высока лишь в первые часы жизни ребенка, когда от своевременно принятых мер завит его жизнь. Как показывает практика, дети, получившие низкие оценки по шкале Апгар в будущем нередко становятся здоровыми и успешными людьми.
Начало формы
Оценка общего состояния детей грудного, дошкольного и школьного возрастов
У детей более старшего возраста (включая и грудных) для оценки общего состояния используют в основном два основных критерия:
1) степень выраженности синдрома токсикоза,
2) степень выраженности функциональных нарушений той или иной системы.
При остро возникших заболеваниях у детей синдром токсикоза нередко является доминирующим признаком оценки тяжести общего состояния. Наоборот, при длительно текущих заболеваниях на первое место выступает степень функциональных нарушений той или иной системы, т. е. выраженность их недостаточности (декомпенсации).
| Показатели | Степень тяжести состояния пациента | |||
| удовлетворительное | средней тяжести | тяжёлое | крайне тяжёлое | |
| Сознание | Ясное | Ясное, иногда оглушённое | Ясное, иногда оглушённое, больной стонет, просит о помощи; в ряде случаев – угнетение сознания (ступор, сопор), возможен бред | Как правило, резко угнетено (до комы), редко – ясное |
| Положение | Активное | Вынужденное или активное в постели; сохранена способность к самообслуживанию | Пассивное или вынужденное; неспособность к самообслуживанию; больной нуждается в постоянном уходе; возможно психомоторное возбуждение | Пассивное; в ряде случаев – двигательное возбуждение, общие судороги |
| Температура тела | Нормальная или субфебрильная | Возможна высокая лихорадка | Возможны гиперпиретическая лихорадка либо, наоборот, гипотермия | Различная |
| Состояние кожи и подкожной клетчатки | В пределах нормы | Отмечаются распространённые отёки подкожной клетчатки; возможны выраженная бледность кожных покровов или умеренный цианоз | Возможна анасарка; отмечаются «меловая» бледность кожных покровов или выраженный цианоз уже в покое | Лицо мертвенно бледное, с заострёнными чертами, покрыто каплями холодного пота («лицо Гиппократа») |
| Состояние ССС | Норма | Недостаточность кровообращения I степени, могут наблюдаться нарушения ритма сердца, повышение или снижение АД | Значительное повышение или понижение АД, нитевидный пульс, | Пульс определяется только на сонных артериях; АД может не определяться |
| ЧДД | Норма | Дыхательная недостаточность I степени | Дыхательная недостаточность II степени | Дыхательная недостаточность III степени |
| Другие симптомы | Симптомы основного заболевания | Возможны рвота, выраженная диарея, признаки желудочно-кишечного кровотечения; существует вероятность быстрого прогрессирования заболевания и развития опасных для жизни осложнений | Возможны неукротимая рвота, профузная диарея, признаки разлитого перитонита, массивного желудочно кишечного кровотечения (рвота «кофейной гущей», чёрный жидкий стул – мелена) | При тотальном отёке лёгких – клокочущее дыхание, изо рта выделяется пенистая мокрота розового цвета; могут определяться патологические типы дыхания (Куссмауля, Чейна - Стокса и др.) |
| Функции жизненно важных органов | Относительно компенсированы | Декомпенсированы, однако это не представляет непосредственной опасности для жизни больного | Декомпенсация представляет опасность для жизни больного или может привести к глубокой инвалидности | Резкое нарушение основных жизненно важных функций организма |
| Характер заболевания | Как правило, лёгкие формы течения болезни, период выздоровления после острых заболеваний, стихание обострений хронических процессов | Заболевания с выраженными субъективными и объективными проявлениями | Осложнения течения заболевания с ярко выраженными и быстро прогрессирующими клиническими проявлениями | Резкое обострение заболевания, опасные для жизни острые осложнения заболевания |
| Медицинская тактика | Общие показания для госпитализации | Больные нуждаются, как правило, в оказании неотложной врачебной помощи и госпитализации | Необходима срочная госпитализация; как правило, лечение проводят в условиях палаты интенсивной терапии | Лечение только в условиях реанимационного отделения |
Информационный блок по теме "Анатомо-физиологические особенности нервной системы у детей. Оценка нервно-психического развития детей. Семиотика основных заболеваний нервной системы у детей"
Начало
Анатомо-физиологические особенности нервной системы у детей
Масса головного мозга у новорожденного ребенка относительно больше, чем у взрослого и составляет 350-380 г, т.е. около 10% общей массы. К концу 1-го года она увеличивается в 2-2,5 раза, к 3 годам – в 3 раза. У 10 летнего ребенка головной мозг весит 1350 г - 1/20 массы тела, у взрослого 1/40-1/50 массы тела.
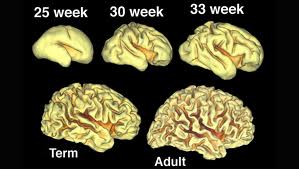 Количество извилин и борозд больших полушарий мозга у новорожденных такое же, как у взрослого, но они развиты слабо и кора мало дифференцирована.
Количество извилин и борозд больших полушарий мозга у новорожденных такое же, как у взрослого, но они развиты слабо и кора мало дифференцирована.Клетки головного мозга сохраняют эмбриональный характер строения в первые месяцы жизни. Они имеют большое ядро и мало отростков (дендритов). В клетках пирамидных путей и substantia nigra отсутствует пигмент.
Основная дифференцировка нервных клеток заканчивается к 8 годам, особенно активно она происходит в первые 5-6 месяцев жизни.
Головной мозг новорожденных имеет желатиноподобную консистенцию, а у взрослых он более плотный. Это объясняется тем, что мозг детей содержит больше воды, меньше белков и липидов (цереброзидов). С возрастом их количество увеличивается, а содержание воды уменьшается.
Несмотря на незаконченность развития, кора головного мозга новорожденного способна не только принимать сигналы, но и участвовать в осуществлении рефлекторных реакций.
По мере созревания коры, дифференциации ганглиозных клеток и миелинизации нервных волокон развиваются статические функции: ребенок начинает сидеть, стоять, ходить, движения становятся более целенаправленными.
У новорожденных и детей первых лет жизни высокая проницаемость гематоэнцефалического барьера. Это вызывает повышенную чувствительность тканей головного мозга к действию токсичных веществ, быстро наступает отек мозга.
Кровоснабжение мозга у детей лучше, чем у взрослых. Оно обеспечивает потребность нервной ткани в кислороде. Причем, эта потребность в 20 раз больше чем у мышц. Диплоические вены образуются только после закрытия родничков (12-18 месяцев). Это создает условия для аккумулирования (накопления) токсических веществ и метаболитов при разных заболеваниях в тканях головного мозга, что способствует более частому возникновению у детей раннего возраста токсических форм инфекционных заболеваний.
Пирамидные пути не имеют миелиновой оболочки. К 6 мес. завершается миелинизация пирамидных путей. Миелинизация периферических нервных стволов продолжается до 3 – 5 лет.
Спинной мозг достаточно развит уже при рождении ребенка, а к 2 годам строение его почти такое же, как у взрослого.
Масса спинного мозга к 5 годам увеличивается в 3 раза, к периоду половой зрелости – в 5 раз. Спинной мозг у новорожденного относительно длиннее, чем у взрослого, он доходит до III поясничного позвонка, а к 4-5годам – до I поясничного.
В спинномозговой жидкости новорожденного несколько повышено содержание белка (0,33-0,8 г/л), клеточных элементов (в 1 мкл 10-15 лимфоцитов) и снижена концентрация сахара (1,7-3,9 ммоль/л). Цвет её желтовато-зеленоватый из-за физиологической ксантохромии, обусловленной проникновением билирубина через гематоэнцефалический барьер.
Вытекает жидкость под слабым давлением.
Вегетативная нервная система ко времени рождения ребенка уже функционирует. Она обеспечивает поддержание сосудистого тонуса, регулирует деятельность внутренних органов, обеспечивает адаптационные реакции. Однако регуляторные функции ВНС у детей первых месяцев жизни легко нарушаются при воздействии неадекватных факторов внешней среды.
Оценка психомоторного и речевого развития детей грудного и ясельного возраста
Возможна двумя способами:
Первый способ – по данным анамнеза – необходимо выяснить, в каком возрасте появились следующие навыки (в скобках указаны средние сроки их появления у здоровых детей):
1) моторно-статическое развитие:
- удерживание головы (2 мес.);
- переворачивание со спины на живот (4-5 мес.);
- переворачивание с живота на спину (5-6 мес.);
- самостоятельное сидение (6 мес.);
- зрелое ползание (7-8 мес.);
- стояние с опорой (8-9 мес.);
- стояние самостоятельное (10-11 мес.);
- ходьба с поддержкой за руки (10-11 мес.);
- ходьба самостоятельная (12 мес.);
2) целенаправленная моторная деятельность:
- активное схватывание предметов и примитивные манипуляции с ними (5-6 мес.);
- перекладывание предметов из одной руки в другую, протягивание рук близким, хлопание в ладоши (7-8 мес.);


