ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 03.02.2024
Просмотров: 17
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
Аневризма сердца - участок истонченной ткани миокарда с выпячиванием стенки желудочка в этой области после трансмурального ИМ. Различают острые постинфарктные аневризмы, представляющие некротическую ткань, и хронические, представляющие рубцовую ткань и формирующиеся не позже 6- 8 нед после перенесенного ИМ.
Апноэ - кратковременная задержка дыхания.
Аритмии - нарушение числа или ритма сердечных сокращений. В основе аритмий лежат нарушения возбудимости или проведения импульса.
Асистолия - прекращение сокращений предсердий и/или желудочков. Короткий эпизод асистолии называют паузой.
Атриовентрикулярная диссоциация - независимые сокращения предсердий и желудочков.
Атриовентрикулярная проводимость - проведение импульса возбуждения, возникающего в синусовом узле, осуществляется через атриовентрикулярный узел к желудочкам. Атриовентрикулярный узел является водителем ритма 2-го порядка (синусовый узел - водитель ритма 1-го порядка). При атриовентрикулярном ритме ЧСС урежается и равняется 40-60 в минуту.
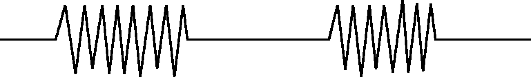
Дыхание Чейна-Стокса - после продолжительной (от нескольких секунд до 1 мин) дыхательной паузы сначала появляется бесшумное поверхностное дыхание, которое нарастает по своей глубине, становится шумным и достигает максимума на 5-7-м вдохе, а затем в той же последовательности убывает и заканчивается следующей очередной кратковременной паузой.
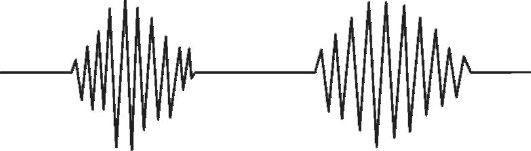
Дыхание Биота - характеризуется ритмичными, но глубокими дыхательными движениями, которые чередуются примерно через равные промежутки времени с продолжительными (от нескольких секунд до полминуты) дыхательными паузами.
Желудочковая тахикардия - тахикардия с ЧСС 130-180 в минуту, со значительной деформацией комплекса QRST. В большинстве случаев желудочковая тахикардия приводит к фибрилляции желудочков.
Ортопноэ - одышка в положении лежа, больной вынужден принять сидячее положение.
Трепетание - частота сокращений предсердий или желудочков более 250- 300 в минуту, пилообразная форма комплексов на ЭКГ - волны трепетания.
Фибрилляция - полностью дезорганизованная активность предсердий или желудочков. Фибрилляцию предсердий называют мерцанием.
Экстрасистолы - преждевременные сокращения.
К ранним осложнениям ИМ, развивающимся в первые дни заболевания, относятся нарушения ритма и проводимости, острая сердечная недостаточность, кардиогенный шок.
К более поздним относят разрывы сердца, постинфарктный синдром, хроническую недостаточность кровообращения. Такие осложнения, как аневризма сердца, тромбоэмболии, наблюдаются как в ранних, так и в поздних стадиях крупноочагового ИМ.
I ПЕРИОД - БОЛЕВОЙ ИЛИ ИШЕМИЧЕСКИЙ
1. НАРУШЕНИЯ РИТМА СЕРДЦА
Наиболее частой причиной нарушений ритма сердца и проводимости является ИБС. Наблюдения, проводимые в отделениях для интенсивной терапии коронарных заболеваний, показали, что у 90-95% больных со свежим ИМ налицо нарушения ритма и проводимости. Они являются самыми частыми осложнениями острого крупноочагового ИМ и самой частой причины смерти на догоспитальном этапе.
Поэтому у больных инфарктом миокарда очень важно, особенно в первые часы и дни болезни, непрерывно следить за ритмом сердца. Оптимальные условия для этого создаются в блоках интенсивной терапии, в отделениях реанимации или специализированных кардиологических отделениях.
При круглосуточном наблюдении на мониторах нарушения ритма и проводимости регистрируются практически у всех больных в первые часы и сутки заболевания и более чем у половины в последующие дни.
Преобладает экстрасистолия.
Экстрасистолия - наиболее частое эктопическое нарушение сердечного ритма. Экстрасистолы представляют собой преждевременные, опережающие по времени сокращения сердца или его отдельных частей, нарушающие правильную последовательность сердечных сокращений. Они вызываются импульсами, возникающими в очаге с повышенной возбудимостью, расположенном чаще всего вне синусового узла.
Иногда экстрасистолы являются ранним и единственным признаком коронарной недостаточности. Учащение желудочковых экстрасистол может быть одним из проявлений предынфарктного состояния.
Экстрасистолы могут быть единичными или возникать по типу аллоритмии, т.е. чередоваться с нормальными сердечными сокращениями в определенной последовательности: экстрасистола возникает после каждого нормального сокращения (бигеминия), после каждых двух нормальных сокращений (тригеминия), после каждых трех нормальных сокращений (квадригеминия) и т.д.
Когда несколько экстрасистол следуют одна за другой, говорят о групповых экстрасистолах. Чаще всего они бывают желудочковыми, но могут быть и предсердными или узловыми. Появляются они группами из двух, трех или более экстрасистол. Прогноз их всегда серьезный, так как они указывают на высокую степень возбудимости миокарда и вызывают реальную опасность перехода в мерцание желудочков.
Некоторые исследования показывают, что частые желудочковые экстрасистолы при ИБС, особенно после ИМ, имеют плохой прогноз и повышенный риск наступления внезапной смерти вследствие мерцания желудочков. Это дает основание проводить продолжительное лечение таких больных антиаритмическими средствами.
Примерно у 1/4 больных регистрируется предсердная экстрасистолия, которая может быть предвестником пароксизмальной предсердной тахикардии, мерцания или трепетания предсердий.
Пароксизмальная тахикардия
Пароксизмальная тахикардия представляет собой приступы учащения сердечной деятельности правильного ритма, обычно свыше 140 в минуту с внезапным началом и окончанием в результате импульсов, исходящих из расположенного вне синусового узла центра.
Пароксизмальная тахикардия делится на предсердную и желудочковую.
Предсердная тахикардия является результатом импульсов, быстро и ритмично исходящих с частотой 160-220 в минуту из эктопического очага возбуждения, расположенного в предсердной мышце.
Гемодинамика предсердной пароксизмальной тахикардии: короткая диастола приводит к пониженному наполнению желудочков кровью, уменьшается ударный и минутный объем, возникает ишемия жизненно важных органов. Развиваются кардиогенный шок, артериальная гипотония, застой крови в легких и большом круге кровообращения.
Надавливанием на глазные яблоки и сонную артерию (каротидный синус) останавливают предсердную тахикардию в 50% случаев.
Желудочковая тахикардия является результатом повышения активности эктопического очага, расположенного в одном из желудочков. Этот очаг вызывает импульсы с частотой 120-220 в минуту, обусловливающие учащенную деятельность желудочков. Так как импульсы эктопического желудочкового очага проводятся патологическим путем в желудочки, комплексы QRS при желудочковой тахикардии деформированы и уширены.
ИБС и острый ИМ - наиболее частая причина желудочковой тахикардии.
Выраженные гемодинамические нарушения обусловлены короткой диастолой с пониженным наполнением желудочков кровью. Отсутствие согласованных предсердно-желудочковых сокращений приводит к выпадению систолы предсердий как фактора, обеспечивающего оптимальное наполнение желудочков и оптимальный минутный объем. Минутный объем уменьшается на 15-20% вследствие нарушенной координации между сокращениями предсердий и желудочков.
Приступы обычно начинаются в первые 2 нед после ИМ, и ритм почти никогда не нормализуется спонтанно. Наступает, как правило, тяжелая сердечная недостаточность. В таких случаях существует большая опасность перехода желудочковой тахикардии в опасное для жизни мерцание желудочков. Очень трудно распознать ИМ, который начинается желудочковой пароксизмальной тахикардией. В клинической картине господствуют нарушения ритма, кардиогенный шок, а сильное изменение желудочковых комплексов на ЭКГ может замаскировать бесспорные признаки ИМ.
Прогноз случаев, сопровождаемых кардиогенным шоком и сердечной недостаточностью, тяжелый. Особенно высокая смертность наблюдается при остром ИМ с желудочковой тахикардией - 80% в первые 24 ч.
Лечение пароксизмальной желудочковой тахикардии проводится медикаментозными средствами, но наиболее эффективное и безопасное средство для купирования приступа - это ЭИТ. Хорошие результаты отмечаются в 95% случаев. ЭИТ является средством выбора.
Трепетание предсердий представляет собой сильно ускоренные, поверхностные, но правильного ритма сокращения частотой 220-350 в минуту как результат наличия патологического очага возбуждения в предсердной мускулатуре. Частота сокращения желудочков значительно реже частоты сокращений предсердий. В большинстве случаев желудочковый ритм правильный и учащенный. Трепетание предсердий наблюдается значительно реже мерцания предсердий и предсердной тахикардии.
Трепетание предсердий имеет склонность к приступообразному течению. Раньше или позже оно переходит в мерцание предсердий. Как правило, прогноз трепетания предсердий с учащенной сердечной деятельностью, частыми рецидивами и сердечной недостаточностью серьезный.
У некоторых больных развивается мерцательная аритмия.
Мерцательная аритмия представляет совершенно хаотические, быстрые и неправильные, нескоординированные между собой фибрилляции отдельных частей предсердной мышцы в результате эктопических предсердных импульсов с частотой от 350 до 600 в минуту, вызывающих полный беспорядок желудочковых сокращений, т.е. полную или абсолютную аритмию. Мерцательная аритмия занимает 2-е место по частоте после экстрасистолической аритмии и составляет около 40% всех нарушений ритма. У 60-80% больных с постоянной формой мерцательной аритмии основными заболеваниями являются АГ, ИБС или митральный порок сердца. Мерцание предсердий называют фибрилляцией предсердий. Мерцание предсердий благоприятствует образованию
тромбов в предсердиях и ушках ввиду их расширения и неэффективных сокращений. Они часто становятся источником мозговых, брыжеечных, почечных, селезеночных, легочных и периферических сосудистых эмболий. Эмболии наступают чаще всего при переходе мерцательной аритмии в синусовый ритм, когда эффективные сокращения предсердий могут вызвать отрыв и раздробление наслоившихся на стенках предсердий тромботических масс. Внезапная смерть от эмболии мозга отмечается у 2,5-4% больных с мерцательной аритмией.
Наиболее тяжелые нарушения ритма- трепетание и мерцание (фибрилляция) желудочков. Фибрилляция чаще развивается в связи с тяжелыми некротическими изменениями значительной массы миокарда и по существу является агональным ритмом.
Трепетание желудочков представляет собой очень частые, сравнительно ритмичные, поверхностные, слабые и неэффективные сокращения желудочков частотой 150-300 в минуту, при которых отсутствует диастолическая пауза. При мерцании желудочков наступают очень быстрые неритмичные и некоординированные сокращения отдельных частей мышцы желудочков с частотой 150-300 в минуту. Такие нарушения сердечного ритма обычно приводят за несколько минут к смерти.
Трепетание и мерцание желудочков и желудочковая асистолия вызывают одни и те же гемодинамические нарушения и выражаются клинически одинаково, вследствие чего их объединяют под названием «внезапная остановка сердца» (cardiac arrest).
Прогноз очень плохой. В большинстве случаев трепетание и мерцание желудочков приводят к смерти.
Наиболее эффективным методом купирования трепетания и мерцания желудочков и восстановления сердечной деятельности является дефибрилляция, которую следует выполнять в кратчайший срок.
Для предупреждения смерти больных от нарушения сердечного ритма необходимо:
■ интенсивное наблюдение за больными;
■ раннее выявление аритмий;
■ постоянно заряженный кардиомонитор для немедленного проведения ЭИТ (при фибрилляции желудочков, приступах желудочковой тахикардии, мерцании предсердий и др.);
■ наличие эффективных антиаритмических средств.
Медикаментозное лечение аритмий
Экстрасистолия
Чаще всего у больных ИМ отмечается желудочковая экстрасистолия. В настоящее время установлено, что экстрасистолии, возникающие при ИМ, сами по себе безопасны и не являются предвестниками фибрилляции желудочков. Поэтому по рекомендации Американской кардиологической ассоциации (1996) антиаритмические препараты назначают только при очень частых, обычно групповых экстрасистолах, если они вызывают нарушения гемодинамики с возникновением клинических симптомов или субъективно плохо переносятся больными. Из всей многочисленной группы антиаритмических препаратов отдается предпочтение бета-блокаторам (атенолон, метопролол) и амиодарону (кордарону).


