Файл: Оглавление введение 2 глава теоретические исследования деятельности фельдшера при остром цистите 4.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 03.02.2024
Просмотров: 64
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
ГЛАВА 1. ТЕОРЕТИЧЕСКИЕ ИССЛЕДОВАНИЯ ДЕЯТЕЛЬНОСТИ ФЕЛЬДШЕРА ПРИ ОСТРОМ ЦИСТИТЕ
Этиопатогенез, факторы риска и классификация острого цистита
Причинами возникновения острого цистита
Симптоматика и диагностика цистита
ГЛАВА 2. ПРАКТИЧЕСКОЕ ИССЛЕДОВАНИЕ ПРОФИЛАКТИЧЕСКОЙ ДЕЯТЕЛЬНОСТИ ЕЛЬДШЕРА ПРИ ОСТРОМ ЦИСТИТЕ
2.1. Организационная характеристика ОБГУЗ «Городская больница № 1 г. МОСКВА»
2.2. Сестринский уход при остром цистите
2.3. Результаты исследования профилактической деятельности фельдшера при остром цистите
При гангренозном цистите наиболее характерный симптом – гематурия. Отхождение омертвевших тканей сопровождается сильными болями и затрудненным мочеиспусканием, вплоть до полной задержки мочи, чаще – у мужчин. В крови определяется азот, уровень мочевины достигает высоких цифр.
Вследствие расплавления слизистых и подслизистых оболочек моча становится зловонной, со щелочной реакцией. Процесс характеризуется упорным прогрессированием гнойного некротического поражения МП. Достичь благополучного исхода удается нечасто. В отдельных случаях гангренозный цистит может протекать без расстройства мочеиспускания.
В этом случае основными проявлениями болезни могут быть высокая температура тела, боли в области лобка и промежности, моча имеет запах серы, содержит примесь крови и небольшие участки слизистой оболочки. Если происходит закупорка внутреннего отверстия мочеиспускательного канала отслоившимися некротизированными тканями, мочеиспускание затруднено или совершенно невозможно. Если этиологическим фактором гангренозного цистита является грамотрицательная микрофлора, может возникнуть бактериальный шок [6].
Послеродовый цистит возникает в связи с особенностями течения родового акта или перехода инфекции с половых органов на МП, при попадании в МП кишечной палочки, реже – стафилококка и стрептококка. Для развития заболевания необходимо наличие предрасполагающих факторов, из которых основные – задержка мочи в МП и изменения слизистой оболочки его стенки при длительном течении родового акта и травме.
Симптомы послеродового цистита – задержка мочеиспускания, болезненность в конце акта мочеиспускания, мутность последней порции мочи, наличие в моче умеренного количества лейкоцитов.
При цистоскопии отмечаются гиперемия слизистой оболочки, экстравазаты, экхимозы, отек, инъекции сосудов. Температура тела обычно нормальная. Общее состояние больных изменяется мало. Цистит часто наблюдается как сопутствующее заболевание при послеродовых поражениях органов малого таза, часто протекает как цистопиелит [8, 12].
Клиническая картина хронического цистита разнообразна и зависит от этиологического фактора, общего состояния больного и эффективности лечения. Основные клинические симптомы те же, что и при остром цистите, но выражены слабее. Хронический цистит протекает либо в виде непрерывного процесса с постоянными, более или менее выраженными жалобами и изменениями в моче (лейкоцитурия, бактериурия), либо принимает рецидивирующее течение с обострениями, протекающими, как при остром цистите, и ремиссиями, во время которых все признаки цистита отсутствуют. Хронический цистит сопровождается щелочной реакцией мочи с различным содержанием в ней слизи. Кислая реакция мочи наблюдается при циститах, вызванных кишечной и туберкулезной палочкой. Протеинурия у больных циститом связана с содержанием в моче форменных элементов (лейкоцитов и эритроцитов). Чем больше выражена лейкоцитурия и эритроцитурия, тем больше выражена протеинурия [3, 7].
- 1 2 3 4 5 6 7
Симптоматика и диагностика цистита
Основные симптомы:
-
боли внизу живота; -
частое болезненное мочеиспускание; -
кровь в моче; -
потемнение и помутнение мочи.
При типичном развитии острого цистита общее самочувствие сохраняется на удовлетворительном уровне, многие пациенты продолжают вести обычную повседневную жизнь.
В большинстве случаев к развитию острого цистита приводит жизнедеятельность бактерий:
-
кишечной палочки (Еschеrichia coli) – 70-95 %; -
реже стафилококка (Staphylococcus spp.) – 10-20 %; -
клебсиеллы (Klеbsiеlla pnеumoniaе); -
протея (Protеus mirabilis) [11].
Существует небольшая группа циститов, развивающихся после применения медицинских препаратов. Типичный пример возникновения острого цистита — возникающий после внутрипузырного введения вакцины БЦЖ (живые микобактерии вакцинного штамма бацилл Кальмета-Герена) в мочевой пузырь при иммунотерапии неинвазивного рака мочевого пузыря.
Провоцирующими факторами для возникновения острого цистита являются:
-
повреждение слизистой оболочки мочевого пузыря; -
варикозное расширение вен таза и, как следствие, застой венозной крови; -
гормональный дисбаланс в организме; -
общее переохлаждение; -
сахарный диабет; -
инфекции, передающиеся половым путём; -
гиподинамия; -
ожирение; -
мочекаменная болезнь; -
аномальное строение мочевыводящих путей; -
длительное стояние мочевого катетера.
Беременность также предрасполагает к развитию острого цистита — влияние гормона прогестерона и сдавление мочеточников маткой затрудняют процесс опорожнения мочевого пузыря, что приводит к его увеличению и застою мочи. При беременности увеличивается количество крови, проходящей ежеминутно через фильтры в почках. Нагрузка глюкозы на почечные канальцы становится чрезмерной, ухудшается её реабсорбция (транспорт глюкозы из мочи обратно в кровь). В результате концентрация глюкозы в моче повышается, изменяется уровень pH мочи, тем самым создаётся благоприятный фон для роста бактерий
У мужчин острый цистит развивается редко и обычно является осложнением другого заболевания, например уретрита или простатита
, а также следствием аденомы простаты.
Появление симптомов острого цистита носит внезапный характер, заболевание может развиться за несколько часов. Часто пациенты отмечают наличие провоцирующего фактора, например, общего переохлаждения или сексуальной активности. Если в течение шести месяцев происходит два и более острых эпизода, то в таких случаях говорят о рецидивирующем цистите.
Наиболее частые проявления острого цистита:
-
частое болезненное мочеиспускание (более 6-8 раз в день); -
мочеиспускание малыми порциями; -
ложные позывы к мочеиспусканию; -
рези при мочеиспускании; -
боли внизу живота, над лоном в проекции мочевого пузыря, изредка отдающая в промежность; -
редко/иногда примесь крови в моче; -
редко/иногда подъем температуры тела 37-37,5 °C; -
помутнение мочи с появлением неприятного запаха (рисунок 4)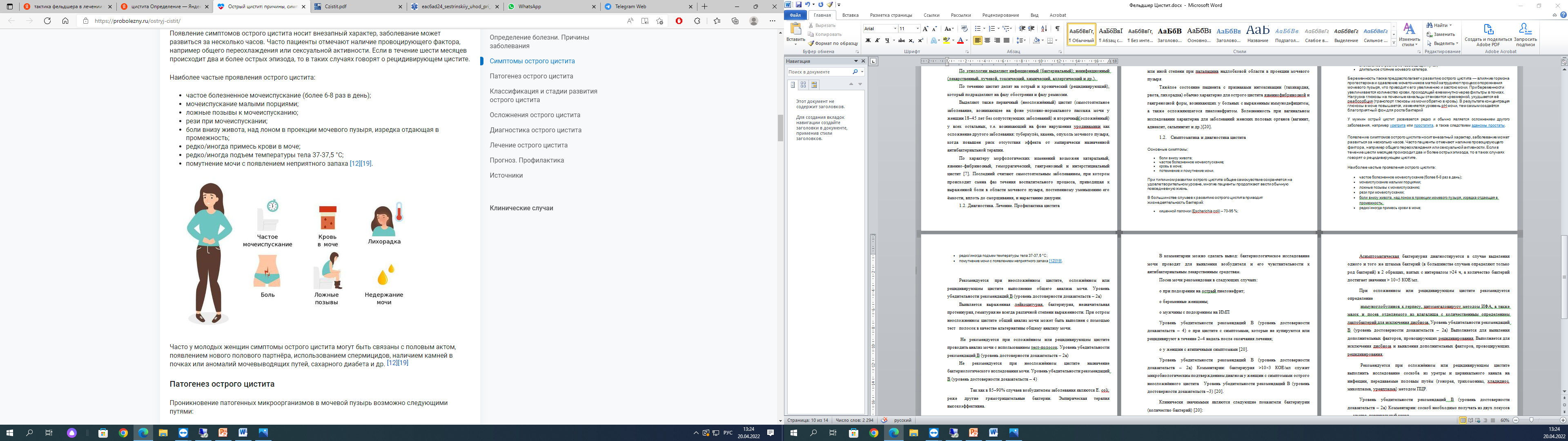
Рисунок 4. Наиболее частые проявления острого цистита:
Часто у молодых женщин симптомы острого цистита могут быть связаны с половым актом, появлением нового полового партнёра, использованием спермицидов, наличием камней в почках или аномалий мочевыводящих путей, сахарного диабета и др.
Проникновение патогенных микроорганизмов в мочевой пузырь возможно следующими путями:
-
восходящим по мочеиспускательному каналу — самый частый путь, при котором уропатогены проникают в мочеиспускательный канал с поверхности кожи промежности, со слизистой влагалища, из окружающих уретру тканей и из кишки, а далее поднимаются по слизистой мочеиспускательного канала в мочевой пузырь; -
нисходящим из почек — при воспалительных заболеваниях почек (острый цистите и его терминальной стадии — пионефрозе); -
с током лимфы из половых органов — при сальпингоофорите, эндометрите, параметрите (воспалении соответственно маточных труб и яичников, слизистой оболочки матки и соединительной ткани, окружающей матку); -
гематогенным (с кровью) — встречается редко, возможен при недавно перенесённых инфекционных заболеваниях; -
прямом — при наличии мочевых свищей, катетеризации мочевого пузыря и проведении цистоскопии (эндоскопический метод диагностики заболеваний мочевого пузыря).
После попадания уропатогенов на слизистую мочевого пузыря происходит их фиксация и "противостояние" возбудителя защитным клеткам слизистой оболочки органа. Фиксация уропатогенов к слизистой оболочке осуществляется за счёт так называемых адгезинов — ворсинок, среди которых наиболее изучены тип 1, Р и S. Тип 1 — это маннозо-чувствительный тип. В дальнейшем зафиксированные уропатогены на слизистой оболочке мочевого пузыря начинают формировать над собой защитную биоплёнку.
Б
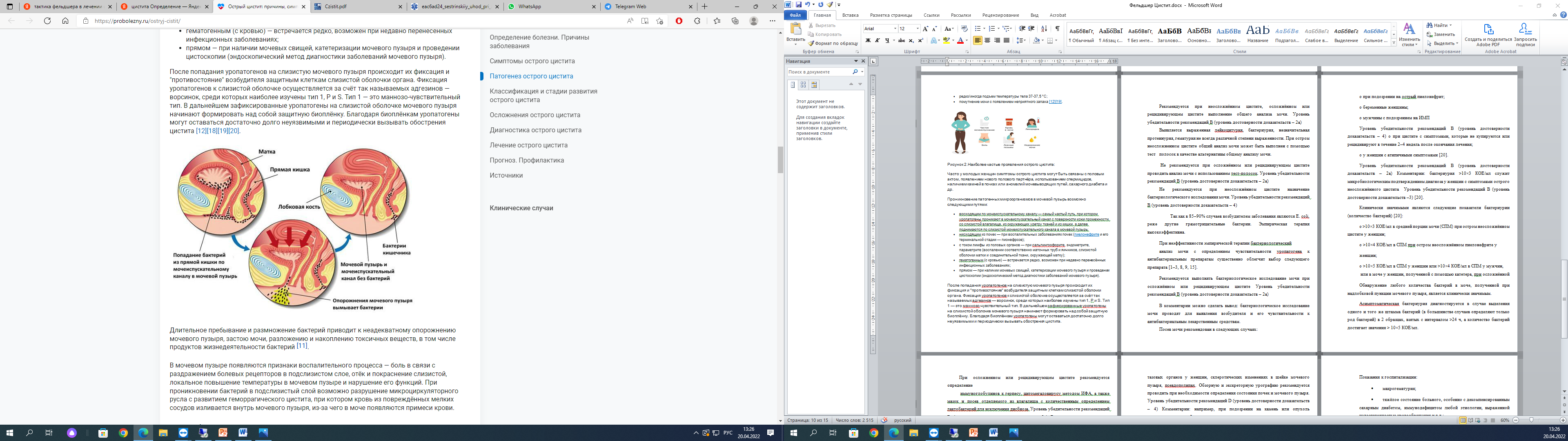
лагодаря биоплёнкам уропатогены могут оставаться достаточно долго неуязвимыми и периодически вызывать обострения цистита, как показано на рисунке 5.
Рисунок 5. Фиксация и "противостояние" возбудителя защитным клеткам слизистой оболочки органа.
Длительное пребывание и размножение бактерий приводит к неадекватному опорожнению мочевого пузыря, застою мочи, разложению и накоплению токсичных веществ, в том числе продуктов жизнедеятельности бактерий [11].
В мочевом пузыре появляются признаки воспалительного процесса — боль в связи с раздражением болевых рецепторов в подслизистом слое, отёк и покраснение слизистой, локальное повышение температуры в мочевом пузыре и нарушение его функций. При проникновении бактерий в подслизистый слой возможно разрушение микроциркуляторного русла с развитием геморрагического цистита, при котором кровь из повреждённых мелких сосудов изливается внутрь мочевого пузыря, из-за чего в моче появляются примеси крови.
Рекомендуется при неосложнённом цистите, осложнённом или рецидивирующем цистите выполнение общего анализа мочи. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2а)
Выявляется выраженная лейкоцитурия, бактериурия, незначительная протеинурия, гематурия не всегда различной степени выраженности. При остром неосложненном цистите общий анализ мочи может быть выполнен с помощью тестполосок в качестве альтернативы общему анализу мочи.
Не рекомендуется при осложнённом или рецидивирующем цистите проводить анализ мочи с использованием тест-полосок. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2а)
Не рекомендуется при неосложнённом цистите назначение бактериологического исследования мочи. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 4)
Так как в 85–90% случаев возбудителем заболевания являются E. coli, реже другие грамотрицательные бактерии. Эмпирическая терапия высокоэффективна.
При неэффективности эмпирической терапии бактериологический анализ мочи с определением чувствительности уропатогена к антибактериальным препаратам существенно облегчит выбор следующего препарата [1–3, 8, 9, 15].
Посев мочи рекомендован в следующих случаях:


