Файл: Клинический случай 1 (хронический гнойный дакриоцистит) Место события.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.03.2024
Просмотров: 68
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Клинический случай №1 (хронический гнойный дакриоцистит)
Место события: консультативно-диагностическое отделение многопрофильной больницы
Данные о пациенте: Пациент А., 40 лет. Место жительства – г. Талдыкорган.
Условие:
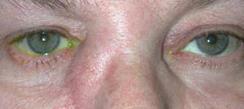
К врачу общей практики обратился пациент с жалобами на припухлость в области слезного мешка, периодически на обильное гнойное отделяемое.
Анамнез заболевания. Припухлость в области слезного мешка появилась несколько лет назад, тогда перенес острый дакриоцистит, лечился в стационаре. С тех пор наблюдается у окулиста по месту жительства. Жалобы на постоянную припухлость в области слезного мешка, при надавливании отмечается появление гнойного содержимого в конъюнктивальной полости. Пытался лечиться самостоятельно, постоянно закапывал альбуцид, закладывала глазную мазь флоксал. Эффекта не наступало.
Анамнез жизни. Родился г. Талдыкорган, рос и развивался соответственно возрасту. Питается регулярно, курит, употребляет алкоголь. Перенесенные заболевания: ОРВИ 1-2 раза в год. Из перенесенных операций – аппендэктомия в 2003 году.
Локально: Острота зрения обоих глаз 0,8 б/к. ВГД ОД - 16 мм ртст (Ро), ОС - 17 мм рт ст. (Ро). ОД глазная щель почти нормальных размеров, движения глаз в полном объеме, безболезненные. При пальпации области слезного мешка определяется зона флюктуации, при надавливании в коньюнктивальной полости появляется обильное гнойное отделяемое. Роговица прозрачная, передняя камера средней глубины, влага прозрачная. Хрусталик и стекловидное тело прозрачные. Глазное дно – без патологии. ОС - конъюнктива глазного яблока и век бледно-розового цвета, отделяемого нет. Роговица – прозрачная, сферичная. Передняя камера средней глубины, влага прозрачная. Офтальмоскопия ОС – ДЗН обычной формы, бледно-розовый, границы четкие, артерии несколько сужены, ход не изменен, вены чуть расширены, калибр а/в=1/2, макулярный рефлекс определяется.
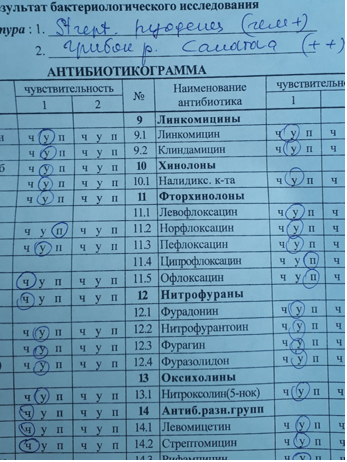
Результат бактериологического исследования посева с конъюнктивальной полости
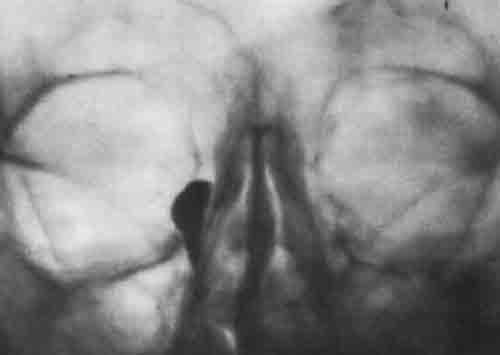
Рентгенография слезоотводящих путей с контрастированием.
Задания:
-
Сформулируйте предварительный диагноз.
Дакриоцистит (хронический гнойный)- это инфекционно-воспалительное заболевание, которое характеризуется поражением слёзного мешка глаза
-
Составьте план обследования.
Пальпаторное обследование
Цветовая проба Веста-для исследования проходимости слезоотводящих путей. (вводится тампон в носовой ход, в глаз закапывается раствор колларгола, который через несколько минут должен проявиться на тампоне в виде красящего вещества). В ходе исследования врач измеряет время, которое требуется красителю, закапываемому в конъюнктивальную полость, чтобы попасть из конъюнктивальной полости в носовой ход. При нормальной проходимости слезоотводящих путей краситель попадает в носовую полость не позже чем через 5 минут. В этом случае проба считается положительной.
Прокрашивание салфетки или турунды с 6 по 20 минуту после введения красителя расценивается как замедленная проба.
-
Проведите дифференциальный диагноз. Дифференцируем с опухолью слезного мешка. обильное и частое слезотечение, небольшая отечность на участке вблизи слезного мешка. При ощупывании можно обнаружить плотное, подвижное, иногда эластичное образование. Сильный нажим на слезный мешок приводит к вытеканию капель серозно-гнойной жидкости-общие симптомы.для того чтобы различить эти заболевания выполняется рентгенография области слезного аппарата с контрастом. Опухоль со злокачественным течением плохо прокрашивается контрастным веществом, что определяется по снимку. -
Обоснуйте и сформулируйте клинический диагноз.
Хронический гнойный дакриоцистит.диагноз поставили на основании: жалоб- на постоянную припухлость в области слезного мешка, при надавливании отмечается появление гнойного содержимого в конъюнктивальной полости.Перенесшая ОРВИ.Результат пробы Веста-замедленная проба.Результат рентгенографии слезоотводящих путей- четко выявляются уровень окклюзии и расширенный атоничный слезный мешок.
-
Перечислите современные принципы лечения данного заболевания.
Эндоскопическая дакриоцисториностомия. Во время операции в слезный проток вводится специальная гибкая трубка – эндоскоп с микроскопической камерой. С помощью эндоскопа производится разрез в закупоренном слезном канале. Реабилитационный период после операции – 6-8 дней. Во избежание воспаления роговицы назначает курс антибиотиков.
-
Сформулируйте принципы профилактики.
Гигиена органов зрения,беречь их от травм и повреждений.
Максимальное время на станцию – 10 мин
Максимальная сумма баллов - 100 баллов
Навык засчитывается при _70__% выполнении - _70___ баллов и более
Клинический случай №2 (врожденная катаракта)
Место события: ПМСП (Городская поликлиника)
Данные о пациенте: Пациент О. 3 месяца. Место жительства – г. Кызыл-Орда.
Условие:
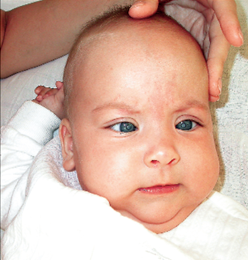
К врачу общей практики (участковому) обратилась мать ребенка 3-х месяцев с жалобами на отсутствие фиксации взора ребенка на лицах родственников и игрушках.
Анамнез заболевания. Мама ребенка заметила, что у ребенка после рождения зрачки серого цвета. К офтальмологу не обращалась. Обратилась к участковому врачу по месту жительства.
Анамнез жизни. Родился г. Кызыл-Орде, наблюдается в поликлинике по месту жительства. Родился доношенным, вес при рождении 3500 кг, рост 54 см., по Апгар 6-7 баллов. Роды самостоятельные. От первой беременности. Наблюдается у педиатра и невропатолога по месту жительства с диагнозом – ПЭП гипоксически-травматического генеза. Эпиданамнез - без особенностей. Аллергологический анамнез - без особенностей. В кабинете врача ведет себя спокойно, на осмотр реагирует спокойно.
Локально: При осмотре ребенок не фиксирует взгляд на игрушке и не следит за ней. Глазные яблоки симметричные, глазная щель нормальных размеров, диаметр роговицы 10 мм, конъюнктива глаз спокойна, отделяемого нет, роговица прозрачная, передняя камера средней глубины, влага прозрачная. Зрачки в центре, диметр до 3 мм, реакция определяется. В центре хрусталика определяется помутнение диаметром около 1,5-2,0 мм. Рефлекс с глазного дна слабый, розовый.
Результат бактериологического исследования посева с конъюнктивальной полости – рост не обнаружен
Электроретинография (ЭРГ) – ОД волна а – 13мкВ, в- 275 мкВ, воспроизведение в ритме в белом свете 54 Гц, в красном свете 42 Гц. ОС волна а – 17мкВ, в- 286 мкВ, воспроизведение в ритме в белом свете 60 Гц, в красном свете 40 Гц.
Задания:
-
Сформулируйте предварительный диагноз.
Жалобы: отсутствие фиксации взора на предмете
Из анамнеза: у ребенка после рождения зрачки серого цвета, по результатам шкалы Апгар видимых патологий нет, требуется повышенное внимание.
Осмотр: При осмотре ребенок не фиксирует взгляд на игрушке и не следит за ней, В центре хрусталика определяется помутнение диаметром около 1,5-2,0 мм. Рефлекс с глазного дна слабый.
-
Составьте план обследования.
Направление на инструментальное и лабораторное исследование для дифференциации с другими патологиями и подтверждения диагноза катаракты используются следующие инструментальные методы: офтальмометрия, щелевая биометрия, УЗИ глазного яблока. Консультация офтальмолога.
-
Проведите дифференциальный диагноз.
Диференциальная Диагностика по наличию врожденной первичной глаукомы, Отслойка сетчатки, Опухоли наружного отдела зрительного анализатора, проводящих путей, Ретинопатия.
-
Обоснуйте и сформулируйте клинический диагноз.
Клин диагноз ставится на основе всех этапов обследования , сбора жалоб. Анамнеза , физикальн , лабораторного и инструментального обследования.
Рекомендуется проведение лабораторных методов исследования, включающие: общий анализ крови и мочи с подсчетом лейкоцитарной формулы, биохимический анализ крови (мочевина, креатинин, общий белок, общий билирубин, АЛТ, АСТ, ЛДГ, натрий, калий, хлор) исследование крови ни ВИЧ; анализы крови на гепатиты В и С, RW [].
Комментарии. Эти исследования проводят для выявления противопоказаний к операции (выявление и санация очагов хронической инфекции и декомпенсации общих заболеваний), поскольку они могут в дальнейшем осложнить течение послеоперационного периода.
Инструментальная диагностика.
На этапе постановки диагноза всем пациентам:
• Рекомендуется проведение биомикроскопии
Комментарии. С помощью биомикроскопии врач-офтальмолог может видеть при большом увеличении такие ткани глаза, как конъюнктиву, роговицу, а также глубжележащие структуры радужку, хрусталик, стекловидное тело.
• Рекомендуется проведение офтальмоскопии
Комментарии. Процедура проводится бесконтактно, с помощью специального прибора - офтальмоскопа или линзы позволяет врачу увидеть глазное дно (внутреннюю поверхность глаза) - сетчатку, сосуды.
• Рекомендуется проведение тонометрии – измерение внутриглазного давления
Комментарии. Может проводиться несколькими способами (с помощью пневмотонометра, грузиками (по Маклакову).
• При частичных помутнениях хрусталика рекомендуется проведение авторефкератометрии и/ или скиаскопии – определение клинической рефракции
-
Перечислите современные принципы лечения данного заболевания.
Различают консервативное и хирургическое лечение катаракты.
Консервативное лечение катаракты — применяют средства для рассасывания очагов помутнения или замедления их развития — это витайодурол и витафакол и средства, улучшающие процессы метаболизма хрусталика, — сенкаталин, квинакс и др.
Хирургическое лечение катаракты
Хирургическое лечение катаракты — единственный эффективный способ лечения данного заболевания. Разработано много разных способов, но смысл один — удалить помутневший хрусталик для восстановления прохождения света к сетчатке. Перед операцией больные сдают анализы крови и мочи, им проводят общее обследование, консультации терапевта (с обязательной электрокардиографией), оториноларинголога и стоматолога, которые дают заключение о возможности оперативного лечения.
Хирургическое лечение врожденной катаракты зависит от характера помутнения и его локализации. При диффузных, пленчатых, центральных катарактах хирургическое лечение проводят в первые 2-4 мес жизни ребенка, поскольку может произойти необратимое недоразвитие зрительного анализатора (зоны макулы сетчатки), так как через мутный хрусталик не будет поступать достаточное количество света. В других случаях при частичном помутнении хрусталика хирургическое лечение проводят в более поздние сроки.
-
Сформулируйте принципы профилактики.
Профилактика врожденной катаракты проводится во время беременности. Необходимо исключить контакт женщины с инфекционными больными, минимизировать воздействие тератогенных факторов (алкоголь, курение, лучевые методы диагностики и терапии и др.). Женщинам, страдающим сахарным диабетом, показано наблюдение эндокринолога на протяжении всей беременности. Хромосомные патологии в большинстве случаев диагностируются до родов, и далее женщина уже может принять решение о прерывании беременности или осознанном вынашивании ребенка. Специфическая профилактика врожденной катаракты отсутствует.
