ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 17.03.2024
Просмотров: 46
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
-
Ускладнення ахалазії кардії:
А. Запалення слизової оболонки стравоходу (езофагіт):
-
вираженість визначається за ендоскопічними даними ерозування слизової оболонки стравоходу.
Б. Бронхолегеневі ускладнення (внаслідок аспірації у бронхи та легені вмісту стравоходу і шлунка):
-
рецидивуючий бронхіт або пневмонія; -
абсцес легені; -
пневмосклероз.
-
Формування попереднього діагнозу за клінічними даними
Попередній діагноз формується на підставі скарг хворого, анамнезу захворювання і його об’єктивних проявів.
Для підтвердження або уточнення діагнозу виконують рентгенологічне дослідження стравоходу з барієвою сумішшю, езофагогастроскопію.
-
Діагностична програма при ахалазії кардії:
А. Рентгенологічне дослідження:
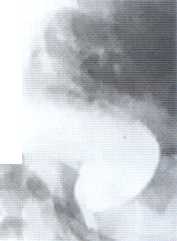
а) рентгеноскопія стравоходу з барієвою сумішшю (звужений в кардіальному відділі у вигляді “дзьоба” стравохід, з різним за вираженістю його розширенням у супрастенотичному відділі);
б) рентгенографія контрактованого барієм стравоходу (фіксація на рентгенограмі звуженого стравоходу) (рис. 4.2).
Б. Ендоскопічне дослідження:
-
фіброезофагогастроскопія (гіпертрофія та ерозування слизової оболонки стравоходу вище місця звуження, ендоскоп проходить через звужену ділянку, що підтверджує функціональний характер ураження).
В. Діагностичні фармакологічні проби (для диференціації функціонального та органічного ураження стравоходу):
а) нітропрепарати (нітрогліцерин, амілнітрит) знижують тонус м’язової оболонки і нижнього сфінктера стравоходу;
б) ацетилхолінергічні препарати (ацетилхолін, карбахолін) підвищують тонус м’язової оболонки. При ахалазії кардії обидві проби позитивні, а при органічній патології стравоходу - негативні.
-
Диференційна діагностика ахалазії кардії:
А. Диференціація із захворюваннями стравоходу:
-
пухлина стравоходу; -
рубцева стриктура стравоходу; -
гастроезофагеальна рефлюксна хвороба.
Б. Диференціація із захворюваннями шлунка:
-
пухлина кардіального відділу шлунка.

'§>
В
Рис. 4.2. Рентгенологічне зображення ахалазії кардії різного ступеня тяжкості:
А - рентгенограма стравоходу в нормі; Б - ахалазія кардії і cm. тяжкості; В - ахалазія кардії2 cm. тяжкості; Г - ахалазія кардії3 cm. тяжкості; Д - ахалазія кардії4 cm. тяжкості
-
Клініко-статистична класифікація ахалазії кардії:
К22.0 Ахалазія кардіальної частини шлунка
Макет клінічного діагнозу: Ахалазія кардії {Іх ст.}, {ускладнена Ох}
Рентгенологічні прояви стадій захворювання:
І, - 1 (стадія нестабільного спазму)
І2 - 2 (стадія стабільного спазму і незначного розширення стравоходу)
І5 - 3 (стадія рубцевого звуження стравоходу в кардіальному відділі і його розширення вище стенотичної ділянки до 4-5 см)
Іч - 4 (кардіостеноз із S-подібною формою стравоходу і різким його розширенням) Ускладнення:
О, - епіфренальним дивертикулом 02 - хронічним езофагітом
-
Приклади формулювання клінічного діагнозу:
-
Ахалазія кардії 1 стадії.
Б. Ахалазія кардії 3 стадії, ускладнена хронічним езофагітом.
-
Ахалазія кардії 4 стадії, ускладнена епіфренальним дивертикулом.
-
Лікувальна тактика при ахалазії кардії:
-
Медикаментозна терапія:
-
нітрати; -
ацетилхолінергічні препарати; -
блокатори кальцієвих насосів.
Б. Малоінвазивні втручання:
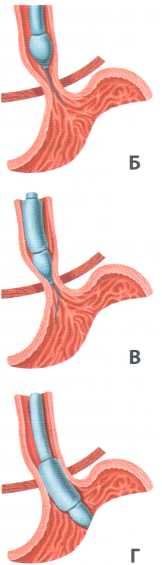
а) пневмокардіодилатація балонним пневмокар- діодилататором (насильне розтягнення звуженої ділянки стравоходу) (рис. 4.3):
-
показання: ахалазія кардії 1-2 ст.; -
протипоказання: езофагіт, варикозне розширення вен стравоходу.
-
Хірургічне лікування:
а) Показання до операції:
-
ахалазія кардії 3-4 ст.; -
неможливість проведення кардіодилатації; -
відсутність ефекту від кардіодилатації.
б) Методи операції:
-
позаслизова кардіоміотомія (на зонді поздовжньо розсікається м’язова оболонка у звуженій ділянці стравоходу упродовж 8-10 см).
-
Експертиза працездатності і реабілітація хворих:
А. Працездатність залежить від стадії захворювання. Б. Хворі після пневмокардіодилатації:
Рис. 4.3. Схематична картина пневмокардіодилатації при ахалазії кардії:
А - загальний вигляд проведення кардіодилататора в шлунок; Б - проведення через звужену ділянку стравоходу струни- спрямовувача; В - проведення через звужену ділянку головки ди- лататора; Г - встановлення роздувного балона дилататора у звуженій ділянці стравоходу
-
дотримання дієти (подрібнена і термічно оброблена їжа); -
попередження стресів; -
динамічне спостереження; -
при рецидиві ахалазії - консультація хірурга.
В. Хворі після операції:
-
тривалість перебування на лікарняному 3-4 тижні; -
дотримання дієти (подрібнена і термічно оброблена їжа).
Стриктура стравоходу
-
Визначення. Стриктура стравоходу - порушення прохідності стравоходу внаслідок утворення різних за довжиною рубцевих змін стінки стравоходу після перенесеного впливу на нього корозійної рідини. -
Актуальність проблеми:
А. Розвивається через 2-6 місяців після хімічного опіку стравоходу.
Б. Супроводжується інвалідизацією хворих та погіршенням якості їх життя.
-
Причини розвитку стриктури стравоходу:
А. Хімічний опік стравоходу.
Б. Тривала наявність гастроезофагеальної рефлюкс- ної хвороби.
-
Механізм розвитку стриктури стравоходу:
-
Попадання кислоти або лужного розчину на слизову оболонку стравоходу викликає некроз (коа- гуляційний - при попаданні кислоти, коліквацій- ний - лужного розчину).
Б. Найбільш виражені зміни відбуваються в місцях фізіологічних звужень.
-
Виділяють чотири стадії патоморфологічних змін:
-
гіперемія і набряк слизової оболонки; -
некроз і виразки слизової оболонки; -
утворення грануляційної тканини; -
рубцювання і стенозування стравоходу.
-
Види стриктур стравоходу:
А. Плівчаста стриктура (довжина стриктури до 1 см). Б. Трубчаста стриктура (довжина стриктури понад 1 см).
-
Клінічні прояви стриктури стравоходу:
-
Скарги:
-
порушення ковтання (дисфагія); -
нудота, блювання; -
зниження маси тіла.
Б. Історія захворювання: в анамнезі - хімічний опік стравоходу або довготривала наявність гастроезофагеальної рефлюксної хвороби.
-
Об’єктивні дані:
-
виснаження; -
гіперсалівація.
-
Формування попереднього діагнозу за клінічними даними
Попередній діагноз формується на підставі скарг хворого, анамнезу захворювання та його об’єктивних проявів.
Для підтвердження або уточнення діагнозу формують діагностичну програму, включаючи в неї методи дослідження, що впливають на уточнення діагнозу. При виборі методів обстеження використовують їх послідовне застосування від менш до більш інвазивних.
-
Діагностична програма при стриктурах стравоходу: А. Інструментальна діагностика:
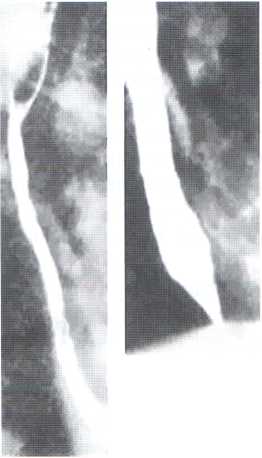
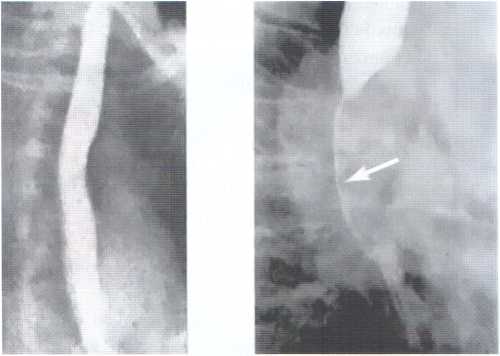
а) рентгеноконтрастне дослідження стравоходу (визначається рівень, вираженість і довжина стриктури) (рис. 4.4);
б) ендоскопічне дослідження стравоходу з виконанням біопсії в ділянці стриктури.
-
Диференційна діагностика стриктури стравоходу проводиться з такими патологіями:
А. Пухлина стравоходу.
Б. Ахалазія кардії.
-
Клініко-статистична класифікація стриктур стравоходу:
К22.2 Непрохідність стравоходу
Макет клінічного діагнозу: Стриктура {Lx третини} стравоходу {у вигляді Іхстриктури}, {ускладнена Ох} Локалізація
Ц - верхньої Ц - середньої І_3 - нижньої Рентгенологічний тип стриктури:
І, - плівчастої І2 - трубчастої Ускладнення:
О, - перфорацією стравоходу
-
- медіастинітом -
- емпіємою плеври {LJ Локалізація
Ц - ліворуч Ц - праворуч L3 - з обох сторін
Ц - стравохідно-бронхіальною норицею
-
Приклади формулювання клінічного діагнозу:
А. Трубчаста стриктура середньої третини стравоходу
А Б
Рис. 4.4. Рентгенологічне зображення стриктури стравоходу:
А - рентгенограма стравоходу в нормі; Б - стриктура стравоходу
Б. Плівчаста стриктура середньої третини стравоходу.
В. Трубчаста стриктура середньої третини стравоходу, ускладнена перфорацією стравоходу і медіастинітом.
-
Лікувальна тактика при стриктурах стравоходу: А. Бужування стриктури:
-
наосліп через рот; -
рентгенконтрастними бужами по провіднику; -
при наявності гастростоми “бужування без кінця” по провіднику.
Б. Хірургічне лікування:
а) показання до операції:
-
неможливість проведення бужування; -
рецидив стриктури після бужування; -
утворення стравохідно-бронхіальних і стра- вохідно-трахеальних нориць; -
перфорація стравоходу при бужуванні;
б) види операцій:
-
при сегментарних стриктурах - пластика стриктури; -
при протяжних стриктурах - видалення стравоходу і його пластика тонкою або товстою кишкою.
-
Експертиза працездатності і реабілітація хворих:
А. Після проведення бужування:
-
диспансерне спостереження; -
дотримання режиму харчування і праці.
Б. Після пластики стравоходу:
-
вирішення питань працездатності через медико-соціальну експертну комісію (МСЕК); -
диспансерне спостереження; -
симптоматична терапія.
Пухлини стравоходу
-
Визначення. Пухлиноподібні утворення, які розвиваються у стравоході і звужують його просвіт. -
Актуальність проблеми:
А. Дві третини доброякісних пухлин становлять ле- йоміоми.
Б. Частота раку стравоходу коливається від 5 до 7 % серед усіх злоякісних утворень; частіше хворіють чоловіки.
-
Види пухлин стравоходу:
А. Доброякісні пухлини:
а) лейоміома - розвивається з м’язової оболонки і не уражує слизову оболонку;
б) поліпи, ліпоми, фіброліпоми, міксофіброми - ростуть у порожнину стравоходу.
Б. Злоякісні пухлини:
а) ризик розвитку раку;
-
стравохід Барретта (метаплазія слизової оболонки); -
ахалазія кардії; -
запалення слизової оболонки та стриктури після хімічного опіку стравоходу; -
зловживання алкоголем, паління;
б) патологічна анатомія злоякісних пухлин:
-
плоскоклітинний рак; -
аденокарцинома; -
мукоепідермоїдна карцинома, аденокістоз- на карцинома (рідкісні форми);
в) форма росту пухлини:
-
екзофітна форма (вузлова, ворсинчаста, бородавчаста - росте в просвіт стравоходу); -
ендофітна (виразкова) форма; -
склерозуюча (циркулярна) форма.
-
Клінічні прояви пухлин стравоходу:
А. Доброякісні пухлини:
а) дисфагія;
б) зрідка відрижка.
Б. Злоякісні пухлини:
а) прогресуюча дисфагія;
б) підвищена салівація:
-
неприємний запах з рота; -
регургітація (зригування);
в) больовий синдром при поширенні пухлини за межі стравоходу;
г) загальні симптоми (стомлюваність, зниження маси тіла, субфебрилітет).
-
Формування попереднього діагнозу за клінічними даними
Попередній діагноз формується на підставі скарг хворого, анамнезу захворювання і його об’єктивних проявів.
Для підтвердження або уточнення діагнозу виконують езофагоскопію з біопсією і рентгенологічне дослідження стравоходу з барієвою сумішшю.
-
Діагностична програма при пухлині стравоходу: А. Інструментальні методи:
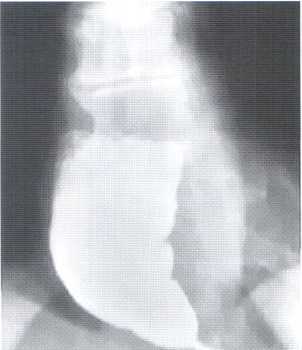
а) езофагоскопія (уточнює діагноз, дозволяє взяти біопсію) (рис. 4.5);
б) рентгеноконтрастне дослідження стравоходу:
-
при доброякісній пухлині в стінці стравоходу виявляється обмежений дефект наповнення;
- при злоякісній пухлині встановлюють звуження стравоходу, його вираженість і довжину;
в) комп’ютерна томографія (оцінює поширеність злоякісного процесу за межі стравоходу);
г) бронхоскопія - дає можливість визначити проростання пухлини в трахею або утворення стравохідно-бронхіальної нориці.
- 1 2 3 4 5
