ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 17.03.2024
Просмотров: 39
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Клінічні прояви дивертикулів стравоходу (обумовлені наявністю ускладнень):
-
Скарги:
а) дисфагія - пов’язана із затримкою їжі в порожнині дивертикулу;
б) гіперсалівація, дертя в горлі, дискомфорт при ковтанні.
• При наявності ускладнень:
а) дивертикуліт:
-
біль за грудниною; -
відрижка;
б) кровотеча з дивертикулу - характеризується невираженою клінічною картиною;
в) перфорація дивертикулу:
-
утворення нориць при перфорації у бронх; -
кашель при прийманні їжі; -
розвиток пневмонії, абсцесів легень.
Б. Історія захворювання - специфічних даних немає.
-
Об’єктивні прояви - залежать від наявності ускладнення і його виду.
-
Діагностична програма при дивертикулах стравоходу (рис. 4.6):
А. Фіброезофагогастроскопія.
Б. Контрастна рентгеноскопія і рентгенографія стравоходу і шлунка.
-
Клініко-статистична класифікація дивертикулів стравоходу:
К22.5 Дивертикул стравоходу набутий
Макет клінічного діагнозу: {L} дивертикул стравоходу набутий, {ускладнений OJ Локалізація:
Ц - Фарингоезофагеальний L2 - Біфуркаційний Ц - Епіфренальний Ускладнення:
-
- дивертикулітом -
- кровотечею -
- перфорацією - медіастинітом
-
- норицею -
- порушенням прохідності стравоходу
-
Приклади формулювання клінічного діагнозу:
А.Епіфренальний дивертикул набутий, ускладнений дивертикулітом.
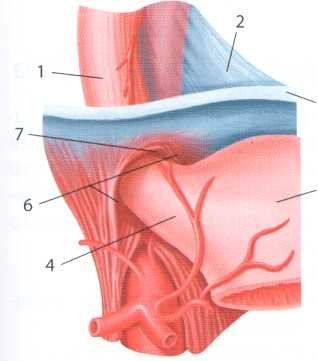
Рис. 4.6. Схематичне та ендоскопічне зображення дивертикулів стравоходу:
А - схематичне розташування порожнини дивертикулу щодо стравоходу: Б - ендоскопічна картина входу в дивертикул стравоходу (вказано стрілкою):
Б. Біфуркаційний дивертикул стравоходу.
-
Лікування дивертикулів стравоходу:
А. Неускладнені дивертикули не оперуються. Кон сервативні заходи:
-
напіврідка їжа; -
запивання твердої їжі рідиною;
-
створення умов для спорожнення дивертикулу після їжі (прийняття пози, що сприяє звільненню дивертикулу).
Б. Показання до операції:
-
ускладнений перебіг дивертикулів; -
інвагінація дивертикулув порожнину стравоходу.
ХРОНІЧНІ ЗАХВОРЮВАННЯ СТРАВОХОДУ ОБУМОВЛЕНІ РЕФЛЮКСОМ ШЛУНКОВОГО ВМІСТУ (синдром рефлюксу і печії)
Синдром рефлюксу шлункового вмісту і печії у стравоході - прояв ряду хронічних захворювань шлунка і дванадцятипалої кишки, що спричиняються рефлюксом вмісту шлунка у стравохід.
При клінічних проявах печії необхідно виявити її причину з наступним визначенням лікувальної тактики.
Найчастіше причинами синдрому печії і регургіта- ції вмісту шлунка у стравохід є гастроезофагеальна рефлюксна хвороба, грижа стравохідного отвору діафрагми, виразкова хвороба шлунка або ДПК, ускладнена стенозуванням.
Загальні питання розвитку і діагностики печії та регургітації шлункового вмісту у стравохід
-
Визначення. Хімічний і механічний вплив шлункового вмісту на слизову оболонку стравоходу з характерними для цього симптомами печії за грудниною і відчуттям вихлюпу вмісту шлунка у стравохід.
Актуальність проблеми:
А. Синдром печії і регургітації шлункового вмісту у стравохід відзначається періодично у 10-15 % населення;
Б. У 3-5 % із них клінічні прояви часті і достатньо турбують хворих.
-
Топографо-анатомічні співвідношення страво- хідно-кардіальної ділянки (рис. 4.7). -
Причини розвитку печії і регургітації вмісту шлунка у стравохід:
А. Гастроезофагеальна рефлюксна хвороба.
Б. Грижа стравохідного отвору діафрагми.
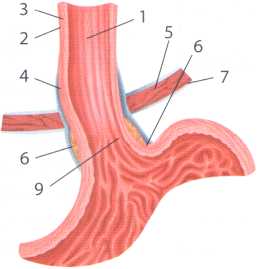
Рис. 4.7. Схематичне зображення стравохідно- кардіальної ділянки та співвідношення її з діафрагмою:
А - відношення стравохідно-кардіальної ділянки до діафрагми та її стравохідного отвору - загальний вигляд на рівні діафрагми (1 - грудний відділ стравоходу: 2 - аорта: 3 - діафрагма; 4 - абдомінальний відділ стравоходу; 5 - шлунок; 6 - ніжки діафрагми; 7 - стравохідний отвір діафрагми).
Б - сагітальний розтин стравоходу і шлунка на рівні діафрагми (1 - стравохід; 2 - поздовжній м'язовий шар; 3 - циркулярний м'язовий шар; 4 - м'яз нижнього сфінктера стравоходу; 5 - діафрагма; 6 - стравохідно-діафрагмальна зв'язка; 7 - очеревина; 8 - кардіальна вирізка - кут Гіса; 9 - лінія переходу стравоходу в шлунок)
В. Виразкова хвороба шлунка і дванадцятипалої кишки.
Г. Стенозування дванадцятипалої кишки або шлунка доброякісного чи злоякісного генезу.
Д. Вагітність.
Е. Приймання деяких лікарських препаратів.
-
Механізм розвитку печії та регургітації вмісту шлунка у стравохід:
-
Підвищення внутрішньошлункового або внутрішньочеревного тиску.
Б. Дисфункція нижнього сфінктера стравоходу.
-
Зниження тонусу нижнього сфінктера стравоходу. Г. Рефлюкс вмісту шлунка у стравохід.
Д. Виникнення запальних та ерозивних змін у стравоході.
Е. Тривалий вплив шлункового вмісту на слизову оболонку стравоходу призводить до розвитку ускладнень (кровотеча, стриктура, метаплазія слизової оболонки, розвиток пухлини).
Ж. При попаданні шлункового вмісту у бронхіальне дерево розвивається бронхолегенева патологія.
-
Клінічні прояви:
-
Скарги:
-
пекучий біль за грудниною; -
біль посилюється після приймання їжі та вночі, у положенні хворого лежачи; -
відчуття вихлюпу шлункового вмісту у стравохід при нахилах тулуба.
Б. Історія захворювання:
-
в анамнезі можлива виразкова хвороба шлунка або ДПК, або ознаки порушення евакуації зі шлунка; -
симптоматика посилюється при роботі в нахиленому положенні.
-
Об’єктивні прояви:
-
можуть виявлятися тільки при порушенні евакуації зі шлунка у вигляді шуму плескоту, що виявляється при пальпації.
-
Формування попереднього діагнозу на підставі клінічних даних:
Попередній діагноз формується на підставі скарг хворого, анамнезу захворювання і його об’єктивних проявів, підтверджених фізикальними методами дослідження.
Для підтвердження або уточнення діагнозу формують діагностичну програму, включаючи в неї методи дослідження, що впливають на уточнення діагнозу. При виборі методів обстеження використовують їх послідовне застосування від менш до більш інвазивних.
-
Діагностична програма при печії і регургітації вмісту шлунка у стравохід:
-
Фіброезофагогастроскопія (рис. 4.8).
Б. Рентгенологічне дослідження стравоходу, шлунка і ДПК з виконанням проби Вальсальви.
-
pH-моніторинг стравоходу.
-
Диференційна діагностика:
-
Гастроезофагеальна рефлюксна хвороба.
Б. Грижа стравохідного отвору діафрагми.
-
Стенозування шлунка або дванадцятипалої кишки при виразковій хворобі.
-
Лікувальна програма при печії та регургітації шлункового вмісту у стравохід: залежить від характеру виявленої патології, ступеня її тяжкості та складності перебігу.
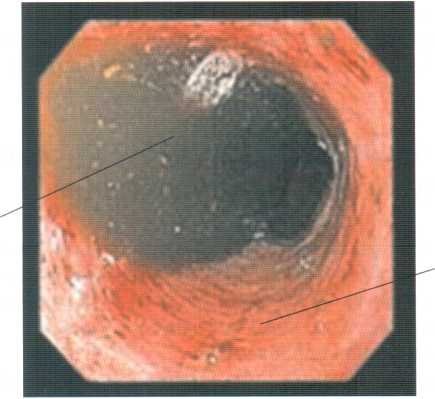
Рис. 4.8. Ендоскопічна картина регургітації вмісту шлунка у стравохід:
7 - слизова оболонка стравоходу: 2 - шлунковий вміст у стравоході
Гастроезофагеальна рефлюксна хвороба
-
Визначення. Гастроезофагеальна рефлюксна хвороба (ГЕРХ) - захворювання, що характеризується мимовільним закиданням у стравохід шлункового
-
можливо, дуоденального вмісту з розвитком характерної симптоматики та ушкодженням дистального відділу стравоходу за типом езофагіту.
-
Актуальність проблеми:
А. Гастроезофагеальна рефлюксна хвороба зустрічається у 5-15 % населення.
Б. Однаково часто виникає у чоловіків і у жінок.
-
Причини розвитку гастроезофагеальної рефлкжсної хвороби:
А. Порушення моторики верхніх відділів шлунково- кишкового тракту.
Б. Порушення функції нижнього сфінктера стравоходу.
А. Фактори ризику розвитку гастроезофагеальної рефлкжсної хвороби:
-
Характер харчування:
-
переїдання; -
приймання їжі незадовго до сну; -
газовані напої, алкоголь.
Б. Робота в нахиленому вперед положенні;
-
Приймання деяких лікарських препаратів:
-
холінолітики; -
седативні та снотворні; -
антагоністи кальцію, (3-блокатори; -
нітрати.
-
Механізм розвитку гастроезофагеальної ре- флюксної хвороби:
А. Фізіологічний рефлюкс:
-
короткочасний; -
спрямований на спорожнення шлунка від зайвого вмісту (повітря, їжа, рідина).
Б. Патологічний рефлюкс (кількість закидань вмісту шлунка у стравохід більше 50 на добу):
-
первинний - порушення замикальної функції стравохідно-шлункового переходу; -
вторинний - рефлюкс виникає на тлі інших патологічних станів (грижа стравохідного отвору діафрагми, виразка шлунка або ДПК, ускладнена стенозуванням).
-
Клінічні прояви:
А. Скарги:
а) печія - залежить від наявності та вираженості езофагіту;
б) біль за грудниною:
-
посилюється через 30-40 хв після приймання їжі; -
посилюється в горизонтальному положенні хворого, при нахилах його вперед;
в) відрижка та зригування:
-
з’являється після приймання їжі; -
посилюється в положенні лежачи, при нахилах вперед;
г) кашель вночі (можливий):
-
наслідок м і кроасп і рації шлункового вмісту у трахею при рефлюксі.
Б. Історія захворювання - з'ясовують, як розвивалося захворювання.
В. Об’єктивні прояви - залежать від наявності та
вираженості ускладнень:
-
кровотеча з ерозованої слизової оболонки; -
легеневі ускладнення (бронхіт, пневмонія, бронхіальна астма) при мікроаспіраціях шлункового вмісту; -
клінічні прояви стриктури стравоходу.
-
Формування попереднього діагнозу на підставі клінічних даних
Попередній діагноз формується на підставі скарг хворого, анамнезу захворювання і його об’єктивних проявів, підтверджених фізикальними методами дослідження.
Для підтвердження або уточнення діагнозу виконують рентгенологічне дослідження з барієвою сумішшю, езофагогастроскопію і внутрішньостравохідну рН- метрію, можливе виконання комп’ютерної томографії.
-
Діагностична програма при гастроезофагеальній рефлюксній хворобі:
А. Інструментальні методи дослідження:
а) спеціальне рентгенологічне дослідження із сумішшю барію:
-
дослідження починається у вертикальному положенні хворого, який під контролем лікаря-рентгенолога випиває контрастну суміш, потім стіл рентгенапарата, на підставці якого стоїть хворий, переводять у горизонтальне положення. При зміні положення тіла з вертикального в горизонтальне визначають наявність закидання контрасту у стравохід; -
в горизонтальному положенні на столі рентгенапарата хворий вдихає повітря, натужується (підвищує внутрішньочеревний тиск) і виконує видих. При цьому лікар-рентгено- лог слідкує за переміщенням фундального відділу шлунка вище рівня діафрагми (проба Вальсальви), -
стіл рентгенапарата, на якому лежить хворий в горизонтальному положенні на спині, переміщують у положення Тренделенбурга (піднятий на 35-40° ножний кінець столу). Оцінюється закидання контрасту із шлунка у стравохід;
б) ендоскопічне дослідження стравоходу визначає наявність і вираженість езофагіту, що має чотири стадії (див. класифікацію ГЕРХ), вико-
| | т |
| | |
02:00 04:00 06:00 08:00 10:00


