Файл: Хирургия классификация методов обезболивания в хирургической стоматологии.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.03.2024
Просмотров: 65
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
-
Классификация шока (Т. А. Покровский)
- 1 степень: учащение пульса выше 100 в минуту, АД 100/60—90 /50 мм рт. ст.;
- 2 степень: пульс 100 — 120 в минуту, слабого наполнения, Ад—85/50— 40 мм рт. ст.;
- 3 степень: общее тяжелое состояние, резкая бледность кожного покрова. Пульс до 160 в минуту, нитевидный. АД —60 /ЗО мм рт. ст.;
- 4 степень — тяжелейшее состояние. Систолическое давление 40 мм рт. ст. и ниже. Минимальное артериальное давление не определяется. -
Лечение (первая врачебная помощь на стоматологическом приеме):
-
обеспечить венозный доступ; -
вызвать бригаду скорой помощи и одновременно проводить неотложные мероприятия; -
внутривенно: 0,1% раствор адреналина гидрохлорида – 0,5 -1,0 мл в сочетании с 20,0 мл 5% раствора глюкозы. Если АД не повышается, то через 10 минут инъекцию повторяют. -
для устранения бронхоспазма: эуфиллин 2,4 % - 10,0 мл, супрастин 2% - 2,0 или тавегил 0,1% - 2,0-4,0, преднизолон – 60 – 120 мг или дексаметазон – 10-12 мг. -
при необходимости проводят СЛР; -
больной госпитализируется в отделение интенсивной терапии.
-
Профилактика:
Врач должен тщательно собрать у каждого пациента аллергологический анамнез. Во всех сомнительных случаях нужно проводить внутрикожную аллергологическую пробу, которую считают достоверным тестом для выявления возможного аллергена. Если точно установлено, что пациент аллергизован, у него отмечаются аллергические реакции на несколько лекарственных средств или ранее встречались тяжелые аллергические реакции, рекомендуем направить его на консультацию к врачу-аллергологу для подбора соответствующего анестетика.
133. Отек Квинке. Причины, клиника, диагностика, тактика врача.
-
Отек Квинке - заболевание аллергической этиологии, проявляющееся выраженным отеком слизистых оболочек и подкожно-жировой клетчатки, локализуется в областях с большим содержанием подкожной жировой клетчатки (веки, губы, носогубные складки, грудная клетка, половые органы и др.).
Стадии отёка Квинке
-
Веки и губы -
1 + щёчные и околоушно-жевательные области (до подчелюстных областей) -
2 + до середины шеи. Признаки ларингоспазма. -
3 + до ключиц и ниже. Признаки бронхоспазма. -
Острые аллергические реакции
-
Причины:
-
Аллергическая реакция на раствор местного анестетика развивается сравнительно часто, что обусловлено большим количеством факторов обезболивающего раствора: анестетики (новокаин, лидокаин), консерванты (парабены), антиоксиданты (дисульфи натрия) и т.п -
Как следствие крапивницы
-
Клиника:
Отеки век, губ, в области носогубных складок, грудной клетки, половых органов -
Лечение:
-
Уложить пациента, приподнять головной конец -
Вызвать СМП -
в/в доступ, кислород -
Оценить проходимость дыхательных путей -
Адреналин 0,5 мл в/в каждые 1-5 минут -
в/в физ.раствор до 2000 мл -
Адреналин в/в 1 мл на 500 физ.раствора при сохраняющейся гипотензии -
После стабилизации АД – преднизолон 30-60 мг
-
Профилактика:
Врач должен тщательно собрать у каждого пациента аллергологический анамнез. Во всех сомнительных случаях нужно проводить внутрикожную аллергологическую пробу, которую считают достоверным тестом для выявления возможного аллергена. Если точно установлено, что пациент аллергизован, у него отмечаются аллергические реакции на несколько лекарственных средств или ранее встречались тяжелые аллергические реакции, рекомендуем направить его на консультацию к врачу-аллергологу для подбора соответствующего анестетика.
-
135. Терминальные состояния. Принципы сердечно-легочной реанимации.
-
Терминальные состояния — патологофункциональные изменения, в основе которых лежат нарастающая гипоксия всех тканей (в первую очередь головного мозга), ацидоз и интоксикация продуктами нарушенного обмена.
-
Клинические проявления:
- патологический тип дыхания,
- снижение артериального давления вплоть до неопределяемого,
- угнетение или полная утрата сознания
- бледность и мраморность кожи,
- холодный пот
- нарушение сердечного ритма. -
Стадии терминального состояния:
-
Предагония: общее тяжелое состояние, резкая бледность кожного покрова. Пульс до 160 в минуту, нитевидный. АД —60 /ЗО мм рт. ст. -
Агония: крайне тяжелое состояние.
Систолическое давление 40 мм рт. ст. и ниже. Минимальное артериальное давление не определяется.
-
Клиническая смерть. Остановка сердца и дыхания (остановка кровообращения).=3-7 мин примерно.
*Признаки клинической смерти:
-
Потеря сознания и полное расслабление человека (нет тонуса мышц, не вызываются рефлексы); -
 Широкие зрачки, которые не реагируют на свет (если посветить фонариком в глаз живому человеку, зрачок моментально сузится, чего не будет при клинической смерти человека);
Широкие зрачки, которые не реагируют на свет (если посветить фонариком в глаз живому человеку, зрачок моментально сузится, чего не будет при клинической смерти человека); -
Кожные покровы приобретут землистый оттенок (пепельно-серый цвет), или же будут бледными с синюшным оттенком; -
Отсутствие пульса на сонных артериях. Для этого необходимо прощупать пульс с двух сторон шеи; -
Прощупывание пульса на сонных артериях. Вначале необходимо найти пальцами щитовидный хрящ (у мужчин кадык), а затем продвинуть пальцы на пару см. в сторону. -
Остановка дыхания (не будет подниматься грудная клетка, не будет слышан выдох).
-
Принципы СЛР:
-
Сердечно-легочная реанимация (СЛР) - это комплекс неотложных мероприятий, которые выполняются для выведения из клинической смерти (для оживления человека). -
Этапы СЛР:
-
Необходимо уложить пострадавшего на ровную горизонтальную поверхность; -
По возможности нужно поднять ноги умирающему (положить их на стул или другой доступный предмет); Это мероприятия, улучшающие кровоснабжение головного мозга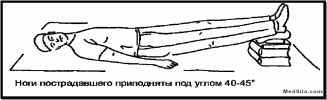
-
Освободить грудную клетку от одежды, расстегнуть ремень и другие, стягивающие грудной и брюшной отдел, элементы одежды. -
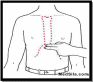 Необходимо определить область, где будет проводиться непрямой массаж сердца. Давить на грудную клетку нужно на 3-5 см. выше мечевидного отростка и строго по средней линии (т.е. на грудину). У мужчин эту область можно определить, проведя горизонтальную линию по соскам. Там где эта линия пересечет грудину и будет нужная точка. Ладонь одной руки необходимо положить на тыл другой руки (создать замок) и выпрямить руки в локтях;
Необходимо определить область, где будет проводиться непрямой массаж сердца. Давить на грудную клетку нужно на 3-5 см. выше мечевидного отростка и строго по средней линии (т.е. на грудину). У мужчин эту область можно определить, проведя горизонтальную линию по соскам. Там где эта линия пересечет грудину и будет нужная точка. Ладонь одной руки необходимо положить на тыл другой руки (создать замок) и выпрямить руки в локтях; -
 Непосредственный массаж сердца. Не сгибая руки в локтях, надавливают на грудину в установленном месте с такой силой, чтобы она прогнулась на 5-6 см. (это довольно хорошо ощущается), после чего дают возможность грудине полностью расправиться (т.е. вернуться в изначальное положение). Давим мы не руками, а всем туловищем. Толчки должны быть ритмичные и достаточно резкие. Причем для эффективного массажа частота нажатий на грудную клетку должна быть не меньше 100 в минуту (стремиться необходимо к 120). Т.е. за секунду вы должны сделать 1.5-2 нажатия. Сразу таких нажатий должно быть 30.
Непосредственный массаж сердца. Не сгибая руки в локтях, надавливают на грудину в установленном месте с такой силой, чтобы она прогнулась на 5-6 см. (это довольно хорошо ощущается), после чего дают возможность грудине полностью расправиться (т.е. вернуться в изначальное положение). Давим мы не руками, а всем туловищем. Толчки должны быть ритмичные и достаточно резкие. Причем для эффективного массажа частота нажатий на грудную клетку должна быть не меньше 100 в минуту (стремиться необходимо к 120). Т.е. за секунду вы должны сделать 1.5-2 нажатия. Сразу таких нажатий должно быть 30. -
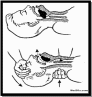 После 30 нажатий необходимо перейти к искусственной вентиляции легких (вдуванию воздуха из своего рта в рот или нос пострадавшему). Для этого необходимо: Запрокинуть голову человеку. Одной рукой вы беретесь за лоб, другую кладете под шею и разгибаете голову. Но здесь будьте осторожны. Если у человека имеется перелом шейного отдела позвоночника, вы только усугубите ситуацию). Если вы подозреваете прелом, то запрокидывать голову нельзя. Переходите к следующему этапу;
После 30 нажатий необходимо перейти к искусственной вентиляции легких (вдуванию воздуха из своего рта в рот или нос пострадавшему). Для этого необходимо: Запрокинуть голову человеку. Одной рукой вы беретесь за лоб, другую кладете под шею и разгибаете голову. Но здесь будьте осторожны. Если у человека имеется перелом шейного отдела позвоночника, вы только усугубите ситуацию). Если вы подозреваете прелом, то запрокидывать голову нельзя. Переходите к следующему этапу; -
 Выдвинуть нижнюю челюсть вперед (т.е. вверх по отношению к лежащему человеку). Пальцы рук кладутся на углы нижней челюсти и надавливают на них так, чтобы выдвинуть челюсть (нижние зубы должны стать впереди верхних, т.е. выше верхних по отношению к лежащему человеку);
Выдвинуть нижнюю челюсть вперед (т.е. вверх по отношению к лежащему человеку). Пальцы рук кладутся на углы нижней челюсти и надавливают на них так, чтобы выдвинуть челюсть (нижние зубы должны стать впереди верхних, т.е. выше верхних по отношению к лежащему человеку); -
Открыть рот пострадавшему. Если во рту вы обнаружите рвотные массы, или другие инородные предметы, необходимо их оттуда извлечь. Поверните голову на бок и любым куском материи очистите ротовую полость. После этого повторите предыдущие пункты 6 этапа и откройте рот пострадавшему. -
 После необходимо перейти к непосредственному вдуванию воздуха. Чтобы защитить себя, вдувайте воздух через ткань (платок или салфетку). Чтобы весь ваш воздух попал в дыхательные пути пострадавшего, вы должны плотно прижать свои губы к его рту (откройте свой рот широко, охватите его губы, чтобы его рот, оказался в вашем) и зажать ему нос. Перед этим вдохните воздух в свои легкие, но не очень глубоко. Выдох должен быть резким. Не стоит выдыхать весь свой воздух из легких (выдох должен включать около 80 % вашего воздуха в легких). Таких выдохов необходимо сделать два. После чего опять приступить к массажу сердца.
После необходимо перейти к непосредственному вдуванию воздуха. Чтобы защитить себя, вдувайте воздух через ткань (платок или салфетку). Чтобы весь ваш воздух попал в дыхательные пути пострадавшего, вы должны плотно прижать свои губы к его рту (откройте свой рот широко, охватите его губы, чтобы его рот, оказался в вашем) и зажать ему нос. Перед этим вдохните воздух в свои легкие, но не очень глубоко. Выдох должен быть резким. Не стоит выдыхать весь свой воздух из легких (выдох должен включать около 80 % вашего воздуха в легких). Таких выдохов необходимо сделать два. После чего опять приступить к массажу сердца.
Таким образом, вы осуществляете циклы сердечно-легочной реанимации, состоящие из 30 нажатий на грудную клетку и 2 вдохов изо рта в рот. (30:2). После 3-5 таких циклов необходимо заново оценить пульс и дыхание пострадавшего. Если вы почувствуете биение сонной артерии, увидите самостоятельные вдохи человека, безусловно, реанимацию стоит прекратить. Если же сердечная деятельность не возобновилась, продолжайте сердечно-легочную реанимацию, пока к вам не прибудет помощь.
136. Медикаментозные средства, применяемые для местной анестезии. Характеристика, показания и противопоказания к применению.
-
Местная анестезия — основной способ обезболивания, проводимый во время амбулаторного стоматологического приема.
-
К местным анестетикам предъявляются такие требования:
1) они должны иметь сильное обезболивающее действие, легко диффундировать в ткани и удерживаться там как можно дольше;
2) иметь малую токсичность и, соответственно, вызывать минимальное количество как общих, так и местных осложнений. -
Классификация анестетиков:
-По химической структуре :
1. Сложные эфиры: анестезин, новокаин
2. Амиды: лидокаин, мепивакаин (скандонест), бупивакаин, артикаин, анестезин.
-По длительности действия:
1. Короткого действия - до 30-40 минут (прокаин)
2. Средней продолжительности действия - 45-90 минут (артикаин, лидокаин, мепивакаин)
3. Длительного действия - до 90 минут и более (бупивакаин, ропивакаин)
-По способу примирения:
1. Для поверхностной анестезии: бензокаин, лидокаин, тетракаин
2. Для инфильтрацилнной и проводниковой анестезии: артикаин, бупивакаин, лидокаин, мепивакаин, прокаин, ропивакаин
3. Для интралигаментарной, внутрипульпарной, интрасептальной, внутрикостной анестезии: артикаин, лидокаин, мепивакаин.
-
Физико-химические свойства анестетиков
•По химической структуре местные анестетики являются слабыми основаниями, используются в виде водорастворимых (гидрофильных) солей соляной кислоты.
Эти растворы стабильны при рН от 4,5 до 6,0.
•После инъекции водорастворимые соли местных анестетиков хорошо диффундируют в тканевой жидкости (pH её-7,4), но для проявления анестезирующего эффекта в тканях должен произойти гидролиз местного анестетика.
При наличии воспаления pH тканей снижается, гидролиз анестетика идёт медленнее, замедляется скорость развития и уменьшается длительность анестезирующего эффекта.
В меньшей степени теряет свою активность при воспалении артикаин, так как имеет более высокую концентрацию.
- местные анестетики в растворе находятся в виде солей соляной кислоты (рН 4,5-6,5), а при наличии в растворе нестабильного в щелочной среде эпинефрина (адреналина) рН снижается до 3,5-5,0, что обусловливает болезненность при введении этих препаратов
- при использовании местноанестезирующих растворов, имеющих низкое значение рН, особенно мепивакаина с вазоконстриктором (рН 3-3,5), в месте инъекции рН тканей уменьшается. При их быстром повторном введении может наблюдаться снижение обезболивающего эффекта препарата, т.е. развитие тахифилаксии
- снижают эффективность анестетика приём кофе, алкоголя, анальгетиков
- Большинство местных анестетиков обладает сосудорасширяющим действием, увеличивая скорость кровотока и уменьшая концентрацию в месте введения.
- 1 2 3 4 5 6 7 8


