Файл: Полинейропатии этиология. Полиневриты (полирадикулоневриты, полиневропатии).docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.03.2024
Просмотров: 37
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
-
Полинейропатии: этиология. Полиневриты (полирадикулоневриты, полиневропатии)
Полиневропатия – это дистальное симметричное поражение нервов, связанное с экзогенной интоксикацией либо с эндогенными метаболическими расстройствами.
Этиология.
-
Наследственные (ШаркоМари Тута (НМСН I и II типа ) • Дежерина -Сотта (НМСН III), б-нь Рефсума, б-нь Фабри и др) -
Инфекционные (дифтерия, хроническом тонзиллит, паротит,ветряная оспа, -
СПИД, грипп, корь, инфекционный мононуклеоз; сепсис, лепра и других заболеваниях). -
Аутоиммунные (синдром Гийена - Баре; подострая воспалительная демиелинизирующая полирадикулонейропатия) -
Токсические( алкоголь, ЛП, свинец, циспластин) -
Эндокринопатии -
Дисметаболические (СД) -
Паранеопластический синдром
Патогенез
 КЛАССИФИКАЦИЯ + по этиологии + острые/подострые/хронические
КЛАССИФИКАЦИЯ + по этиологии + острые/подострые/хронические-
Вызванные первичным поражением миелиновых оболочек (демиелинизирующие) -
Вызванные первичным поражением аксонов (аксональные полинейропатии)
Д-ка: Электронейромиография
Клиническая картина: переферические парезы и параличи конечностей + боли(жгучая, режущая, колющая) + гипостезия по типу чулок и перчаток + нарушение трофики кожи и ногтей + повышенная потливость,сухость + парестезии + утрата/снижение сухожильных рефлексов
-
СД: нейропатические язвы -
Дифтерийный полиневрит: поражение 10, 3, 4, 7 пары ЧМН. Носовой оттенок голоса, дисфагия, афония, паралич аккомодации. -
Инфекционно-аллергический полирадикулоневрит Гийена – Барре: развитие двигательного полиневрита с вялыми параличами рук и ног и непостоянными расстройствами чувствительности по дистальному типу. В процесс могут вовлекаться лицевые нервы (IX и X пары). Более чем у половины больных обнаруживается отек зрительных нервов (с сохранением остроты зрения). Постинфекционное аутоиммунное поражение переферической НС.
Лечение.
-
Вирусные: ацикловир, фамцикловир + иммуномодуляторы + витамины группы В -
Дифтерийные: антидифтерийная сыворотка + АБ тетрациклины и эритромицин -
Гийена-Барре: ГКС пульс-терапия метилпреднизолон + иммуноглобулин -
СД: инсулин/пероральные гипогликимические средства + сосудопротекторы(актовегин, пентокс) -
При авитаминозных полиневропатиях назначается заместительная терапия. Так, при авитаминозе В1 (бери-бери, алкогольная полиневропатия) назначают большие дозы 5 % раствора витамина В1 (до 5 мл 2–3 раза в день). -
При отравлениях мышьяком вводят антидоты: внутривенно 40 % раствор глюкозы с аскорбиновой кислотой и тиамином.
Сирингомиелия - хроническое полиэтиологическое заболевание, характеризующееся прогрессирующим развитием в спинном мозге продольных полостей, которые заполнены ликвором или близкой ему по составу жидкостью. Чаще в нижне-шейном и верхне-грудном отделе. Сирингобульбия – образование полостей в прололговатом мозге.
Этиология и патогенез. Выделяют первичную (идиопатическую) и вторичную сирингомиелию. Первичная сирингомиелия связана с дефектом закладки первичной мозговой трубки или шва. Вторичная может быть следствием гематомиелии (травматической или как результат кровоизлияния), арахноидита, инфекции, дегенеративных изменений позвоночника, нейрохирургического вмешательства. По современным представлениям, вследствие нарушения ликвородинамики к примеру в результате нарушение оттока спинномозговой жидкости из IV желудочка в субарахноидальное пространство, способствуют усилению давления ликвора на центральный канал, приводя к его расширению и разрыву стенок с формированием эксцентричных полостей. В основе лежит нарушение оттока СМЖ из 4 желудочка в САП вследствие блока субарахноидального пространства на уровне большого затылочного отверстия или спинномозгового канала.
Клиническая картина.
Наиболее часто встречается диссоциированная утрата чувствительности болевой и температурной чувствительности по типу «куртки» или «полукуртки», а вовлечение в процесс спинномозгового ядра тройничного нерва приводит к выпадению поверхностной чувствительности в области лица. При сирингобульбии выявляются поражения подъязычного, блуждающего, языкоглоточного, лицевого нервов, изредка – двигательных пучков тройничного нерва. Иногда отмечаются нистагм и приступы икоты.
-
Постепенное начало, с расстройств чувствительности и слабости мелких мышц кисти, может быть расстройство чувствительности по диссоциированному типу -
Спонтанная жгучая боль -
Постепенное развитие вялого пареза проксимальных отделов верхних конечностей, плечевого пояса, возможно развитие центрального паралича нижних конечностей -
Трофические изменения кожи кистей -
Дизрафические изменения: непропорционально длинные руки, короткая шея, искривление пальцев, сколиоз и кифоз, асимметрия лица, конечностей, «воронкообразная» или «желобообразная» грудина, сколиоз, кифоз, кифосколиоз (чаще в грудном отделе), добавочные соски, разная величина молочных желез, высокое нёбо, неправильное развитие зубов, раздвоение кончика языка и нижней губы, деформации черепа, стоп, гетерохромия радужек, неодинаковая величина глазных яблок. При спондилографии иногда обнаруживаются незаращение дужек позвонков (spina bifida ), чаще всего поясничных, и другие аномалии строения позвоночника, костей черепа и конечностей. Обнаруживаемые у больных черты дизрафического статуса во многих случаях способствуют решению вопросов дифференциальной диагностики в пользу сирингомиелии. -
При сирингобульбии паралич мягкого неба, гортани, атрофия языка, нистагм, головокружение.
ДИАГНОСТИКА: МРТ, электромиография
Дифференциальную диагностику прежде всего проводят с интрамедуллярными опухолями (астроцитомами, эпендимомами, гемангиомами, метастазами). Поскольку сирингомиелия часто сочетается с аномалией Арнольда – Киари (пролабирование миндалин мозжечка в большое затылочное отверстие), обнаружение при магнитно-резонансной томографии последней свидетельствует в пользу сирингомиелии. Лечение и профилактика. Декомпрессия задней черепной ямки за счет удаления задней дуги первого шейного позвонка, коагуляция части миндалин мозжечка, устранение морфологических изменений субарахноидальных пространств + декомпрессия полости путем ее шунтирования.
Препараты первого ряда: прегабалин, габапентин, трициклические антидепрессанты. Препараты второго и третьего ряда: каннабиоиды, ламотриджин, опиоиды.
Гнойный менингит
Гнойный менингит – это группа инфекционных заболеваний, в основе патогенеза которых лежит гнойное воспаление оболочек спинного и головного мозга.
-
Первичный ГМ менингит, развивающийся при отсутствие каких-либо гнойно-воспалительных очагов(гемофилус, менингококк, пневмококк) -
Вторичный развивается при наличии первичного гнойного очага (отит, синусит, эндокардит, пневмония)
Менингококковый менингит Возбудителем является грамотрицательный диплококк Вейксельбаума Neisseria meningitidis . Источником заражения являются здоровые носители или больные менингококковой инфекцией. Заболевание передается воздушнокапельным путем. Основной путь распространения возбудителя в организме – гематогенный. Инкубационный период, как правило, составляет 2—10 дней (чаще 3–7 дней). Инфекционные симптомы+менингеальные+СМЖ
Синдром общей инфекционной интоксикации начало острое в виде резкого повышения температуры до 38-40 градусов, озноба, чувства жара, воспалительных изменений в периферической крови (нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ и др.), кожных экзантем.
Оболочечный симптомокомплекс появляется и быстро нарастает головная боль распирающегося характера в сопровождении тошноты. Часто наблюдается многократная рвота, не связанная с приемом пищи. Могут возникать бред, психомоторное возбуждение, судороги.
Первая группа – симптомы общей гиперестезии. У больного обнаруживается непереносимость шума или громкого разговора, наблюдается усиление головной боли от сильных звуков и яркого света. Отмечается кожная гиперестезия. +ригидность затылочных мышц, +с-мы Кернига, Брудзинского верхний средний и нижний
Симптомы воспалительного изменения ликвора: мутный + плеоцитоз нейтрофильный + повышенное давление + белок повышен + снижена глюкоза + клеточно-белковая диссоциация + менингококки по Гр
«менингококковый менингоэнцефалит». Он характеризуется преобладанием энцефалитических симптомов, таких как нарушение сознания, судороги, парезы и параличи, поражение экстрапирамидной системы, симптомы поражения ствола головного мозга.
ОСЛОЖНЕНИЯ: отек головного мозга с вклинением, эндотоксический шок с геморрагической сыпью, острая нп недостаточность.
Лечение гнойных бактериальных менингитов
-
Пенициллины, цефалоспорины 3, фторхинолоны. БП натриевая соль, цеф, цефотаксим, ципро, меропенем -
Дезинтоксикация: 5% глюкоза, альбумин, гемодез, + инфузионная терапия с форсированным диурезом -
Отек мозга: маннитол + фуросемид, +преднизолон 5мг/кг -
Нейро/ангиопротекторы: актовегин, пентокс, церебролизин, тиоктовая кислота, Л-лизина эсцинат -
Судороги: диазепам -
Температура: НПВС -
Метабол. Ацидоз: 4% бикарбонат натрия
4.Ишемический инсульт
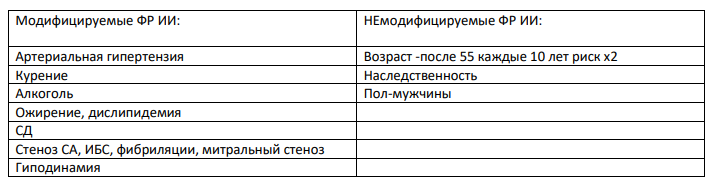
Ишемический инсульт (острое нарушение мозгового кровообращения по ишемическому типу) – стойкий(более 24 часов) эпизод неврологической дисфункции, вызванный фокальным инфарктом головного мозга. * с учетом развития клинических симптомов продолжительностью «≥24 ч» которые соответствуют расстройствам определенного «сосудистого бассейна».
-
атеротромботический (вследствие атеросклероза крупных артерий), -
кардиоэмболический, -
Лакунарный (вследствие окклюзии перфорантной артерии), -
Гемореологический (расслоение артерии,гиперкоагулопатии, мигрень ,артериит) -
Гемодинамический (стеноз магистр. артерий+снижение системного АД
Инфарктное ядро(необратимые изменения) + Ишемическая полутень(ПЕНУМБРА)
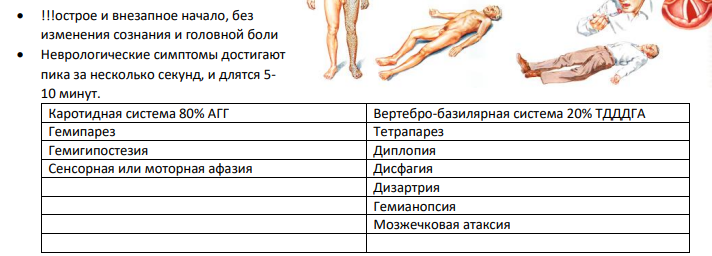
Клиника:Общемозговая симптоматика: головной болью, рвотой, утратой сознания, эпилептическими припадками.
-
Тромботический инсульт часто в ночное время -
При кардиоэмболическом инсульте формируются обширные инфаркты -
Гемореологический протекает относительно легко с обратным развитием
Диагностика: КТ, МРТ, УЗИ сосудов ГМ
-
Тромболизис – системный (внутривенный) или селективный (внутриартериальный ретрактор). Системный тромболизис осуществляется внутривенным введением рекомбинантного тканевого активатора плазминогена (АЛЬТЕПЛАЗА) из расчета 0,9 мг на 1 кг массы тела (максимально 90 мг), причем 10 % рассчитанной дозы вводится внутривенно струйно в течение 1-й минуты, а 90 % вводится внутривенно капельно в течение 1-го часа. -
Отек ГМ, судороги, КЩР, АД, глюкоза, температура -
Антиагреганты: аспирин 325мг, тиклопидин -
Антикоагулянты: ВАРВАРИН, ДАБИГАТРАН, РИВАРОКСАБАН -
Церебопротекторы: церебролизин, нимодипин, винпоцетин, циннаризин
Геморрагический инсульт.
Геморрагический инсульт – это внутричерепное кровоизлияние, возникающее в результате разрыва патологически измененных сосудов мозга. Внутримозговое=паренхиматозное, Подоболочеченые(субарахноидальное, эпидуральное, субдуральное) , Вентрикулярное, смешанное
Наиболее частой причиной геморрагического инсульта является артериальная гипертензия в сочетании с атеросклеротическим поражением артерий мозга. Разрыв аневризмы является причиной кровоизлияния примерно в 10 % случаев. Причины опухоли, приём антикоагулянтов. Сосудистые мальформации. Передозировка антикоагулянтами и тромболитиками, гемофилия.
-
разрыв сосудов с образованием гематомы (дактрина Манро Кели – внутри черепа давление распределено равномерно мозг, кровь и ликвор, при увеличение одного компонента, будет уменьшение других)
ГЕМАТОМЫ МЕДИАЛЬНЫЕ, ЛАТЕРАЛЬНЫЕ, СМЕШАННЫЕ по отношению к капсуле интерна
-
диапедезное геморрагическое пропитывание окружающей ткани
Как правило, внутричерепное кровоизлияние развивается внезапно, на фоне полного здоровья. Если латеральные гематомы то преобладает очаговая с-ка, из-за сдавления паренхимы ГМ из вне. Если гематома внутри, то преобладает общемозговая симптоматика и менингеальные с-мы, т.к. оболочки ГМ и кора прижимаются к черепной коробке изнутри
-
Острая форма. СИЛЬНАЯ ГОЛОВНАЯ БОЛЬ = УДАР ПО ГОЛОВЕ внутримозгового кровоизлияния клинически дебютирует комой с нарушением функций жизненно важных систем (сердечно-сосудистой и дыхательной). Часто наблюдается повторная рвота. При неполной утрате сознания наблюдается психомоторное возбуждение. Характерны выраженные вегетативные нарушения: гиперемия (иногда бледность) кожи лица, шеи, профузное потоотделение, акроцианоз. Пульс напряженный, редкий. Артериальное давление может достигать очень высоких цифр, быть стойким и трудно поддаваться коррекции медикаментозными средствами, что является плохим прогностическим признаком. Уже в первые сутки может развиться центральная гипертермия до 41 °С. Около 80 % больных умирают в первые сутки. -
Подострая форма наблюдается у 25 % больных и характеризуется менее бурным развитием неврологической симптоматики. -
Хроническое течение геморрагического инсульта отмечается у 10 % больных с латеральными гематомами. Этой форме свойственно медленное (на протяжении нескольких недель) нарастание неврологических симптомов, течение заболевания медленно прогрессирующее или волнообразное, периоды ухудшения сменяются периодами улучшения общего состояния, напоминая течение опухоли мозга. Хотя считается, что хроническое течение протекает более благоприятно, летальность достигает 60 %.


