Файл: Полинейропатии этиология. Полиневриты (полирадикулоневриты, полиневропатии).docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.03.2024
Просмотров: 42
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
открытую травму мозга относят к непроникающей, а при ее повреждении – к проникающей. ИЗОЛИРОВАННАЯ +Сочетанная черепно-мозговая травма – травма, сочетающаяся с повреждением других органов и систем вследствие воздействия на организм механической энергии. Комбинированной травмой называется травма мозга и поражение других органов и систем, вызванные несколькими повреждающими факторами (механическое, термическое, химическое, лучевое и другие виды воздействия в любой комбинации).
Выделяют следующие клинические формы черепно-мозговых травм:
По тяжести черепно-мозговую травму делят на три степени: легкую, среднюю и тяжелую. К легкой относят сотрясение мозга и ушибы мозга легкой степени; к средней тяжести – ушибы мозга средней степени; к тяжелой – ушибы мозга тяжелой степени, диффузное аксональное повреждение и сдавление мозга.
ЭТИ СИМПТОМЫ БОЛЕЕ ДЛИТЕЛЬНЫ И ВЫРАЖЕНЫ + ОЧАГОВАЯ НЕВРОЛОГИЧЕСКАЯ СИМПТОМАТИКА СВЯЗАННАЯ С СТРУКТУРНЫМ ИЗМЕНЕНИЕМ ВЕЩЕСТВА МОЗГА
Лечение.
Шкала ком Глазго
Для определения степени угнетения сознания и прогноза используется шкала Глазго(для детей старше 4 лет и взрослых). Согласно этой шкале открывание глаз Е , двигательная активность М и словесные ответы V оцениваются в баллах.
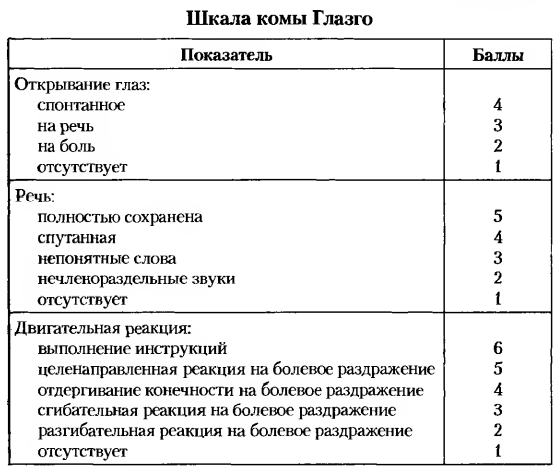
15 –ясное сознание
13-14 – умеренное оглушение
11-12 – глубокое оглушение
9-10 – сопор
6-8 – умеренная кома
4-5 – глубокая кома
3 – терминальная кома
Открытая черепно-мозговая травма. Клиника, диагностика, неотложная помощь
Симптомы открытой черепно-мозговой травмы проявляются сразу после получения травмы.
Угнетения сознания пострадавшего (сохраняется до нескольких минут, может отсутствовать вовсе до комы), учащения дыхания (тахипноэ) и артериальная гипертензия, которые длятся не долго.
Травма может сопровождаться тошнотой и одноразовой рвотой. После возврата в сознательное состояние, больной жалуется на слабость, прилив крови к лицу и голове, холодный и липкий пот.
Головная боль и головокружения могут сохраняться длительное время. Впоследствии может проявляться небольшой горизонтальный нистагм, проявляются менингиальные симптомы в легкой форме, которые проходят в течение первой недели после травмы.
Наличие у больного судорожных приступов может говорить о присутствии ушиба мозга или образовании гематомы.
Для проникающих повреждений характерно присутствие следующих патологических симптомов:
Кома часто сопровождает данный вид повреждений. Она является признаком развития внутричерепного кровотечения.
Выраженная – при отсутствие сознания, сохраняется реакция на болевое раздражение.
Глубокая кома сопровождается полным отсутствием реакции на болевые ощущения, изменениями нормального мышечного тонуса, нарушениями дыхания и работы сердечно-сосудистой системы.
Терминальная кома приводит к симметричному расширению зрачков, резко возникающему снижению тонуса мышц, неподвижности глаз, частичному или полному отсутствию рефлексов. Нередко она сопровождается нарушениями в области жизненно важных функций.
Диагностика.
ЛЕЧИМ: ГИПОВОЛЕМИЮ, ОТЕК МОЗГА, БОЛЕВОЙ ШОК, ГИПОКСИЮ, ПОВРЕЖДЕНИЕ КРОВОСНАБЖЕНИЯ ГМ, КРОВОТЕЧЕНИЕ ИЗ РАНЫ.
Эпидуральная гематома
– травматическое кровоизлияние в эпидуральное пространство, расположенное между внутренней поверхностью черепа и твердой мозговой оболочкой. Источником кровоизлияния чаще всего служит поврежденная средняя оболочечная артерия, иногда вены, в том числе диплоические.
На КТ двояковыпуклая линза.
Целью консервативной терапии является устранение факторов вторичного повреждения головного мозга: гипоксии, гипоксемии, артериальной гипотонии, внутричерепной гипертензии, церебральной гипоперфузии, гипертермии, гиперкарбии, гипо-и гипергликемии, анемии, судорожный синдром.суб
Рекомендовано хирургическое удаление острой эпидуральной гематомы объемом более 35 см3, толщиной более 15 мм независимо от степени бодрствования. Костно-пластическая трепанация в проекции гематомы
Субдуральная гематома. Клиника, диагностика, лечение.
Субдуральная гематома – травматическое кровоизлияние в субдуральное пространство, расположенное между твердой и паутинной мозговыми оболочками. Субдуральные гематомы развиваются как на стороне травмы, так и на противоположной. Субдуральная имеет плоскую форму (серповидно-плоскостная форма). Источником субдуральной гематомы служат поврежденные пиальные вены в месте их впадения в синусы.
Выделяют следующие клинические формы черепно-мозговых травм:
-
– сотрясение головного мозга; -
– ушиб головного мозга легкой степени; -
– ушиб головного мозга средней степени; -
– ушиб головного мозга тяжелой степени; -
– сдавление головного мозга на фоне ушиба; -
– сдавление головного мозга без сопутствующего ушиба. -
Как отдельную форму рассматривают диффузное аксональное повреждение, возникающее главным образом при травме ускорения/замедления.
По тяжести черепно-мозговую травму делят на три степени: легкую, среднюю и тяжелую. К легкой относят сотрясение мозга и ушибы мозга легкой степени; к средней тяжести – ушибы мозга средней степени; к тяжелой – ушибы мозга тяжелой степени, диффузное аксональное повреждение и сдавление мозга.
-
Наблюдается утрата сознания от кратковременной потери ориентации до полного выключения на несколько минут. -
По восстановлении сознания некоторое время сохраняется оглушенное состояние с недостаточной ориентировкой во времени, месте и обстоятельствах. -
Практически всегда беспокоят тошнота, головная боль, головокружение, слабость, шум в ушах, приливы крови к лицу, потливость. Нередко наблюдается однократная рвота. -
Характерно выпадение памяти на период утраченного сознания (конградная амнезия), реже на период, предшествовавший травме (ретроградная амнезия). -
Наблюдается гиперсенситивность органов чувств к обычным (адекватным) раздражителям (звуку, свету и др.), повышается вестибулярная возбудимость. -
Выявляются очаговые симптомы: оживление сухожильных и периостальных рефлексов, вялость зрачковых реакций с удлинением латентного периода, установочный горизонтальный нистагм, асимметрия иннервации мимических мышц. Эти симптомы носят нестойкий характер и обычно нивелируются к 5—7-му дню после травмы. -
Возможны легкие оболочечные симптомы в виде ригидности затылочных мышц. -
Отчетливо проявляются признаки вегетативной дисфункции: лабильность пульса и артериального давления, чаще связанные с изменением положения тела, дистальный гипергидроз ладоней и стоп, «игра» вазомоторов, нарушения сна.
ЭТИ СИМПТОМЫ БОЛЕЕ ДЛИТЕЛЬНЫ И ВЫРАЖЕНЫ + ОЧАГОВАЯ НЕВРОЛОГИЧЕСКАЯ СИМПТОМАТИКА СВЯЗАННАЯ С СТРУКТУРНЫМ ИЗМЕНЕНИЕМ ВЕЩЕСТВА МОЗГА
Лечение.
-
Восстановление витальных функций: НПВС, интубация -
Отек мозга: манитол, фуросемид, гордокс -
Микроциркуляция: пентокс, нимотоп, витамин В, Л-лизина эсцинат -
Возбуждение и судороги: оксибутират натрия, вальпроевая к-та, диазепам -
Противовоспалительная терапия: НПВС, АБ -
Не рекомендованы ГКС при отеке мозга из-за ЧМТ
Шкала ком Глазго
Для определения степени угнетения сознания и прогноза используется шкала Глазго(для детей старше 4 лет и взрослых). Согласно этой шкале открывание глаз Е , двигательная активность М и словесные ответы V оцениваются в баллах.

15 –ясное сознание
13-14 – умеренное оглушение
11-12 – глубокое оглушение
9-10 – сопор
6-8 – умеренная кома
4-5 – глубокая кома
3 – терминальная кома
Открытая черепно-мозговая травма. Клиника, диагностика, неотложная помощь
Симптомы открытой черепно-мозговой травмы проявляются сразу после получения травмы.
Угнетения сознания пострадавшего (сохраняется до нескольких минут, может отсутствовать вовсе до комы), учащения дыхания (тахипноэ) и артериальная гипертензия, которые длятся не долго.
Травма может сопровождаться тошнотой и одноразовой рвотой. После возврата в сознательное состояние, больной жалуется на слабость, прилив крови к лицу и голове, холодный и липкий пот.
Головная боль и головокружения могут сохраняться длительное время. Впоследствии может проявляться небольшой горизонтальный нистагм, проявляются менингиальные симптомы в легкой форме, которые проходят в течение первой недели после травмы.
Наличие у больного судорожных приступов может говорить о присутствии ушиба мозга или образовании гематомы.
Для проникающих повреждений характерно присутствие следующих патологических симптомов:
-
нарушение со стороны речи; -
ограничение двигательной активности; -
эмоциональная лабильность; -
общемозговая симптоматика.
Кома часто сопровождает данный вид повреждений. Она является признаком развития внутричерепного кровотечения.
Выраженная – при отсутствие сознания, сохраняется реакция на болевое раздражение.
Глубокая кома сопровождается полным отсутствием реакции на болевые ощущения, изменениями нормального мышечного тонуса, нарушениями дыхания и работы сердечно-сосудистой системы.
Терминальная кома приводит к симметричному расширению зрачков, резко возникающему снижению тонуса мышц, неподвижности глаз, частичному или полному отсутствию рефлексов. Нередко она сопровождается нарушениями в области жизненно важных функций.
Диагностика.
-
Шкала ком Глазго -
Краниография определение перелома костей основания и свода черепа. -
ЭхоЭГ положение срединных структур мозга -
МРТ
КТ
-
При открытых и проникающих ранениях на догоспитальном этапе мозговую рану закрывают гемостатической губкой с канамицином и накладывают асептическую повязку. -
Больного необходимо доставить в травматологический (хирургический) стационар для уточнения диагноза и определения тактики дальнейшего лечения. При наличии сознания пострадавшего следует транспортировать на носилках лежа на спине без подушки. -
Таким образом, гипотензия и гипоксемия должны быть предотвращены или незамедлительно купированы. -
Для первой группы необходимо: 1) профилактика аспирационного синдрома; санация трахеобронхиального дерева; 2) адекватная оксигенация, ИВЛ в режиме нормовентиляции легких; 3) нормализация ОЦК; 4) регулирование АД (оптимальный уровень систолического АД в пределах 90-140 мм рт. ст.); 5) подавление болевой импульсации; 6) применение органопротекторов (антигипоксанты, антиоксиданты); 7) использование кортикостероидных препаратов; 8) нейровегетативная блокада (новокаиновые блокады и др.). -
Для второй группы показано активное лечение внутричерепной гипертензии. Дополнительно к рекомендациям для первой группы необходимо: 1) ИВЛ в режиме гипервентиляции; 2) салуретики, осмотические диуретики на фоне восстановленного ОЦК (маннитол 1 г/кг массы тела); 3) сернокислая магнезия 25% 10 мл, 40% глюкоза 20 мл на фоне стабильной гемодинамики.
ЛЕЧИМ: ГИПОВОЛЕМИЮ, ОТЕК МОЗГА, БОЛЕВОЙ ШОК, ГИПОКСИЮ, ПОВРЕЖДЕНИЕ КРОВОСНАБЖЕНИЯ ГМ, КРОВОТЕЧЕНИЕ ИЗ РАНЫ.
Эпидуральная гематома
– травматическое кровоизлияние в эпидуральное пространство, расположенное между внутренней поверхностью черепа и твердой мозговой оболочкой. Источником кровоизлияния чаще всего служит поврежденная средняя оболочечная артерия, иногда вены, в том числе диплоические.
-
Наиболее частой является классическая клиническая картина эпидурального кровоизлияния, характеризующаяся выраженным светлым промежутком. -
Типична непродолжительная утрата сознания с его последующим восстановлением или сохранением некоторой оглушенности. -
Пострадавший жалуется на головокружение, слабость, умеренную головную боль. -
Наблюдается ретро- и конградная амнезия, невыраженная анизорефлексия, некоторая асимметрия носогубных складок, легкие менингеальные знаки, спонтанный нистагм. Длительность светлого промежутка варьирует от 30-40 мин до нескольких часов. -
По прошествии светлого периода состояние пострадавшего резко ухудшается. Нарастает головная боль, появляются тошнота и рвота, психомоторное возбуждение сменяется быстро прогрессирующим расстройством сознания: от оглушенности до сопора и комы. -
Иногда наблюдается стремительное угасание сознания с переходом сразу в кому. Отмечается брадикардия, артериальная гипертензия; в неврологическом статусе — нарастающий брахиоцефальный парез (парез лицевого нерва и мышечная слабость в верхней конечности) с противоположной гематоме стороны. -
На стороне гематомы наблюдается расширение зрачка, а затем и отсутствие реакции на свет. В отдельных случаях эпидуральной гематомы на первый план выходит очаговая симптоматика (парез, анизокория), опережающая развитие симптомов сдавления головного мозга. -
Нередко эпидуральная гематома протекает со стертым светлым периодом. Как правило, в таких случаях первоначально происходит глубокое нарушение сознания (кома), и ЧМТ расценивается как тяжелая. Спустя несколько часов кома сменяется сопором, становиться возможен некоторый словесный контакт с пациентом. По поведению пострадавшего становиться понятно, что у него интенсивная головная боль. Обычно отмечается легкий или умеренный гемипарез. Такой не ярко выраженный светлый период может продолжаться от нескольких минут до суток. -
Относительно редко встречается эпидуральная гематома без светлого периода. Наблюдается обычно при тяжелой ЧМТ с множественным повреждением головного мозга. Коматозное состояние развивается сразу же после травмы и остается без изменений.
На КТ двояковыпуклая линза.
Целью консервативной терапии является устранение факторов вторичного повреждения головного мозга: гипоксии, гипоксемии, артериальной гипотонии, внутричерепной гипертензии, церебральной гипоперфузии, гипертермии, гиперкарбии, гипо-и гипергликемии, анемии, судорожный синдром.суб
Рекомендовано хирургическое удаление острой эпидуральной гематомы объемом более 35 см3, толщиной более 15 мм независимо от степени бодрствования. Костно-пластическая трепанация в проекции гематомы
Субдуральная гематома. Клиника, диагностика, лечение.
Субдуральная гематома – травматическое кровоизлияние в субдуральное пространство, расположенное между твердой и паутинной мозговыми оболочками. Субдуральные гематомы развиваются как на стороне травмы, так и на противоположной. Субдуральная имеет плоскую форму (серповидно-плоскостная форма). Источником субдуральной гематомы служат поврежденные пиальные вены в месте их впадения в синусы.


