Файл: Курсовая работа по профессиональному модулю 02 Участие в лечебнодиагностическом и реабилитационном процессах.rtf
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 08.02.2024
Просмотров: 15
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Примерное меню диеты 1б: завтрак – протертый некислый творог и стакан натурального йогурта; 2-й завтрак – протертая рисовая каша на молоке, кисель, сухарик из белого хлеба; обед – разваренная овсяная каша с паровой котлетой из говядины, овощной протертый суп, компот из шиповника; полдник – слабый сладкий чай и сухарь, печеное яблоко; ужин – рыбное суфле с полужидким картофельным пюре, отвар из отрубей. Питание при язве желудка на следующем (третьем) этапе по калорийности приближается к норме (около 3000 ккал). В диету добавляют черствый белый хлеб, разваренные каши на воде и молоке, отварное мясо (говядину, кролика, курицу), рыбу вареную или паровую, макаронные изделия, какао, слабый кофе с молоком или сливками. Фрукты при язве желудка на этапе заживления можно есть только некислые и спелые, в виде пюре или запеченные. То же относится и к ягодам. Третий этап лечебного питания продолжается столько же, сколько и предыдущие, но он не является заключительным. В течение 5-6 месяцев придерживаются некоторых правил и ограничений, очень постепенно расширяя рацион и доводя его до обычного. И даже при полной ремиссии заболевания, следует ограничить потребление некоторых продуктов: жирного мяса, рыбы, птицы; специй и пряностей, сдобных кондитерских изделий, маринадов, копченостей, солений, колбас, соленой рыбы, «фаст-фуда», грибов, крепкого кофе.
Пример №1
Завтрак: манная каша, приготовленная на молоке(можно добавить варенье) и некрепкий чай. язва желудок сестринский уход
Перекус: банан.
Обед: суп с фасоли и моркови, отбивные на пару, кисель.
Ужин: творожная запеканка.
1.9 Профилактика язвенной болезни желудка и реабилитация
Профилактика язвенной болезни должна стать неотъемлемой частью просвещения.
Меры профилактики язвенной болезни
Профилактика язвенной болезни желудка заключается в: исключении стрессовых ситуаций, профилактическое лечение пред язвенных состояний (хронические гастриты), исключение вредных привычек( употребление алкоголя, табакокурение) своевременное питание, отсутствие длительных перерывов между приёмами еды, отказ от продуктов повышающие кислотность желудка и оказывающие раздражающее действие на его слизистую. Также профилактика включает, предотвращение заражения хеликобактерной инфекцией, для этого необходимо, перед едой мыть руки с мылом, пользовать чистой посудой. Больной даже в период ремиссии должен соблюдать режим питания и не употреблять продуктов и блюд, оказывающих сильное выделение желудочного сока.
Реабилитация
Перед сестринскими вмешательствами необходимо расспросить пациента и его родственников, провести объективное исследование - это позволит медицинской сестре оценить физическое и психическое состояние пациента, а так же выявить его проблемы и заподозрить заболевания желудка, в том числе язвенной болезни, сформировать план ухода. При опросе пациента и его родственников необходимо задать вопросы о перенесённых заболеваниях, наличие болей в брюшной области.
Немалое значение в решении этих проблем имеет сестринский уход, Однако, главную роль играет медикаментозная и немедикаментозная терапии, которые назначены врачом.
Медицинская сестра информирует пациента и членов его семьи о сути заболевания, принципах лечения и профилактики, разъясняет ход определённых инструментальных и лабораторных исследованиях и подготовку к ним.
2. Сестринский уход при лечении язвенной болезни желудка
Роль, функции и формы деятельности медицинской сестры при лечении больных язвенной болезнью желудка в настоящее время изменяются в соответствии с новыми задачами, стоящими перед здравоохранением.
Приказом Минздрава России от 20 ноября 2002 г. № 350 утверждено положение об организации профессиональной деятельности медицинской сестры общей врачебной практики, предусматривающее самостоятельный раздел работы с пациентом. Медицинская сестра проводит доврачебные, в том числе профилактические, осмотры, выявляет и решает в рамках своей компетенции медицинские, психологические проблемы пациента, обеспечивает и предоставляет сестринские услуги больным с наиболее распространёнными заболеваниями, проводит занятия с различными группами пациентов в рамках по реализации мероприятий по выявлению федеральных целевых программ: “Профилактика и лечение артериальной гипертонии в РФ”, “Сахарный диабет”, “Безопасное материнство” и других.
Таким образом, роль среднего медицинского персонала до настоящего времени рассматривалась как вспомогательная, зависимая от врача.
2.1 Сестринский уход за больным язвенной болезнью включает в себя
1. Контроль за соблюдением диеты (стол 1а, 1б, 1)
2. Создать условия для охранительного режима.
3. Строгое соблюдение назначений лечащего врача
Сестринский уход при язвенной болезни желудка проводится в 5 этапов:
Первый этап - сестринское обследование, сбор информации.
Сестринское обследование проводится двумя методами:
1. Субъективно, выявляются ли у пациента жалобы на: сильные боли в эпигастральной области, возникающие после еды через 30-60 минут, отрыжку, запоры, вздутие живота, наблюдается ли рвота цвета «кофейной гущи», похудание.
2. Объективный метод: осмотр, при котором определяется статус пациента в настоящее время:
- общее состояние пациента.
- состояние сознания (различают пять видов):
- дыхание: (ЧДД).
-артериальное давление (АД).
- пульс (Ps).
Второй этап - определение проблем пациента.
Проблемы пациента:
-
Боли в эпигастральной области: возникающие через 3-4 часа после еды, ночные боли, похудание, изжога, запоры, плохой сон, общая слабость. -
Потенциальные: риск развития осложнений (желудочное кровотечение, перфорация, пенетрация, стеноз привратника, малигнизация). -
Приоритетная проблема: боль в эпигастральной области.
Третий этап - планирование сестринского вмешательства.
Для составления плана медсестре необходимо знать: жалобы пациента, проблемы и потребности пациента, общее состояние пациента, состояние сознания, положение пациента в постели, дефицит самообслуживания.
Цели:
- краткосрочные (убрать боль, облегчить состояние пациента);
- долгосрочные (отсутствие жалоб у пациента к моменту выписки).
Четвертый этап - сестринское вмешательство:
Реализация плана сестринских вмешательств с использованием известных стандартов манипуляций, процедур и ухода.
Проблемы пациента. Действия медсестры. Боль в эпигастральной области. Создать условия для охранительного режима. Снижение аппетита. Следить за питанием больного, при необходимости покормить его. Слабость, недомогание. Четко и своевременно выполнять назначения врача.
Пятый этап - оценка результатов: определяет достижение цели, сравнивает с ожидаемым результатом, формулирует выводы, делает соответствующую отметку в документах (сестринской истории болезни) об эффективности плана ухода.
2.2 Манипуляции, выполняемые медицинской сестрой
I. Взятие желудочного содержимого для исследования секреторной функции желудка.
1. Подготовка к процедуре:
2. Выполнение процедуры: проводится в зависимости от назначения врача-лаборанта различными методами.
3. Завершение процедуры
4. Доставить в лабораторию все нужные порции с указанием на бланке метода,по которому было получено содержимое, № отделения и Ф.И.О. пациента «Контрольная порция».
II. ФЭГДС.
1.Подготовка к эндоскопическому исследованию пищевода, желудка.
2.По назначению врача эндоскопического кабинета за 15-20 мин до исследования проводится премедикация.
3. Эндоскопическое исследование пищевода и желудка: исследование желудка проводят с помощью гибких эндоскопов на волоконной оптике (гастродуоденоскопы).
III. Исследование кала на скрытую кровь
IV. Подготовка к рентгенологическому исследованию желудка.
V. Помощь при рвоте.
VI. Промывание желудка.
VII. Фракционное зондирование желудка тонкимзондом.
VIII. Общий анализ крови.
IX. Общий анализ мочи.
X. в/в и в/м инъекции.
3. Анализ статистики заболеваний язвенной болезнью желудка
Полученные данные помогают выявить проблемы пациента - сестринский диагноз.
Надо отметить, что за последние пять лет уровень заболеваемости язвенной болезнью существенно не изменился. В России на диспансерном учёте находится около 3 млн. таких больных. Согласно отчётам МЗ РФ, в последние годы доля пациентов с впервые выявленной язвенной болезнью в России возросла с 18 до 26%.
В Российской федерации больных с язвенной болезнью более 3 млн. Распространенность ЯБ у женщин по сравнению с мужчинами колеблется от 1:2 до 1:7. Соотношение локализации язв в желудке и двенадцатиперстной кишке – 1:7, в том числе в возрасте до 25 лет 1:4, в подростковом возрасте 1:8.
Эпидемиологические исследования Нижегородского НИИ детской гастроэнтерологии показали, что в Российской федерации распространенность ЯБ среди детского населения определяется на уровне 1,6 _+0,1%, что составляет 8-12% в структуре заболеваний верхних отделов пищеварительного тракта и 5-6% среди всех заболеваний желудочно-кишечного тракта (ЖКТ) у детей. Большинство специалистов сходится во мнении, что ЯБ двенадцатиперстной кишки (ЯБДК) выявляется у 81-87% детей, ЯБ желудка (ЯБЖ) – у 11-13% детей, а сочетанная локализация у 4-6% детей с данным заболеванием.
Случаи этой патологии у населения учтены с помощью показателя первичной заболеваемости (incidence – по терминологии ВОЗ), так как этот показатель в наилучшей мере характеризует риск возникновения заболевания у здорового человека. Заболеваемость анализировалась отдельно по детскому (0-14 лет), подростковому (15-17 лет) и взрослому (18 лет и старше) населению (см. рис.№1).
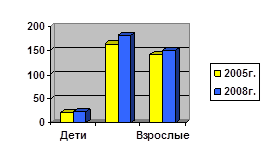
Рисунок 1- Первичная заболеваемость Язвенной болезнью желудка и двенадцатиперстной кишки в Российской федерации за 2005 г., 2008г. на 100000 населения.
Анализ многолетней динамики заболеваемости ЯБ показал, что в Российской Федерации отмечается рост изучаемой патологии среди детской возрастной группы. Темп прироста с 1991 по 2008г. составил - 1,07%.
По мнению большинства отечественных и иностранных авторов, важнейшую этиологическую роль в развитии и течении ЯБ у взрослых и детей играет инфекция Helicobacter pylori (Hр), повреждающее действие которой на слизистую оболочку желудка вызвано действием белков кодируемых cagA, vacA, iceA, babA, ureI, dupA и способностью Нр усиливать выработку нетрофильными гранулоцитами активных форм кислорода и большого количества хемокинов, инициирующих воспаление(IL8, IL6, IL7 и TNF). Первичное инфицирование человека Нр чаще всего происходит в раннем возрасте. С возрастом частота встречаемости Нр увеличивается, достигая уровня взрослого населения к 12-14годам, а в развивающихся странах к 8-10годам.
Распространенность Нр инфекции в Российской федерации составляет 60-70% у детей, достигая 80-90% к 20-летннему возрасту, и в более старших возрастных группах сохраняется примерно такая же частота. В развитых странах показатель инфицирования Нр составляет приблизительно 16,5% у детей, 20% у подростков, но увеличивается с возрастом в среднем на 1% в год, достигая уровня 50-60% у пожилых жителей.
При анализе частоты выявления Нр в различных исследованиях, выполненных в Российской Федерации, странах СНГ и мира (см.табл.1), установлено, что в развитых странах мира Нр обнаруживается у 5-15%, в развивающихся - у 50-70%, а в России - у 60 - 80% . К сожалению, показатели характерные для России, находятся в промежутке между результатами обследования в развивающихся странах ( Восточная Европа ) и данными изучения индейцев Южной Америки.
Таблица 1- Частота обнаружения Нр в различных странах
| Страна | n | Частота, % |
| Бразилия | 134 | 35 |
| Венесуэла | 98 | 38 |
| США | 992 | 14,1 |
| Латвия | 56 | 55,3 |
| Германия | 540 | 9,4 |
| Болгария | 321 | 52,6 |
| Индия | 65 | 77 |
| Турция | 162 | 49,5 |
| Италия | 307 | 13 |
| Индейцы Южной Америки | 1024 | 92 |


