Файл: 1. Классификация основных форм нарушений микроциркуляции.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 05.05.2024
Просмотров: 52
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
кровообращением (сердце), и абсолютно недостаточным магистральным кровоснабжением (почки, сетчатка, селезенка, спинной мозг).
Наиболее чувствительны к гипоксии кортикальные нейроны, эпителиальные клетки проксимальных канальцев нефронов. Наименее чувствительны к гипоксии клетки мезенхимального происхождения.
Например, у больных с серповидноклеточной анемией риск инфаркта миокарда и других органов значительно увеличен.
25.Клинические проявления и обмен веществ при ишемии.
Симптомы ишемии
Симптомы ишемии зависят главным образом от уменьшения интенсивности кровоснабжения ткани и соответствующих изменений микроциркуляции.
Температура при ишемии, естественно, не понижается во внутренних органах, с поверхности которых теплоотдача не происходит.
Изменения в тканях при ишемии
Разные ткани неодинаково чувствительны к изменениям кровоснабжения, поэтому нарушения в них при ишемии наступают соответственно неодинаково быстро.
В случаях, когда кровоток в области ишемии в течение соответствующего времени не восстанавливается, возникает омертвение тканей - инфаркт.
Возникновению инфарктов при ишемии способствуют общие расстройства кровообращения, вызываемые сердечной недостаточностью, а также атеросклеротические изменения артерий, препятствующие коллатеральному притоку крови, склонность к спазмам артерий в области ишемии, повышение вязкости крови и т.д. Все это препятствует коллатеральному притоку крови и нормализации микроциркуляции.
Обмен веществ при ишемии (на примере миокарда)
В условиях ишемии миокард переходит на питание глюкозой, т.к:
При ишемии происходит дефицит поступления кислорода к клеткам, поэтому они начинают использовать для своего энергообеспечения гликоген, который содержится в ограниченном количестве в кардиомиоцитах. Такой «кислород-сберегающий» метаболизм является спасительным и сохраняет энергетический обмен на максимально возможном в данных условиях уровне.
При дефиците кислорода в сердце происходит высвобождение катехоламинов из нервных окончаний, что приводит к активации фосфорилазы и фосфофруктокиназы и усилению анаэробного гликолиза. Образующаяся в процессе гликолиза энергия составляет всего 7% от необходимого количества и не позволяет длительно сохранять жизнеспособность миокарда.
Запасы АТФ при ишемии начинают уменьшаться уже через несколько сокращений сердца; через 15 минут содержание АТФ составляет лишь около 35% от нормы, а через 40 минут – около 10%.
26.Определение понятия «стаз», классификация, этиология, патогенез, клинические проявления и последствия.
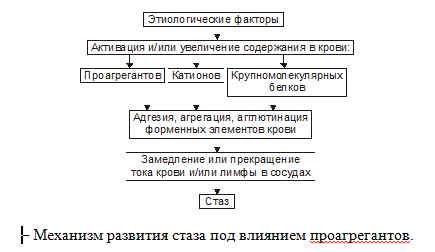
Стаз — это остановка тока крови и/или лимфы в капиллярах, мелких артериях и венулах.
Виды стаза:
1. Венозный (застойный). В этом случае происходит прогрессирующее нарастание давления в венозных сосудах вплоть до уравнивания его с артериальным. Причины его развития те же, что и венозной гиперемии. (лимфоток возрастает)
2. Постишемический. При этом артериальное давление падает до уровня венозного. Причины развития те же, что ишемии. (лимфоток уменьшается)
3. Истинный капиллярный стаз. Этот вид развивается в результате препятствия кровотоку в капиллярах при нарушении реологических свойств крови. Артериоло-венулярная разница по давлению при истинном стазе сохраняется, значительно повышается капиллярное сопротивление. Данный вид стаза обратим только в самом начале.
Причины:
1.Ишемия и венозная гиперемия, При замедлении тока крови образование или активация веществ, обусловливающих склеивание ФЭК, формирование агрегатов и тромбов.
2.Проагреганты (тромбоксан А2, Пг F, Пг Е, аденозиндифосфат, катехоламины, АТ к ФЭК) – факторы, вызывающие агрегацию и агглютинацию ФЭК с их лизисом и высвобождением БАВ.
Основные причины:
- дегидратация
- гиперлейкоцитоз
- повышение гематокрита
- криогобулинемия и макроглобулинемия
- анемии с агрегацией эритроцитов
- снижение деформируемости эритроцитов
- адгезия форменных элементов на стенке сосудов
- понижение альбумин-глобулинового коэффициента
- повышение концентрации фибриногена в плазме
Проявления стаза
Изменения в сосудах микроциркуляторного русла:
– уменьшение внутреннего диаметра микрососудов при ишемическом стазе;
– увеличение просвета сосудов микроциркуляторного русла при венознозастойном стазе;
– формирование большого количества агрегатов форменных элементов крови в просвете сосудов микроциркуляторного русла и на их стенках;
– образование микрокровоизлияний (при венознозастойном стазе).
- отличительная особенность истинного стаза при микроскопии – гомогенный характер кровяных масс в микрососудах и сгущение крови.
Последствия стаза
При быстром устранении причины стаза происходит восстановление тока крови в сосудах микроциркуляторного русла и в тканях не развивается каких-либо существенных изменений. Длительный стаз (особенно ишемический) приводит к развитию дистрофических изменений в тканях и нередко к инфаркту.
Патогенное значение стаза крови в капиллярах в значительной степени зависит от того, в каком органе он возник. Так, особенно опасен стаз крови в микрососудах головного мозга, сердца и почек.
КЛАССИФИКАЦИЯ НАРУШЕНИЙ МИКРОЦИРКУЛЯЦИИ
МЕТОДА
I. Внутрисосудистые нарушения:
3. Изменение скорости кровотока, т.е. нарушения перфузии крови через микроциркуляторное русло
II. Нарушения самих сосудов (сосудистые нарушения):
1. Повреждение и изменение формы и местонахождения эндотелиальных клеток в стенках
микрососудов.
2. Изменения проницаемости капиллярной и венулярной стенок.
3. Прилипание (адгезия) лейкоцитов, тромбоцитов и чужеродных частиц к эндотелию.
4. Диапедез форменных элементов крови через стенки капилляров и венул.
5. Микрокровоизлияния.
III. Внесосудистые нарушения:
Классификация «сладж»-синдрома
Различают несколько видов сладжа в зависимости от структурных особенностей агрегата Размер, плотность, характер края агрегата).
Синдром повышенной вязкости крови.
Под синдромом повышенной вязкости крови понимают комплекс изменений ее реологических свойств:
Недостаточность лимфообращения – состояние, при котором лимфатические сосуды не выполняют свою основную функцию – осуществление постоянного и эффективного дренажа интерстиция. Различают следующие формы недостаточности лимфатической системы:
-
Чувствительность клеток к гипоксии.
Наиболее чувствительны к гипоксии кортикальные нейроны, эпителиальные клетки проксимальных канальцев нефронов. Наименее чувствительны к гипоксии клетки мезенхимального происхождения.
-
Функциональное состояние органа на момент развития ишемии, что определяет величину функционального запроса кислорода и нутриентов (биологически значимых элементов). -
Качество крови как кислородпереносящего агента.
Например, у больных с серповидноклеточной анемией риск инфаркта миокарда и других органов значительно увеличен.
25.Клинические проявления и обмен веществ при ишемии.
Симптомы ишемии
Симптомы ишемии зависят главным образом от уменьшения интенсивности кровоснабжения ткани и соответствующих изменений микроциркуляции.
-
Уменьшение диаметра и количества видимых артериальных сосудов в связи с их сужением и уменьшением кровенаполнения -
Цвет органа становится бледным в результате:-
сужения поверхностно расположенных сосудов -
снижения количества функционирующих капилляров -
уменьшения содержания эритроцитов в крови (понижение местного гематокрита).
-
-
Объем органа при ишемии уменьшается в результате:-
ослабления кровенаполнения органа -
снижения количества тканевой жидкости -
снижения тургора ткани.
-
-
Температура поверхностно расположенных органов понижается, т.к.:-
вследствие уменьшения интенсивности кровотока через орган нарушается баланс между доставкой тепла кровью и его отдачей в окружающую среду -
отдача тепла начинает превалировать над его доставкой к органу.
-
Температура при ишемии, естественно, не понижается во внутренних органах, с поверхности которых теплоотдача не происходит.
-
Снижение лимфообразования в результате понижения перфузионного давления в тканевых микрососудах (Перфузия – процесс прохождение крови через ткань или орган).
Изменения в тканях при ишемии
Разные ткани неодинаково чувствительны к изменениям кровоснабжения, поэтому нарушения в них при ишемии наступают соответственно неодинаково быстро.
-
в ЦНС недостаточность кровоснабжения сразу же приводит к расстройствам функции соответствующих областей мозга (при поражении двигательных областей довольно быстро наступают парезы, параличи и т.д.) -
Следующее место по чувствительности к ишемии занимают сердечная мышца, почки и другие внутренние органы. -
Ишемия в конечностях сопровождается болями, ощущением онемения, «бегания мурашек» и дисфункцией скелетных мышц, проявляющейся, например, в виде перемежающейся хромоты при ходьбе.
В случаях, когда кровоток в области ишемии в течение соответствующего времени не восстанавливается, возникает омертвение тканей - инфаркт.
-
Белый инфаркт: в процессе омертвения кровь в область ишемии не поступает и суженные сосуды остаются заполненными лишь плазмой крови без эритроцитов. Наблюдаются в тех органах, в которых коллатеральные пути развиты слабо, например в селезенке, сердце и почках. -
Белый инфаркт с красной (геморрагической) каемкой: развивается в сердце, почках. Геморрагический венчик образуется в результате того, что спазм сосудов по периферии инфаркта сменяется паралитическим их расширением и развитием кровоизлияний. -
Красный (геморрагический) инфаркт: стенки сосудов разрушены и эритроциты как бы «нафаршировывают» всю ткань, окрашивая ее в красный цвет (тромбоэмболия мелких ветвей легочной артерии вызывает развитие геморрагического красного инфаркта легкого)
Возникновению инфарктов при ишемии способствуют общие расстройства кровообращения, вызываемые сердечной недостаточностью, а также атеросклеротические изменения артерий, препятствующие коллатеральному притоку крови, склонность к спазмам артерий в области ишемии, повышение вязкости крови и т.д. Все это препятствует коллатеральному притоку крови и нормализации микроциркуляции.
Обмен веществ при ишемии (на примере миокарда)
В условиях ишемии миокард переходит на питание глюкозой, т.к:
-
Клеткам миокарда для получения необходимого количества энергии путем окисления глюкозы нужно меньшее количество кислорода, чем при окислении жирных кислот = при одинаковом потреблении кислорода в условиях окисления глюкозы образуется на 14% АТФ больше, чем при окислении жирных кислот.
При ишемии происходит дефицит поступления кислорода к клеткам, поэтому они начинают использовать для своего энергообеспечения гликоген, который содержится в ограниченном количестве в кардиомиоцитах. Такой «кислород-сберегающий» метаболизм является спасительным и сохраняет энергетический обмен на максимально возможном в данных условиях уровне.
При дефиците кислорода в сердце происходит высвобождение катехоламинов из нервных окончаний, что приводит к активации фосфорилазы и фосфофруктокиназы и усилению анаэробного гликолиза. Образующаяся в процессе гликолиза энергия составляет всего 7% от необходимого количества и не позволяет длительно сохранять жизнеспособность миокарда.
Запасы АТФ при ишемии начинают уменьшаться уже через несколько сокращений сердца; через 15 минут содержание АТФ составляет лишь около 35% от нормы, а через 40 минут – около 10%.
26.Определение понятия «стаз», классификация, этиология, патогенез, клинические проявления и последствия.
Стаз — это остановка тока крови и/или лимфы в капиллярах, мелких артериях и венулах.
Виды стаза:
1. Венозный (застойный). В этом случае происходит прогрессирующее нарастание давления в венозных сосудах вплоть до уравнивания его с артериальным. Причины его развития те же, что и венозной гиперемии. (лимфоток возрастает)
2. Постишемический. При этом артериальное давление падает до уровня венозного. Причины развития те же, что ишемии. (лимфоток уменьшается)
3. Истинный капиллярный стаз. Этот вид развивается в результате препятствия кровотоку в капиллярах при нарушении реологических свойств крови. Артериоло-венулярная разница по давлению при истинном стазе сохраняется, значительно повышается капиллярное сопротивление. Данный вид стаза обратим только в самом начале.
Причины:
1.Ишемия и венозная гиперемия, При замедлении тока крови образование или активация веществ, обусловливающих склеивание ФЭК, формирование агрегатов и тромбов.
2.Проагреганты (тромбоксан А2, Пг F, Пг Е, аденозиндифосфат, катехоламины, АТ к ФЭК) – факторы, вызывающие агрегацию и агглютинацию ФЭК с их лизисом и высвобождением БАВ.

Основные причины:
- дегидратация
- гиперлейкоцитоз
- повышение гематокрита
- криогобулинемия и макроглобулинемия
- анемии с агрегацией эритроцитов
- снижение деформируемости эритроцитов
- адгезия форменных элементов на стенке сосудов
- понижение альбумин-глобулинового коэффициента
- повышение концентрации фибриногена в плазме
Проявления стаза
Изменения в сосудах микроциркуляторного русла:
– уменьшение внутреннего диаметра микрососудов при ишемическом стазе;
– увеличение просвета сосудов микроциркуляторного русла при венознозастойном стазе;
– формирование большого количества агрегатов форменных элементов крови в просвете сосудов микроциркуляторного русла и на их стенках;
– образование микрокровоизлияний (при венознозастойном стазе).
- отличительная особенность истинного стаза при микроскопии – гомогенный характер кровяных масс в микрососудах и сгущение крови.
Последствия стаза
При быстром устранении причины стаза происходит восстановление тока крови в сосудах микроциркуляторного русла и в тканях не развивается каких-либо существенных изменений. Длительный стаз (особенно ишемический) приводит к развитию дистрофических изменений в тканях и нередко к инфаркту.
Патогенное значение стаза крови в капиллярах в значительной степени зависит от того, в каком органе он возник. Так, особенно опасен стаз крови в микрососудах головного мозга, сердца и почек.
КЛАССИФИКАЦИЯ НАРУШЕНИЙ МИКРОЦИРКУЛЯЦИИ
МЕТОДА
I. Внутрисосудистые нарушения:
-
Расстройства реологических свойств крови, связанные с изменением суспензионной стабильности форменных элементов и вязкости крови. -
Нарушение коагуляции крови и тромбоэмболизм.
3. Изменение скорости кровотока, т.е. нарушения перфузии крови через микроциркуляторное русло
II. Нарушения самих сосудов (сосудистые нарушения):
1. Повреждение и изменение формы и местонахождения эндотелиальных клеток в стенках
микрососудов.
2. Изменения проницаемости капиллярной и венулярной стенок.
3. Прилипание (адгезия) лейкоцитов, тромбоцитов и чужеродных частиц к эндотелию.
4. Диапедез форменных элементов крови через стенки капилляров и венул.
5. Микрокровоизлияния.
III. Внесосудистые нарушения:
-
Влияние поврежденной окружающей микрососуды соединительной ткани и паренхиматозных клеток органов. -
Реакция тучных клеток на патологические стимулы. -
Нарушения (затруднения) лимфообращения. -
Вовлечение микрососудистого ложа в нейродистрофический процесс.
Классификация «сладж»-синдрома
Различают несколько видов сладжа в зависимости от структурных особенностей агрегата Размер, плотность, характер края агрегата).
-
Классический тип. Характеризуется сравнительно крупными агрегатами и плотной упаковкой эритроцитов и с неровными очертаниями контуров. Этот вид сладжа развивается, когда какое-либо препятствие (например, лигатура) мешает свободному движению крови через сосуд. -
Декстрановый тип. Агрегаты имеют различную величину, плотную упаковку, округлые очертания, свободные пространства в агрегатах в виде полостей. Этот вид сладжа развивается при введении в кровь декстрана с молекулярным весом 250-500 и выше КДн. -
Аморфный тип. Для этого типа характерно наличие огромного количества мелких агрегатов, похожих на гранулы. В этом случае кровь приобретает вид крупнодисперсной жидкости. Аморфный тип сладжа развивается при введении в кровь этилового, АДФ и АТФ, тромбина, серотонина, норадреналина. В образовании агрегата при аморфном типе сладжа участвует всего несколько эритроцитов. Малые размеры агрегатов могут представлять не меньшую, а даже большую опасность для микроциркуляции, так как их величина позволяет им проникнуть в мельчайшие сосуды до капилляров включительно.
Синдром повышенной вязкости крови.
Под синдромом повышенной вязкости крови понимают комплекс изменений ее реологических свойств:
-
Повышение вязкости цельной крови и плазмы (вискоземетрия). -
Уменьшение деформируемости Er. -
Увеличение гематокритного числа. -
Увеличение концентрации фибриногена. -
Усиление агрегации эритроцитов.
Недостаточность лимфообращения – состояние, при котором лимфатические сосуды не выполняют свою основную функцию – осуществление постоянного и эффективного дренажа интерстиция. Различают следующие формы недостаточности лимфатической системы:
