Файл: 1. Пневмония. Определение. Этиология и патогенез пневмоний. Классификация пневмонии. Понятие о нозокомиальной пневмонии. Особенности клинической картины внебольничной пневмонии. Этапы постановки диагноза. Лечение. Пневмония.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 03.02.2024
Просмотров: 190
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Лечение
Лечение цирроза печени заключается в употреблении лекарственных препаратов и строгим соблюдением диеты, однако сформировавшийся цирроз печени является необратимым состоянием.
Профилактические мероприятия
-
предупреждение заражения острым вирусным гепатитом
-
отказ от алкоголя
-
защита от гепатотоксических препаратов
Диета
Диета при ЦП должна быть полноценной, содержащей 70—100 г белка (1—1,5 г на 1 кг массы тела), 80—90 г жиров (из них 50 % — растительного происхождения), 400—500 г углеводов. Необходимо учитывать привычки больного, переносимость продуктов и сопутствующие заболевания органов пищеварения. Исключаются химические добавки, консерванты и токсические ингредиенты. Диета модифицируется при наличии осложнений портальной гипертензии (отечно-асцитический, гепаторенальный синдром, печёночная энцефалопатия и др.).
Урсодезоксихолевая кислота
Для восполнения дефицита жёлчных кислот в кишечнике, вызванного билиарной недостаточностью, целесообразно применять урсодезоксихолевую кислоту (УДХК). Дозировка 10-15 мг на 1 кг веса пациента 1 раз в день на ночь способствует восстановлению процессов пищеварения. Действие УДХК включает следующие моменты:
-
увеличение поступления жёлчи и панкреатического сока в кишку за счёт стимуляции их продукции -
разрешение внутрипечёночного холестаза -
усиление сокращения жёлчного пузыря -
омыление жиров и повышения активности липазы -
повышение моторики кишечника, улучшающей смешивание ферментов с химусом -
нормализация иммунного ответа, снятие аутоимунного поражения печени.
Гепатопротекторы
Семена расторопши пятнистой и другие желчегонные препараты запрещены к использованию при циррозе
Клеточная терапия
Традиционное лечение в основном заключается в применении фармацевтических средств для защиты печёночных клеток от повреждения, стимуляции выделения жёлчи, коррекции нарушений обмена веществ. Без сомнения, это улучшает состояние больного, но не в силах остановить развитие заболевания. Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени.
35. Хроническая болезнь почек. Определение, причины возникновения. Ведущие клинические синдромы у пациентов с ХБП. Особенности лечения.
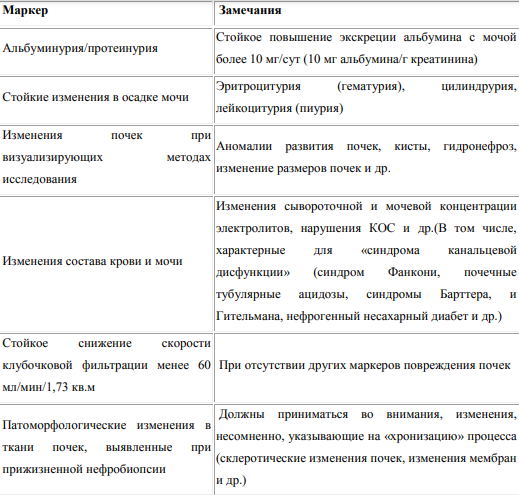
Под ХБП следует понимать наличие любых маркеров, связанных с повреждением почек и персистирующих в течение более трех месяцев вне зависимости от нозологического диагноза
 Этиология
ЭтиологияСтадии хронической болезни почек
Стадии ХБП определяют тяжесть заболевания. Классификация ХБП включает 5 стадий.
-
Стадия 1: Нормальная СКФ (≥90 мл/мин/1,73 м2) в сочетании со стойкой альбуминурией или известной патологией строения почки или наследственной патологией. -
Стадия 2: СКФ 60–89 мл/мин/1,73 м2. -
Стадия 3а: 45–59 мл/мин/1,73 м2 -
Стадия 3б: 30–44 мл/мин/1,73 м2 -
Стадия 4: СКФ 15–29 мл/мин/1,73 м2 -
Стадия 5: СКФ <15 мл/мин/1,73 м2
СКФ Скорость клубочковой фильтрации (СКФ) — показатель, наиболее точно отражающий работу почек и характеризующий их состояние.

ХБП следует активно выявлять, проводя скрининговые исследования, потому что в течение многих лет заболевание может протекать без объективных или субъективных симптомов. Периодическое проведение общего исследования мочи, определение концентрации креатинина в сыворотке и микроальбуминурии в моче необходимо у пациентов с повышенным риском ХБП, особенно, у пациентов с сахарным диабетом или артериальной гипертензией. На практике самым лучшим показателем оценки функции почек является расчет СКФ, a не определение концентрации креатинина в сыворотке крови, которая зависит от возраста и мышечной массы. У пациентов с отягощенным семейным анамнезом по заболеваниям почек (напр., поликистоз почек) следует проводить скрининговые визуализирующие исследования, обычно УЗИ. На причину ХБП могут указывать субъективные и объективные симптомы, сопутствующее заболевание, изменения показателей в исследованиях, проведенных в прошлом и семейный анамнез по заболеваниям почек.
Дополнительные методы исследования
1. Общий анализ мочи: альбуминурия, протеинурия, микро/макрогематурия, цилиндры, лейкоцитурия, низкий разброс относительной плотности мочи, не отличающейся от таковой плазмы (гипо- изостенурия).
2. Анализы крови: анемия (обычно нормоцитарная и нормохромная), может наблюдаться тромбоцитопения, повышение концентрации креатинина, мочевины, иногда — мочевой кислоты, калия, фосфатов и ПТГ, триглицеридов, холестерина; гипокальциемия; метаболический ацидоз, могут наблюдаться изменения гемостаза, характерные для ДВС-синдрома.
3. Визуализирующие исследования: УЗИ — почки обычно уменьшены в размерах (часто <10 см по длинной оси); исключения (большие почки, вопреки ХПН) при амилоидной нефропатии, диабетической нефропатии, поликистозе почек и ВИЧ-нефропатии. Визуализирующие исследования с использованием контраста (напр., КТ) проводят только в случае крайней необходимости, из-за высокого риска контраст-индуцированной нефропатии.
Диагностические критерии
Диагноз ХБП устанавливается, если в течение >3 мес. сохраняются морфологические или функциональные отклонения почек (→Определение), или СКФ <60 мл/мин/1,73 м2. ХПН диагностируется у пациентов с ХБП и СКФ <60 мл/мин/1,73 м2.
Включает: этиотропное лечение ХБП, замедление прогрессирования ХБП, профилактику осложнений ХПН и их лечение, подготовку к лечению и лечение методами почечной заместительной терапией, включая трансплантацию почек.
Общие принципы
1. Лечат сопутствующие заболевания.
2. Профилактика сердечно-сосудистых заболеваний (высокий риск у пациентов с ХБП), в том числе отказ от курения и систематическая физическая нагрузка.
3. Избегать нефротоксических препаратов. Помнить о необходимости коррекции дозы лекарств, которые выводятся из организма почками, в зависимости от уровня СКФ.
4. Противодействуют инфекциям путем проведения прививок:
1) ежегодная прививка от гриппа (у всех больных с ХБП);
2) прививка поливалентной пневмококковой вакциной (всех больных с рСКФ <30 мл/мин/1,73 м2, повторная через 5 лет);
3) прививка против гепатита В (всех пациентов с рСКФ <30 мл/мин/1,73 м2 или раньше, если наблюдается постепенное снижение рСКФ).
Диетическое лечение
Основная цель: обеспечение достаточного энергоснабжения — у взрослых с ХПН и с нормальным весом 35 ккал/кг массы тела в день (30–35 ккал/кг массы тела у лиц >60 лет) — 50–60 % за счет углеводов, ≤30 % — жиров (из них животных ≤1/3). Рекомендуемое ежедневное потребление белков зависит от СКФ (мл/мин/1,73 м2): >60 →0,8–1,0 г/кг м. т.; 25–60 →0,8 г/кг м. т.; <25 →0,6 г/кг м. т.; 2/3 животный белок. Если суточное потребление белка <0,6 г/кг массы тела → добавьте дополнительно незаменимые аминокислоты, предпочтительно в форме кетоаналогов, и часто контролируйте пищевой статус. До 5 дней можно использовать стандартные промышленные диеты для энтерального питания, позже — приведенные специализированные диеты. При возникновении артериальной гипертензии рекомендуется ограничить потребление натрия до 1,15–2,3 г/сут. (50–100 ммоль/сут.). Больным с почечной недостаточностью не рекомендуют доступную на рынке соль с низким содержанием натрия, так как натрий там заменен калием, и потребление таких препаратов сопровождается высоким риском возникновения угрожающей для жизни гиперкалиемии. Обычно не нужно ограничивать потребление калия у больных с СКФ ≥30 мл/мин/1,73 м2, если они не имеют гипоренинового гипоальдостеронизма и не принимают лекарственных средств, увеличивающих риск развития гиперкалиемии (иАПФ, БРА, ингибиторы ренина, калийсберегающие диуретики, препараты калия). Суточное потребление фосфора нужно ограничить до 800–1000 мг, если концентрация неорганических фосфатов в сыворотке крови или концентрация ПТГ превысит верхнюю границу нормы. У больных, которые не лечатся с применением диализа, нет необходимости в рутинном восполнении каких-либо витаминов.
Белково-энергетическая недостаточность питания, которая развивается у части больных, в основном за счет чрезмерного ограничения содержания белков и калорийности рациона (часто также вследствие тошноты и рвоты или сопутствующих заболеваний) — как правило, исчезает после начала диализа и на фоне диетического лечения. Такая гипотрофия с сопутствующим усилением воспалительных реакций и ускоренным развитием атеросклероза (т. н. MIA синдром [malnutrition inflammation atherosclerosis]) возникает чаще всего у больных с ТСПН (G5-стадия ХБП), обычно у больных, получающих лечение диализом, и ассоциирована с высокой смертностью от сердечно-сосудистых причин.
Фармакологическое лечение
1. Лечение, снижающее уровень протеинурии: цель протеинурия <1 г/сут., оптимально <0,3 г/сут. Основное значение имеет лечение, направленное на устранение причины протеинурии (первичная или вторичная гломерулопатия). В любом случае, если нет противопоказаний, назначают иАПФ или БРА также у больных с нормальным артериальным давлением. У лиц с нормальной СКФ эти лекарственные средства должны назначаться в умеренных и максимальных дозах, если они хорошо переносятся пациентом. Проявлять осторожность → начинать с малых доз, часто контролируя концентрацию креатинина и калия в сыворотке крови. Препараты и дозы →табл. 2.20-7; мониторинг →разд. 2.20.3.
2. Лечение гипертензии →разд. 2.20.2.
3. Лечение гиперлипидемии: цель — снижение сердечно-сосудистого риска.
1) У всех взрослых после диагноза ХБП определяют липидный профиль (общий уровень холестерина, ХС-ЛПНП, ХС-ЛПВП и триглицеридов);
2) У больных в возрасте ≥50 лет:
а) с рСКФ ≥60 мл/мин/1,73 м2 — используют статин согласно правилам для общей популяции →разд. 2.4.1;
б) с рСКФ <60 мл/мин/1,73 м2 без заместительной почечной терапии — используют только статин (аторвастатин 20 мг/сут., розувастатин 10 мг/сут., правастатин 40 мг/сут., флувастатин 80 мг/сут., симвастатин 40 мг/сут.) или симвастатин с эзетимибом (20/10 мг/сут.).
3) У больных в возрасте 18–49 лет с ХБП без заместительной почечной терапии используют статин, если имеется сопутствующая ишемическая болезнь сердца (перенесенный инфаркт миокарда, коронарная реваскуляризация), перенесенный ишемический инсульт, сахарный диабет или предполагаемый риск серьезных сердечных событий в течение ближайших 10 лет превышает 10 %.
4) У всех взрослых после трансплантации почки используют статин.
5) Не начинают терапии статинами (отдельно или вместе с эзетимибом) у больных получающих диализ (не показано пользы), но продолжают терапию статинами, если они были использованы перед началом диализной терапии.
6) У больных с ХБП и значительной гипертриглицеридемией (>500 мг/дл) рекомендуют нефармакологическое лечение →разд. 2.4.3 и увеличение потребления рыбьего жира. Не используют фибраты для снижения сердечно-сосудистого риска. Рассмотреть терапию фибратами в отдельных случаях крайне высокой гипертриглицеридемии (>1000 мг/дл) в целях предотвращения панкреатита. Не применяют статин совместно с фибратом (дополнительный риск рабдомиолиза!)

