Файл: Основные термины, используемые при рассмотрении темы Движение.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 17.03.2024
Просмотров: 67
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Рисунок 7. Основные поверхностные рефлексы

вегетативные:
1) Зрачковый рефлекс и рефлекс на аккомодацию и конвергенцию;
2) Шейно-сердечный (Чермака) и глазо-сердечный (Даньини-Ашнера)
Исследование мышечного тонуса - оценивается непроизвольное сопротивление мышц при пассивных движениях в суставах при максимальном произвольном расслаблении:
– трактовка результатов исследования мышечного тонуса: 1) нормальный тонус – при выполнении исследования отмечается умеренное равномерное сопротивление со стороны мышц,
2) мышечный гипертонус (Рисунок 8) – при выполнении исследования отмечается повышение сопротивления со стороны мышц:
- спастичность – сопротивление возникает лишь при движениях определённой направленности: при разгибании в руке и при сгибании в ноге, сопротивление максимально в начале движения и уменьшается при его продолжении (симптом «складного ножа»),
- мышечная ригидность – проявляется феноменом «восковой ригидности» (равномерное и не зависящее от скорости движения сопротивление мышцы на всех этапах пассивного движения) или феноменом «зубчатого колеса» (ритмичное колебание степени ригидности с ощущением прерывистости сопротивления мышцы при пассивных движениях),
Рисунок 8. Виды мышечного гипертонуса

3) мышечная гипотония - при выполнении исследования отмечается снижение или отсутствие сопротивления со стороны мышц, часто сочетается с избыточной подвижностью и переразгибанием в суставах.
– тонус мышц верхних конечностей:
1) тонус сгибателей и разгибателей предплечья -придерживая согнутую руку пациента за область локтевого сустава, совершают плавные пассивные движения (сгибание-разгибание) в локтевом суставе,
2) тонус сгибателей и разгибателей кисти – удерживая предплечье пациента, производят пассивное движения (сгибание-разгибание) в лучезапястном суставе;
– тонус мышц нижних конечностей:
1) тонус сгибателей и разгибателей голени и бедра – в положении лежа на спине, производят пассивные движения (сгибание-разгибание) в тазобедренном и коленном суставе.
6. Нарушение трофики мышц – изменение уровня обменных процессов, обеспечивающих нормальное функционирование мышцы, оценивается по степени и симметричности развития отдельных групп мышц визуально и при помощи сантиметровой ленты, разница симметричных участков в норме не превышает 1 см. при этом нарушение трофики мышц связано с нарушением трофического влияния нейрона на мышцу и, в меньшей степени, функциональной неактивностью мышцы:
–мышечная атрофия – изменение конфигурации, снижение тургора, уменьшение объема мышечной массы;
– мышечная гипертрофия – увеличение объема мышц за счет увеличения массы собственно мышечной ткани, чаще носит компенсаторный характер (у спортсменов);
–мышечная псевдогипертрофия – увеличение объема мышц за счет увеличения массы жировой и соединительной ткани в мышце, характерно для некоторых миопатий.
7. Изменение походки – совокупность особенностей позы и движений при ходьбе (приведены типы походки, связанные с нарушениями двигательной сферы):
–Походка гемиплегическая (косящая, циркумдуцирующая) - избыточное отведение выпрямленной ноги в сторону, в результате чего она при каждом шаге описывает полукруг; при этом рука на той жестороне согнута в локте и приведена к туловищу – поза Вернике-Манна, нарушение связано с гипертонусом сгибателей руки и разгибателей ноги вследствие поражения пирамидного пути на уровне выше шейного утолщения (центральный гемипарез);
–Походка спастическая – ноги выпрямлены, тугоподвижны, пациент перемещается мелкими шажками, с трудом отрывая стопы и задевая пол пальцами стоп, ноги нередко обнаруживают наклонность перекрещиваться, нарушение возникает при двустороннем поражении пирамидного пути на уровне грудного отдела спинного мозга (нижний парапарез);
–Степпаж (франц. «steppage» - бег рысью, походка перонеальная, походка петушиная, аиста) – шаги ритмичные и равномерные, пациент высоко поднимает ногу, стопа с пальцами опускается вниз и хлопает об пол, нарушение связано с отсутствием тыльной флексии стопы вследствие пареза мышц, иннервированных малоберцовым нервом.
Патология периферического мотонейрона: симптомология
1. Симптоматика раздражения:
– фибриллярные или фасцикулярные подергивания - спонтанные сокращения мышечных волокон (фибриллярные) и/или групп мышечных волокон (фасцикулярные) – специфический признак поражения тела периферического нейрона.
2. Симптоматика выпадения:
–периферический паралич при поражении переднего рога – синдром, возникающий при поражении периферического двигательного нейрона на любом его уровне, симптоматика обусловлена отсутствием (снижением) сегментарной активности («три А») – очаг ВСЕГДА находится с той же стороны, что и клиническая картина:
1) снижение мышечной силы: паралич (плегия) или парез;
2) мышечная Арефлексия (гипорефлексия) - снижение или полное отсутствие глубоких и поверхностных рефлексов;
3) мышечная Атония - снижение тонуса мышц;
4) мышечная Атрофия - уменьшение мышечной массы; 5) реакция перерождения по данным электродиагностики.
–периферический паралич при поражении ядра или корешка двигательного черепного нерва – очаг ВСЕГДА находится с той же стороны, что и клиническая картина (Рисунок 9):
1) III – офтальмоплегия, дивергирующий страбизм (расходящееся косоглазие за счет недостаточной силы внутренней прямой мышцы), диплопия при взгляде в противоположную сторону, птоз верхнего века, мидриаз (расширение зрачка), паралич аккомодации (установка на дальнюю точку ясного видения);
2) IV – легкий дивергирующий страбизм (расходящееся косоглазие), вертикальная диплопия, усиливающаяся при взгляде вниз (спуск с лестницы);
3) V – парез жевательной мускулатуры на стороне поражения (смещение челюсти в здоровую сторону), невозможность жевания;
4) VI – конвергирующий страбизм (сходящееся косоглазие зщасчет слабости наружной прямой мышцы), диплопия при взгляде в свою сторону,
5) VII – гомолатеральная прозоплегия/прозопарез – лагофтальм (полуоткрытый глаз), симптом ресниц (невозможность плотного смыкания глазной щели), сглаженность носогубной складки, опущение угла рта, симптом «ракетки» (при оскаливании зубов – зубы видны только на здоровой стороне), гиперакузия (болезненное восприятие низкочастотных звуков вследствие поражения мышцы стремени), слезотечение (из-за неполного смыкания глазной щели);
Рисунок 9. Парезы черепных нервов
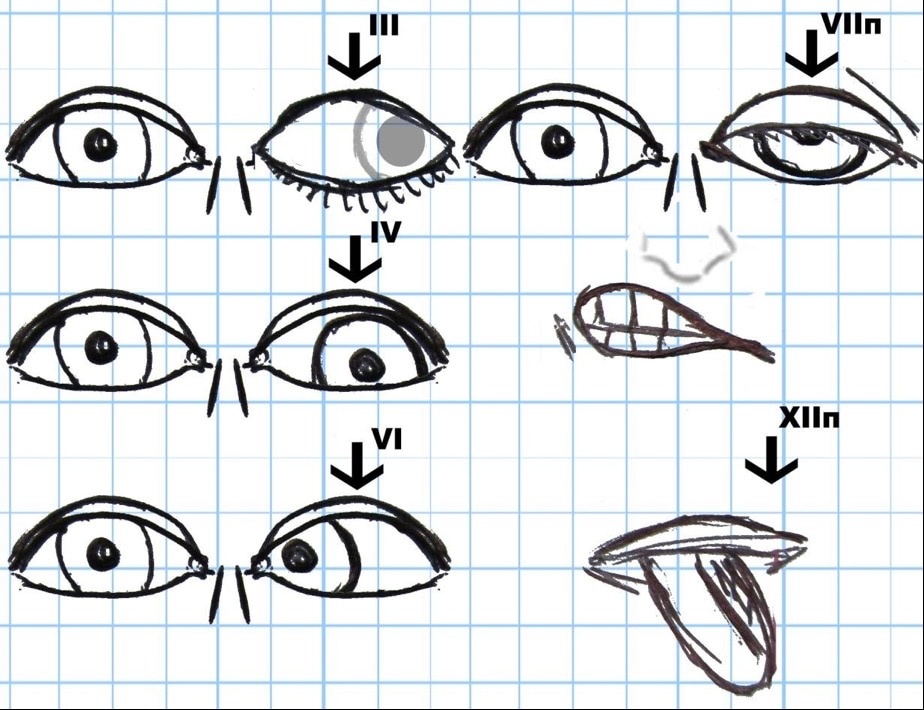
6) IX-X – дисфония – отсутствие звучности голоса (как при ларингите), дисфагия – нарушение глотания, поперхивание при еде;
7) XI – невозможность поднятия руки выше горизонтали на стороне поражения, затруднение поворота головы в противоположную очагу сторону, опускание плеча (при двустороннем поражении – «свислая» голова), атрофия трапециевидной и кивательной мышц;
8) XII - девиация языка в сторону очага (всегда отклоняется в сторону слабых мышц), дизартрия, атрофия языка.
Патология периферического мотонейрона: уровни поражения и дифференциальная диагностика
1. Передний рог / двигательное ядро черепного нерва: – особенности клинической картины:
1) симптоматика раздражения – фасцикуляции и фибрилляции в данных мышцах,
2) симптоматика выпадения – периферический парез в мышцах, иннервируемых из данного сегмента
3) отличительные черты:
НЕ сопровождается повышением креатинфосфокиназы в крови и симметричным проксимальным поражением мышц (в отличие от наследственных и вторичных миопатий),
изолированное поражение НЕ сочетается с нарушениями чувствительности (в отличие от поражения периферической нервной системы – корешок, сплетение, нерв),
клиническая картина относительно постоянна в течение дня, не характерен паттерн утомляемости – чем дольше нагрузка, тем выше выраженность слабости (в отличие от миастении);
– основные причины:
1) клещевой энцефалит - природно-очаговая вирусная инфекция (флавивирус):
- общеинфекционный синдром (лихорадка до 390С, выраженные миалгии, астения),
- менингеальный синдром (ригидность затылочных мышц, общая гиперестезия),
- очаговое поражение серого вещества головного мозга (чаще ядра IX, X, XI нервов),
- очаговое поражение серого вещества спинного мозга (чаще шейного отдела);
2) полиомиелит – природно-очаговая вирусная инфекция (полиовирус) – и полиомиелитоподобные заболевания (энтеровирусы, вакцинальный штамм полиомиелита):
- общеинфекционный синдром (лихорадка до 400С, диспепсия - тошнота, рвота, жидкий стул),
- менингеальный синдром (ригидность затылочных мышц, общая гиперестезия),
- очаговое поражение серого вещества головного мозга (чаще ядра VII, IX, X, XI нервов),
- очаговое поражение серого вещества спинного мозга (чаще поясничного отдела, реже шейного отдела с поражением нейронов диафрагмы);
3) боковой амиотрофический склероз
- нейродегенеративное прогрессирующее заболевание неясной этиологии, поражающее мотонейроны ядер ствола и спинного мозга:
- многоуровневость поражения (поясничный, грудной, шейный отдел спинного мозга, бульбарная группа черепных нервов),
- клинические признаки как периферического, так и центрального паралича в одной и той же конечности (высокие рефлексы и атрофии, фасцикуляции и спастичность).
4) спинальные амиотрофии – наследственные прогрессирующие заболевания, протекающие с поражением мотонейронов спинного мозга (аутосомно- рецессивные мутации в генах SNM1 и SNM2 (5q13), кодирующих белок выживания мотонейрона (survival of motor neuron protein), который играет важную роль в функционировании нейрона):
- форма Кугельберга-Веландер (доброкачественная спинальная амиотрофия) – дебют в возрасте от 1,5- 18 лет с преимущественным вовлечением конечностей, аксиальная мускулатура и дыхание страдает слабо;
- форма Верднига-Гофмана (семейная спинальная амиотрофия детского возраста) – дебют в возрасте до 6 месяцев, выражено страдает дыхательная (гипопноэ/апноэ) и бульбарная (нарушение сосания и глотания) мускулатура;
- форма Арана-Дюшенна (спинальная амиотрофия взрослых) – дебют 20-50 лет, страдают верхние конечности, при этом наиболее часты м началом является кисти рук затем надплечья, реже плечевой пояс.
5) бульбоспинальная амиотрофия Кеннеди – наследственное прогрессирующее заболевание, протекающее с поражением мотонейронов бульбарной группы двигательных ядер и передних рогов спинного мозга (Х-сцепленно рецессивно наследуемая мутация (Xq12) в гене NR3C4, кодирующем белок андрогенового рецептора) – дебют после 30 лет, характерано преимущественное поражение бульбарной мускулатуры, реже плечевого пояса).
– клиническая картина поражения переднего рога и/или двигательного ядра черепного нерва может входить в состав симптомокомплекса при поражении серого вещества спинного (опухоль, сирингомиелия, спинальный инсульт) или головного мозга (инсульт в стволе, сирингобульбия, опухоли ствола).
2. Периферическая нервная система: – уровни поражения:
1) спинальный корешок (радикулопатия) / сплетение (плексопатия),
2) отдельный нерв, в том числе и черепной (мононевропатия),
3) полиневропатия (моторная или сенсорно-моторная невропатия);
– особенности клинической картины:
1) симптоматика раздражения – двигательных симптомов нет,
2) симптоматика выпадения – периферический парез в мышцах, иннервируемых:
- спинальным корешком, сплетением – клинические проявления в мышцах данного дерматома/дерматомов,
- периферическим двигательным нервом – клинические проявления в мышцах, иннервированных данным нервом,
- толстыми миелиновыми двигательными волокнами - симметричные дистальные парезы (полиневропатия); 3) отличительные черты:
- НЕ сопровождается повышением креатинфосфокиназы в крови и симметричным проксимальным поражением мышц (в отличие от наследственных и вторичных миопатий),
- ЧАСТО сочетается с нарушениями чувствительности и болями (в отличие от поражения серого вещества спинного мозга и ствола),
- клиническая картина относительно постоянна в течение дня, не характерен паттерн утомляемости (в отличие от миастении);
– основные причины:
1) заболевания окружающих тканей, приводящие к сдавлению нервного ствола: дистрофические заболевания позвоночника, травмы, туннельные (капканные синдромы), опухоли, отек и воспаление окружающих тканей;
