Файл: Краевое государственное бюджетное профессиональное образовательное учреждение уссурийский медицинский колледж.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 20.03.2024
Просмотров: 126
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
1. Теоретические аспекты этиологии, патогенеза, клиники, эпидемиологии дифтерии
1.1 Особенности профилактической работы медицинской сестры
1.2Принципы лечения и ухода за пациентами с дифтерией
1.3Методы и способы проведения профилактических мероприятий при дифтерии
2. Оценка значения вакцины против дифтерии в борьбе с инфекцией на современном этапе
2.1 Роль медицинской сестры при проведении вакцинации
2.2Анализ заболеваемости дифтерией среди привитых и не привитых пациентов
При поражении мышц шеи и туловища больной не в состоянии сидеть, держать голову. Могут возникать параличи гортани, глотки, диафрагмы, при этом голос и кашель становятся беззвучными, больной не способен проглотить пищу и даже слюну, втягивается живот. Эти поражения могут быть изолированными либо встречаются в различных сочетаниях. Полирадикулоневриты исчезают через 1—3 месяцев с полным восстановлением структуры и функций мышц [27].
Нефротический синдром развивается в остром периоде болезни и характеризуется главным образом изменениями мочи (большое количество белка, гиалиновых и зернистых цилиндров, эритроцитов и лейкоцитов). Функция почек обычно не нарушена.
В первые 2—5 дней смертельные исходы наступают преимущественно в случае токсических форм дифтерии от инфекционно-токсического шока и асфиксии – в случае распространенного крупа; на 2—3-й неделе заболевания – в случае тяжелых миокардитов. Угроза летального исхода у больных с дифтерийным полирадикулитом обусловлена поражением нервов, иннервирующих гортань, дыхательные мышцы и диафрагму (паралич дыхания), а также проводящей системы сердца (паралич сердца) [23].
В поликлинике функционирует физиотерапевтическое отделение и ингаляторий, оснащенные новым оборудованием.
Анализ анкетирования родителей детей детской поликлиники, определяющий осведомленность о заболеваемости дифтерией и отношение родителей к прививкам.
Мною проведен социально-психологический опрос 60 родителей детей (11 мужчин и 49 женщин), имеющих различное отношение к необходимости проведения активной вакцинопрофилактики детей против дифтерии. Критериями включения в исследование были:
-
наличие 1 и более детей в возрасте до 18 лет; -
согласие на участие в исследовании; -
способность адекватно отвечать на поставленные вопросы [22].
Отбор опрашиваемых родителей проводился случайным сплошным методом. В зависимости от отношения к иммунопрофилактике все опрошенные родители были разделены на 3 группы:
1) родители, положительно относящиеся к вакцинации (41 человек);
2) родители, отрицательно относящиеся к вакцинации (13 человек);
3) родители, не сформировавшие своего отношения к вакцинации (6 человек).
Каждому участнику опроса были предложены 7 вопросов анонимной анкеты (Приложение А)
Согласно результатам опроса, количество родителей, которые когда-либо отказывались делать прививки своему ребенку, составило 23 % от числа всех опрошенных (в их числе 2 человека первой группы, 23 человека второй группы и 6 человек третьей группы). Интересным фактом явилось нежелание 1,9 % респондентов первой группы (то есть положительно относящихся к иммунопрофилактике) вакцинировать своих детей, мотивируя отказ наличием у ребенка хронического заболевания.В зависимости от отношения родителей к вакцинации показатели распределились следующим образом:
-
в первой группе (родители, позитивно относящиеся к вакцинопрофилактике) 23 детей (56,8 %) привиты согласно календарю, 16 детей (41,9 %); -
по индивидуальному графику, 1 ребенок (0,65 %) привит только в роддоме и 1 ребенок (0,65 %) не получил ни одной прививки; -
во второй группе (негативно относящиеся к вакцинации родители) только 3 ребенка (23%) привито согласно календарю прививок, 8 (61,5%) — по индивидуальному графику (большинство из них привиты только БЦЖ и АКДС-1, -2, -3), 1 ребенок (7,7 %) вакцинирован только в роддоме и 1ребенок (7,7 %) не привит; -
в третьей группе (родители, не сформировавшие своего отношения к вакцинации) соответственно календарю прививок вакцинированы 2 детей (33,3 %), 3 детей (50 %); -
по индивидуальному графику, 1 (16,6%); -
привиты только в роддоме.
Был осуществлен анализ причин принятия негативного решения о проведении прививок у детей, а также проведена оценка степени влияния определенных медико-социальных факторов на формирование отношения родителей к иммунопрофилактике [24].
По результатам анкетирования выделены следующие причины отказов от вакцинации:
-
убежденность в некачественности отечественных вакцин - 3 %; -
скептическое отношение к традиционной медицине и фармацевтической промышленности - 3 %; -
страх развития возможных поствакцинальных осложнений - 32 %; -
полное отсутствие понимания, для чего нужно прививать ребенка - 2 %; -
мнение о том, что:
а) проведение активной иммунизации бесполезно - 10 %;
б) вакцинация не нужна, поскольку такие болезни, как дифтерия, полиомиелит, коклюш, столбняк, в нашей стране встречаются редко - 2 %;
в) прививки ослабляют иммунную систему - 10 %;
г) несколько вакцинальных компонентов в одном шприце — слишком большая нагрузка на иммунитет ребенка - 9 %;
д) прививки представляют собой угрозу духовному и психическому развитию ребенка - 2 %;
-
собственный негативный опыт прививок - 6 %; -
информация, полученная из материалов СМИ, от родственников и знакомых, о конкретных случаях осложнений или летальных исходов, явившихся результатом вакцинации - 16 %; -
совет врача отказаться от проведения вакцинации - 8 % [26].
Наиболее распространенными причинами отказа оказались страх развития поствакцинальных осложнений (32 %), а также сведения о вреде прививок и неблагоприятных событиях после вакцинации, которые родители получили из материалов, представленных СМИ (16 %). В то же время собственный негативный опыт прививок стал причиной отказов лишь в 6 % случаев [27].
Приведенные данные свидетельствуют о наличии существенного, если не определяющего влияния СМИ на формирование родительского отношения к иммунизации. Следует заметить, что все родители, отказавшиеся от вакцинации под влиянием СМИ, до получения негативной информации прививали своих детей без каких-либо осложнений и даже без наличия выраженных поствакцинальных реакций.
В ходе анализа анкетирования выяснилось, что большая часть родителей (55%) хорошо осведомлены о том, что привитые против дифтерийной инфекции дети переносят данное заболевание легче, плохо осведомлены 34%. Не в курсе 11%. (Рисунок 1)
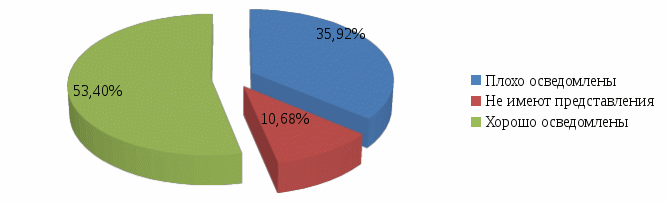
Рисунок 1-Осведомлённость родителей о заболеваемости дифтерией
Оказалось, что 33 опрашиваемых (55%) прививают своего ребенка в поликлинике по месту жительства, 19 родителей (31,7%) – в детском образовательном учреждении, 8 родителей (13,3) – в частном медицинском центре (рисунок 2).
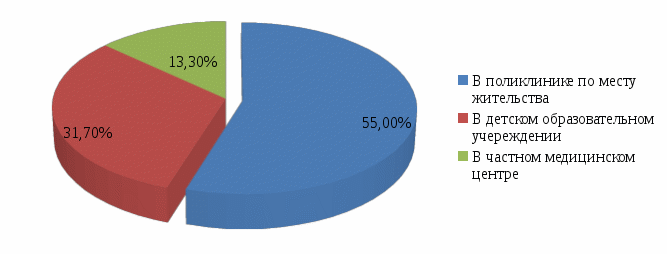
Рисунок 2-Ответ на вопрос «Где вы прививаете своего ребенка?»
Также выяснилось, что 25 опрашиваемых родителей (42%) получают сведения о прививках от врачей, 17 участников опроса (28%) – из средств массовой информации, 7 родителей (12%) – из распространяемых информационных материалов, 11 участников (18%) – от знакомых и родственников (рисунок 3).
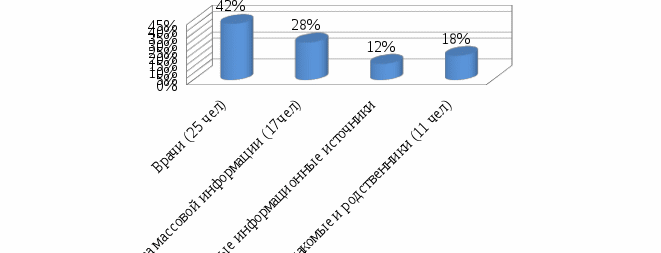
Рисунок 3-Источник получения сведений о прививках
Анализ постпрививочных реакций (проявлений обычного вакцинального процесса и осложнений) по материалам детской поликлиники
Исследовательская работа выполнена на базе МБУЗ «Детская городская поликлиника», где проанализированы данные прививочной работы, проводимой на участке у детей по материалам документации [6].
Постпрививочные реакции, местные и общие наблюдались лишь в первые 2-3 дня после вакцинации у 16 детей (рисунок 4).
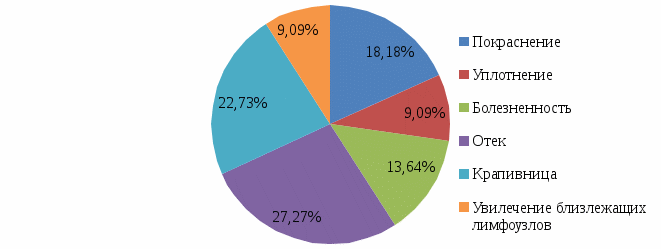
Рисунок 4-Общие поствакцинальные реакции
Тяжелых вакциноассоциированных осложнений не наблюдалось ни в одном случае. Наибольшее число постпрививочных реакций отмечали на введение вакцины АКДС, что можно считать вполне естественным. Обычно реакции возникали через несколько часов после введения вакцины и выражались быстрым подъемом температуры тела до 38°C и выше, ухудшением аппетита [15].
У некоторых детей возникали общие и местные побочные реакции. Эти побочные реакции были в пределах компенсации и не сопровождались значительным нарушением состояния здоровья. Они не требовали специального лечения и проходили после однократной или двукратной дачи сиропа бруфена или детского тайленола, супрастина и других симптоматических средств.
Побочные действия вакцин, как правило, проявляются в пределах 4-х недель после иммунизации. Лишь после БЦЖ-прививки остеомиелиты могут проявляться даже через 14 месяцев после вакцинации. Реакции на инактивированные вакцины обычно развиваются рано (в течение нескольких часов) и их проявления являются более кратковременными.
При введении живых вакцин реакции (кроме аллергических немедленного типа) не могут проявляться раньше 4-го дня и более чем через 12-14 дней после введения коревой и 30 дней после введения полиомиелитной и паротитной вакцины. Это связано с тем, что общие реакции после прививок живыми вакцинами развиваются после "инкубационного периода", необходимого для размножения микроорганизма [16].
Тяжелых вакциноассоциированных осложнений у контингента привитых детей в детской поликлинике №3 не наблюдалось ни в одном случае. В тех случаях, когда вакцинальные реакции проявляются в виде выраженного патологического процесса, их называют поствакцинальными осложнениями. Помимо "истинных" поствакцинальных осложнений, в постпрививочном периоде могут наблюдаться патологические процессы, возникающие в результате провоцирующего действия прививок. Речь идет об обострении хронических болезней и оживлении латентной инфекции у привитых. При этом прививки являются скорее не причиной, а условием, благоприятствующим развитию указанных процессов [19].
Анализ прививочной документации в детской поликлинике №3 г. Краснодар. Изучив и обработав карты развития детей, мной были получены такие данные: из 58 детей медицинский временный отвод от прививок был у одного ребенка. Постпрививочные реакции, местные и общие наблюдались лишь в первые 2-3 дня после вакцинации у 16 детей.
В процессе анализирования прививочного анамнеза 58 детей, по данным, полностью невакцинированные дети составили 13,7 % (8 человек). Частично вакцинированные дети составили 48,6 % (28 человек), при этом 3,3 % (8 детей) были привиты только вакциной БЦЖ [15].
Интересным фактом явилось то, что большинство родителей объясняло нежелание прививать своего ребенка, наличием у него хронического заболевания.
Разработка рекомендаций для родителей по профилактике дифтерии и проведение санитарно-просветительской работы медицинской сестры.
Основной принцип санитарно-просветительной работы – пропаганда здорового образа жизни. Профилактические прививки – это один из важных моментов охраны здоровья. Считаю, что информация должна быть донесена до каждого человека в соответствии с его состоянием, поэтому беседа является наиболее предпочтительным видом санпросвет работы [17].
Были проведены беседы с родителями детей о пользе и необходимости профилактических прививок, их своевременно й постановки, о течении поствакцинального периода. Также, учитывая результат анкетирования, и принимая во внимание степень осведомленности родителей о дифтерийной инфекции, мной разработаны памятки для родителей по профилактике инфекционных заболеваний, которые представлены в приложении в виде картинок (приложение А).


