Файл: Учебнометодический комплекс кгп на пхвсмк уквмк умк экз Дата Система менеджмента качества кгп на пхвсмк уквмк умк стр из утверждаю.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 02.05.2024
Просмотров: 174
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
В практической работе учитывают степень дифференцировки клеток различных видов данной патологии и разделяют их на:
-
малодифференцированный (характеризуется бурным течением и быстрым метастазированием в лимфатические узлы и другие органы); -
умеренно дифференцированный; -
высокодифференцированный (имеет склонность к медленно прогрессирующему течению).
Для систематизации распространенности опухолевого процесса применяется международная классификация по TNM, где T характеризует состояние первичной опухоли, N – поражение лимфатических узлов, M – наличие метастазов.
Выраженность клинических признаков опухоли зависит от:
-
клинико-анатомической формы; -
расположения патологического очага; -
структуры опухоли; -
степени ее дифференцировки; -
характера метастазирования; -
сопутствующих воспалительных изменений в легочной ткани.
В большинстве случаев рак легкого проявляется возникновением патологических симптомов:
-
кашель (вначале сухой надсадный, на более поздних стадиях – продуктивный с отделением мокроты; изменение его характера у курильщиков должно вызвать онкологическую настороженность); -
кровохарканье (может иметь различную степень выраженности – от прожилок крови в мокроте до полного ее окрашивания типа «малинового желе»); -
одышка (зависит от размера опухоли и пораженных бронхов); -
боль в грудной клетке (появляется при прорастании висцеральной плевры или при наличии плеврального выпота).
Кроме того, таких пациентов нередко беспокоят симптомы, связанные с метастазированием
(боль в костях, осиплость голоса, отечность лица) и
интоксикацией (лихорадка, слабость, снижение массы тела, плохой аппетит).
У части пациентов рак легких сопровождается развитием паранеопластических синдромов:
-
гиперпродукция гормонов (АКТГ, антидиуретического, эстрогенов); -
тромбофлебит; -
различные нейро- и миопатии; -
с поражением суставов; -
своеобразные дерматозы; -
нарушения жирового обмена.
При периферическом раке, поражающем верхушку легкого, возможно появление глазных симптомов (опущение века, сужение зрачка и энофтальм) и признаков поражения плечевого сплетения (боль в плече в сочетании с атрофией мышц предплечья).
В диагностике рака легкого важную роль играют дополнительные методы исследования. Заподозрить болезнь можно на основании жалоб, истории болезни, объективных данных, полученных врачом при обследовании. Но такие данные имеются не всегда, и они не дают возможности точно поставить диагноз. Часть пациентов вообще не предъявляет специфических жалоб в течении длительного времени.
Для подтверждения диагноза «рак легких» используются следующие диагностические процедуры:
-
Лабораторные исследования (анализы крови, мокроты, промывных вод бронхов). -
Рентгенография органов грудной клетки (позволяет выявить патологический очаг либо косвенные признаки, указывающие на наличие опухоли). -
Компьютерная томография (дает возможность выявить даже небольшие опухоли, детально изучить подозрительный участок легочной ткани, оценить состояние бронхиального дерева, характер опухоли и ее распространение на окружающие ткани). -
Бронхоскопия (является обязательным исследованием при подозрении на рак легкого, позволяет выявить как прямые, так и косвенные его признаки). -
Трансторакальная пункция (проводится под ультразвуковым или рентгенологическим контролем; дает морфологическое подтверждение диагноза). -
Эндоскопическое ультразвуковое исследование (используется для диагностики периферического рака легкого). -
Медиастиноскопия (применяется при поражении лимфатических узлов средостения). -
Диагностическая торакотомия (проводится в том случае, если другие методы исследования не позволяют поставить диагноз).
Правильный выбор лечебного воздействия при раке легкого – это сложная задача для врача.
При этом учитывается:
-
стадия заболевания в соответствии с системой TNM; -
гистологическая структура опухоли; -
тяжесть состояния больного; -
наличие сопутствующих заболеваний; -
функциональные показатели жизненно важных органов и систем.
Для лечения таких больных используются:
-
хирургические методы (радикальные и паллиативные вмешательства); -
химиотерапия; -
лучевая терапия.
Наиболее эффективным методом лечения, дающим перспективы излечения, считается хирургическое вмешательство – резекция легкого или его полное удаление. Однако провести его не всегда возможно ввиду различных противопоказаний. Остановимся на основных из них:
-
метастазы в отдаленных лимфатических узлах или в других органах; -
прорастание первичной опухоли в рядом расположенные органы (аорту, пищевод, трахею); -
специфический плеврит или перикардит; -
вовлечение в патологический процесс легочного ствола, подключичной или общей сонной артерии; -
опухолевая инфильтрация клетчатки средостения; -
тяжелая сердечная, печеночная или почечная недостаточность; -
выраженные органические изменения в сердце; -
снижение функции внешнего дыхания ниже 40 % от должных показателей; -
кахексия. -
Химиотерапия назначается таким больным в случае невозможности выполнить операцию, а также может использоваться в дополнение к ней (пред- и послеоперационное лечение).
Лучевая терапия может применяться как самостоятельный метод лечения при немелкоклеточном раке легких. В большинстве случаев она используется в составе комбинированной терапии, также ее проводят в виде паллиативного лечения при болях в груди, кровохарканье, кашле на последних стадиях болезни.
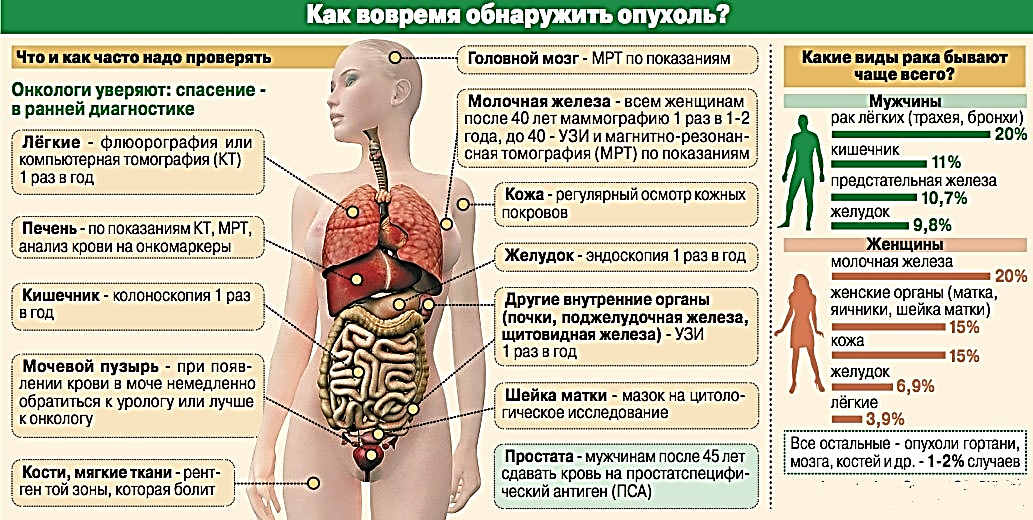
Профилактические мероприятия помогают снизить заболеваемость раком легкого, устраняя или уменьшая воздействие на организм веществ и факторов, признанных канцерогенными. Они направлены на борьбу с пропагандой курения, с загрязнением воздуха и производственными вредностями.
Вторичная профилактика рака легкого предусматривает проведение всеобщей диспансеризации с целью выявления и предопухолевых заболеваний, и факторов риска.
Последние имеются у категорий больных, страдающих от:
-
Также высокий риск развития рака легкого имеют лица старше 50 лет с большим стажем курения и пациенты, излеченные от злокачественного заболевания.
-
Диспансерное наблюдение с периодическим обследованием этого контингента больных позволяет выявить патологический процесс на ранней стадии и провести адекватное лечение, дающее хорошие результаты.
-
Основным методом раннего активного выявления рака легкого является профилактическая флюорография.
Рак легких – грозная патология, которая имеет высокий процент летальности. Прогноз при этом заболевании неблагоприятный. Он зависит от патологического варианта опухоли и стадии заболевания в момент его выявления.
В некоторых случаях при условии ранней диагностики и правильного лечения длительная ремиссия с перспективой выздоровления возможна. Но в большинстве случаев рак легких приводит к летальному исходу. Средняя продолжительность жизни без лечения составляет около года.
О раке легких в программе «О самом главном»:
Рак легких: симптомы на ранних сроках и методы лечения
1. Рак легкого
2. Причины рака легких
3. Симптомы и признаки рака легких
4. Диагностика рака легких
5. Виды рака легких
5.1. Аденокарцинома легких
5.2. Крупноклеточный и мелкоклеточный рак легкого (карцинома)
Лечение рака легких
Рак легких – злокачественное новообразование легких.
В Польше рак легкого является наиболее распространенной причиной смерти от рака среди мужчин. Соответствует одной трети случаев смертей от рака у мужчин и около одной десятой у женщин.
Это связано с довольно широким распространением табакокурения, а также поздней диагностикой рака легких.
К сожалению, примерно 90% всех новообразований легких являются злокачественными.
Основной причиной рака легких считается длительное курение сигарет.
Симптомы рака легких очень разные, но обычно в их основе лежит нарушение функционирования дыхательной системы.
Дыхание затрудняется, появляется одышка, повторяющийся кашель и кровохарканье.
При тяжелых формах рака обычно происходит крайнее истощение организма.
Считается, что примерно 80-90% случаев заболевания раком легких вызвано табакокурением.
-
Канцерогенным является как активное курение, так и пассивное вдыхание веществ, содержащихся в сигаретном дыме.
-
Особому риску подвергаются лица, которые живут с курильщиками и поэтому регулярно вдыхают дым. Вероятно, в основном за счет этого рак легких определенно чаще встречается у мужчин, чем у женщин. Это болезнь зрелого возраста, связанная с многолетним воздействием при благоприятных условиях. Средний возраст заболевания составляет около 60 лет.
-
Курение сигарет многократно увеличивает риск развития рака легких. Выкуривание до десяти штук в день приводит к пятикратному увеличению вероятности заболевания раком легких, а в случае курения тридцати пяти сигарет в день болезнь может наступить в сорок раз чаще.
-
Кроме того, проживание с курящим партнером увеличивает риск возникновения этого новообразования у женщин примерно на 30%. Курение сигары или трубки приводит к двух- четырехкратному увеличению риска заболевания.
-
Чтобы предотвратить возникновение рака легкого, следует бросить курить. После пятнадцати лет некурения риск развития рака легких у бывших табакокурильщиков уравнивается с уровнем заболеваемости людей, которые никогда не курили.
Другие факторы, вызывающие опухолевое заболевание легких – это профессиональные факторы:
-
подверженность воздействию вредных веществ и химических соединений при производстве кокса, -
газификации угля, -
переработке веществ, содержащих свинец, бериллий, хром, никель, асбест, бензидин, эфир, каменноугольные смолы и ароматические углеводороды, -
факторы окружающей среды (выхлопные газы, смог, загрязнение воздуха) и другие токсичные вещества, вдыхаемые в легкие.

