Файл: Обычные Bacillus subtilis 0,70,8x23 Escherichia coli 0,31х16 Staphylococcus aureus 0,51,0 Thiobacillus thioparus 0,5х13 Rickettsia prowazeki 0,30,6x0,82 Мелкие.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 30.04.2024
Просмотров: 173
Скачиваний: 8
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
- быть абсолютно безопасными для организма;
- обладать низкой реактогенностью;
- не вызывать побочных реакций;
- стабильно сохранять свои иммуногенные свойства при правильном хранении.
Иммунотерапия - специфические методы лечения, профилактики инфекционных заболеваний с помощью иммунных сывороток (серотерапия) или вакцин (вакцинотерапия). Иммунные сыворотки, содержащие специфические антитела, получают путем многократной иммунизации (гипериммунизация) лошадей или других животных, у которых можно взять большое количество крови.
По механизму действия и в зависимости от свойств антител лечебные сыворотки подразделяют на две группы: антитоксические и антибактериальные. Первые обезвреживают белковые токсины бактерий, вторые - воздействуют на сами микроорганизмы.
Серотерапия - метод лечения инфекционных заболеваний, основанный на введении больному иммунных сывороток или иммуноглобулинов, содержащих специфические антитела к возбудителям болезней или токсинам. Серотерапия наиболее эффективна при тех заболеваниях, патогенез которых определяется экзотоксином, продуцируемым возбудителем (дифтерия, столбняк, ботулизм, газовая анаэробная инфекция). Они нейтрализуют, циркулирующие в организме, токсины бактерий. Чем раньше от момента заражения вводят сыворотку, тем эффективнее ее действие. В некоторых случаях антитоксические сыворотки используют для профилактических целей. Например, при непосредственной опасности заражения столбняком, анаэробной раневой инфекцией, в случае ранений или попадания в рану пыли, почвы, ранений в быту.
К настоящему времени Вы заработали баллов: 0 из 0 возможных.
Кишечная палочка. Микробиологическая диагностика заболеваний, вызываемых кишечной палочкой
Кишечная палочка входит в семейство Enterobacteriaceae, род Escherichia. Основной вид – E.coli. Выделил Эшерих в 1885 году. Как правило, находится в толстом кишечнике.
Морфологические и тинкториальные свойства. Палочки с закругленными концами, 2-3 мкм в длину, спор не образуют, подвижны (перетрихи).
Культуральные свойства. Не прихотливы к питательным средам. Хорошо растут на обычных МПБ, МПА. В бульоне – помутнение с образованием осадка. На плотных средах образуют колонии S-формы. На дифференциально-диагностической среде Эндо – красные колонии с метал. блеском, т.к. расщепляют лактозу; на Левина – колонии синего цвета. РН – 7,2-7,5; температурный оптимум - 37°С.
Биохимические свойства. Расщепляют глюкозу, лактозу, манит, мальтозу до кислоты и газа, сахарозу, как правило, не расщепляют. H2S ± , индол +.
Антигенная структура. E.coli имеют О - антиген – соматический, термостабильный. Существует 171 вариант такого антигена. К -антиген – капсульный, поверхностный. Он состоит из фракций: L, B – термолабильные; А, М – термостабильные. Насчитывают 97 вариантов К –антигена. Н- антиген – жгутиковый. Различают 57 вариантов.
Антигенная формула варианта кишечной палочки записывается следующим образом: указывается О-антиген и его номер. Далее через двоеточие К-антиген, его номер и опять через двоеточие Н-антиген, его номер.
Пример О111:К24:Н2
Факторы патогенности E.coli
1. Факторы адгезии и колонизации
2. Факторы инвазии
3. Эндотоксины
4. Экзотоксины
Как уже было сказано, кишечная палочка обитает в толстом кишечнике. Она приносит пользу организму человека. Является антагонистом по отношению к патогенным микробам, продуцирует витамины ряда групп, способствует пищеварению, выделяя ферменты, расщепляющие клетчатку.
Если E.coli попадает в тонкий кишечник может возникнуть энтерит. Если выходит в брюшную полость – перитонит. Кишечные палочки могут вызывать циститы, пиелонефриты, отиты, коли-сепсис и др. гнойно-воспалительные заболевания.
E.coli имеет и ряд патогенных представителей: О11, О55, О26, О125, О126 и др.
4 основные группы диареегенных E.coli
Энтеротоксигенные E.coli. Энтеротоксины вызывают нарушение водно-солевого обмена. Заболевание протекает по типу холероподобной диареи. Тип вспышек – водный, реже пищевой. Чаще болеют дети от 1 до 3-х лет.
Энтероинвазивные E.coli внедряются в эпителиальные клетки слизистой оболочки кишечника, размножаются здесь, что приводит к гибели клеток. Заболевание протекает по типу дизентерии. Болеют дети 1,-2 –х лет, подростки и взрослые. Тип вспышек – пищевой, водный.
Энтеропатогенные E.coli. Процесс в области тонкой кишки. Для заболевания характерны водянистая диарея и выраженное обезвоживание. Болеют чаще дети первого года жизни. Способ заражения – контактно-бытовой, реже – пищевой.
Энтерогеморрагические E.coli способны синтезировать шигаподобные токсины. Эти токсины разрушают клетки эндотелия мелких кровеносных сосудов. Начало заболевания острое: кишечные спазмы, затем понос, водянистый стул, кал с примесью крови. Болеют дети и взрослые. Тип вспышек – пищевой.
Источник инфекции – больной человек, бактерионоситель. Механизм передачи – фекально-оральный.
Иммунитет - типоспецифический. Если заболевание вызвано серотипом О111, иммунитет только к этому серотипу.
Микробиологическая диагностика (обязательно нужно изучить материал, изложенный в учебном пособии с грифом МОН ДНР «Специальная микробиология. Микробиологическая диагностика бактериальных инфекций» Донецк, 2019. Автор Жадинский Н.В. стр. 7).
Лечение:
1. Антибиотики
2. Дезинтоксикационная терапия. Солевые растворы: 3,5 г натрий хлор, 2,5г - NHCO3, 1,5 г калий хлор, 20,0 глюкозы на 1 литр воды.
3. Биопрепараты – коли-аутовакцина, коли-бактериофаг.
Профилактика. Выявление больных, госпитализация, систематическое обследование работников детских учреждений, пищеблоков на возможное носительство патогенных вариантов кишечных палочек, повышение санитарно-гигиенической культуры населения.
Возбудители брюшного тифа, паратифа А и В
Входят в семейство ентеро , род сальм, виды: S. typhi - возбудитель брюшного тифа, Salmonella paratyphi A - возбудитель паратифа А, Salmonella paratyphi B - возбудитель паратифа В.
Морфологические и тинкториальные свойства возбудителей. Мелкие, с закругленными концами палочки. Спор и капсул не образуют, подвижные (перетрихи), грамотрицательные.
Культуральные свойства. Факультативные анаэробы. Оптимум температуры - 37°С, РН – 6,8-7,2. Растут на обычных питательных средах. Рост в бульоне сопровождается помутнением. На МПА колонии S-формы диаметром 1-3 мм. На дифференциально-диагностических средах Эндо, Плоскирева, Левина растут бесцветными колониями; на висмут-сульфит агаре- колонии черные с металлическим блеском.
Биохимические свойства
| Возбудитель | Глюкоза | Лактоза | Манит | Мальтоза | Сахароза | Индол | H2S |
| Salmonella typhi | К | - | К | К | - | - | + |
| Salmonella paratyphi A | КГ | - | КГ | КГ | - | - | - |
| Salmonella paratyphi B | КГ | - | КГ | КГ | - | - | + |
Факторы патогенности. Основным фактором патогенности, кроме Vi-антигена, является эндотоксин, отличающийся высокой токсичностью. Этот токсин устойчив к температуре.
Резистентность. Устойчивы к низкой температуре. При кипячении погибают через 1-2 минуты. Погибают при содержании хлора в воде (1 мл хлора на 1 литр воды). До 2-3 месяцев сохраняются в испражнениях. Долго сохраняются воде, в пищевых продуктах.
Антигенная структура. Сальмонеллы имеют О-антиген (соматический), Н-антиген (жгутиковый), Vi-антиген (антиген вирулентности), но он выявляется только у возбудителей брюшного тифа.
По О-антигенам все сальмонеллы разделены на большое количество серогрупп, а по Н-антигенам- на серотипы (смотри схему Кауфмана-Уайта).
Эпидемиология. Источником инфекции при брюшном тифе является только больной человек и бактерионоситель (антропонозное заболевание). Заразным материалом является: испражнения, моча, желчь. Механизм передачи – фекально-оральный.
Пути передачи: 1. Алиментарный (через воду, пищевые продукты)
2. Контактный
3. Контактно-бытовой
Входные ворота – желудочно-кишечный тракт. Часто в качестве фактора передачи выступает вода.
Фазы патогенеза брюшного тифа.
1. Пищеварительная фаза. Микроорганизмы вместе с водой или пищевым комком попадают в ЖКТ и затем внедряются в лимфатические образования тонкого кишечника. С этого момента начинается
2. Инвазионная фаза. Микроорганизмы накапливаются в лимфатических образованиях кишечника, выделяют токсины и сенсибилизируют ткань кишечника (становится более чувствительной к продуктам распада этих микробов). Размножившись, микробы выходят в кровь. С этого момента начинается следующая фаза.
3. Бактериемическая фаза. Микроорганизмы в крови не размножаются. Появляются первые признаки заболевания. Многие микробы в крови разрушаются, что приводит к высвобождению большого количества эндотоксинов. Это соответствует четвёртой фазе-
4. Фазе интоксикации
5. Фаза паренхиматозной диффузии. Кровью микроорганизмы разносятся в паренхиматозные органы, во все ткани организма. Количество микробов в крови с каждым последующим днём уменьшается, но хорошо сохраняются сальмонеллы в желчном пузыре. Из желчного пузыря они снова проникают в тонкий кишечник. Повторная встреча сенсибилизированной ткани кишечника с продуктами распада сальмонелл приводит к появлению местной аллергической реакции, вплоть до образования язв. И с этого момента микроорганизмы начинают выделяться во внешнюю среду с испражнениями, мочой. Это соответствует
6. Аллерговыделительной фазе, которая наступает в третьей неделе заболевания.
7. Исход заболевания. Выздоровление полное. Носительство (острое, хроническое, пожизненное). Летальный исход.
Первые 2 фазы патогенеза соответствуют инкубационному периоду.
Клиника. Инкубационный период в среднем 2 недели. Повышается температура до 39-41 градуса, ухудшается общее состояние, потеря аппетита, недомогание, слабость, затемняется сознание (тиф- туман), бред (обусловлено интоксикацией). Такое состояние может продолжаться в течение 4–х недель. Температурная кривая в виде трапеции. На второй неделе появляется розеолезная сыпь на животе, груди. В элементах сыпи имеются микроорганизмы. Заболевание оставляет прочный продолжительный иммунитет.
Микробиологическая диагностика (обязательно нужно изучить материал, изложенный в учебном пособии с грифом МОН ДНР «Специальная микробиология. Микробиологическая диагностика бактериальных инфекций» Донецк, 2019. Автор Жадинский Н.В. стр.13).
Лечение.
1. Антибиотики
2. Симптоматическая терапия
3. Диета
Специфическая профилактика. Вместо семи различных брюшнотифозных вакцин, применявшихся ранее с 1978 года в России выпускается только одна – химическая сорбированная брюшнотифозная моновакцина. Прививки проводят только в случае эпидемических показаний.
Возбудители: - Shigella dysenteriae, Shigella flexneri, Shigella boydii, Shigella sonnei входят в семейство Enterobacteriaceae, род Shigella.
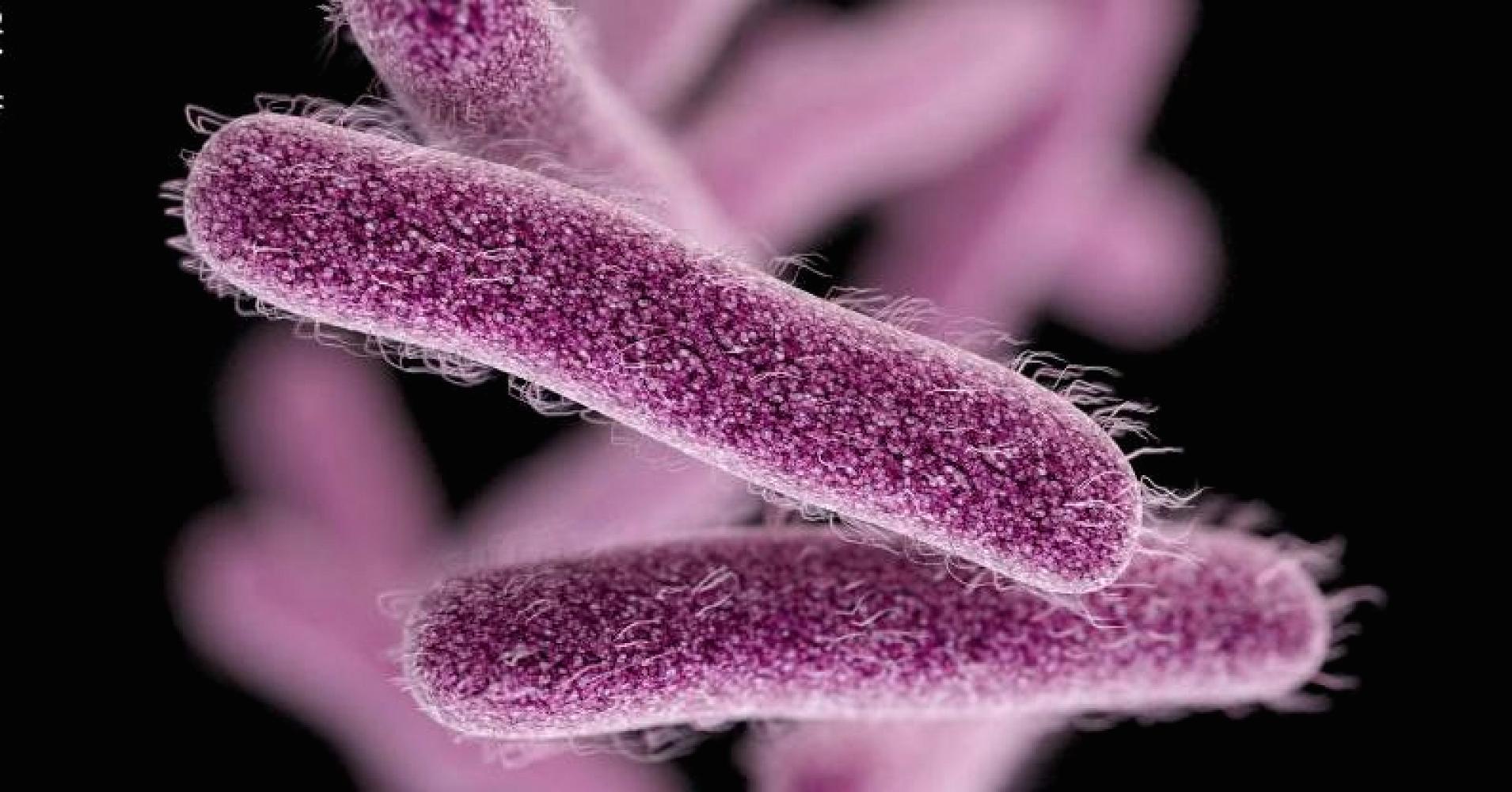
Shigella dysenteriae
Основным материалом для микробиологической диагностики являются испражнения больных, реконвалесцентов, носителей. Реже используют рвотные массы и промывные воды желудка. Для выявления специфических антител исследуют кровь.
При заборе материала надо строго соблюдать следующие требования:
1.Забор проб для микробиологического исследования следует выполнять до употребления антимикробных препаратов
2.Отбирать пробы кала следует непосредственно из прямой кишки с помощью тампона или стеклянной оплавленной трубки
3.Посев на питательные среды следует делать сразу же после забора материала
4. Если посев невозможно сделать срочно, то фекалии следует поместить в консервирующий раствор (глицериновая смесь) и как можно быстрее передать в лабораторию.


