Файл: Большая часть информации была взята с мудла, часть инфы со студенческих сайтов типо студфайл, студопения и сайтов с презентациями..doc
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 05.05.2024
Просмотров: 256
Скачиваний: 0
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
Особенности методики и оценки нервов у детей.
Обследование пациента с головной болью
Обследование пациента с головной болью
Синдромы поражения см (по поперечнику):
ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГИПОТАЛАМО-ГИПОФИЗАРНОЙ ДИСФУНКЦИИ.
ПСИХИЧЕСКИЕ РАССТРОЙСТВА ПРИ ОТДАЛЕННЫХ ПОСЛЕДСТВИЯХ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
Клинические проявления субарахноидаьлного кровоизлияния у детей старше 2лет
-
Острое начало заболевания среди «полного здоровья» -
Интенсивная головная боль -
Тошнота, рвота -
Менингеальный синдром -
Угнетение сознания -
Судороги -
Очаговая симптоматика -
Неадекватное поведение
Внутримозговое кровоизлияние
Подобно пациентам с ишемическим инсультом больные с внутримозговым кровоизлиянием имеют острое начало и очаговую неврологическую симптоматику.
При этом более часты общемозговые симптомы (нарушения сознания, головная боль, головокружения).
Паренхиматозное кровоизлияние
Кровоизлияние в скорлупу:
-
клинически часто невозможно отличить от окклюзии СМА: для обоих состояний характерны: -
контралатеральная гемиплегия и гемианестезия, контралатеральная гомонимная гемианопсия, -
афазия (при поражении доминантного полушария) или пространственная гемиагнозия и анозогнозия (при поражении недоминантного полушария). При кровоизлиянии обычно более грубо нарушено сознание. При обширных геморрагиях возможны кома и вклинение.
Кровоизлияние в таламус вызывает контрлатеральные гемипарез и гемианестезию (чувствительные расстройства более выражены, чем двигательные), глазодвигательные расстройства (ограничение взора вверх, косоглазие, при котором один глаз смотрит вверх и наружу, а другой – вниз и внутрь; возможно содружественное отклонение глаз в сторону от очага поражения).
Кровоизлияние в мост характеризуется ранним развитием комы, резким сужением зрачков, двусторонней децеребрационной ригидностью.
Для кровоизлияния в мозжечок характерны внезапное головокружение и рвота в сочетании с атаксией, признаки сдавления ипсилатеральной части моста (контрлатеральный парез взора, ипсилатеральная слабость мимических мышц, ипсилатеральное ослабление роговичного рефлекса
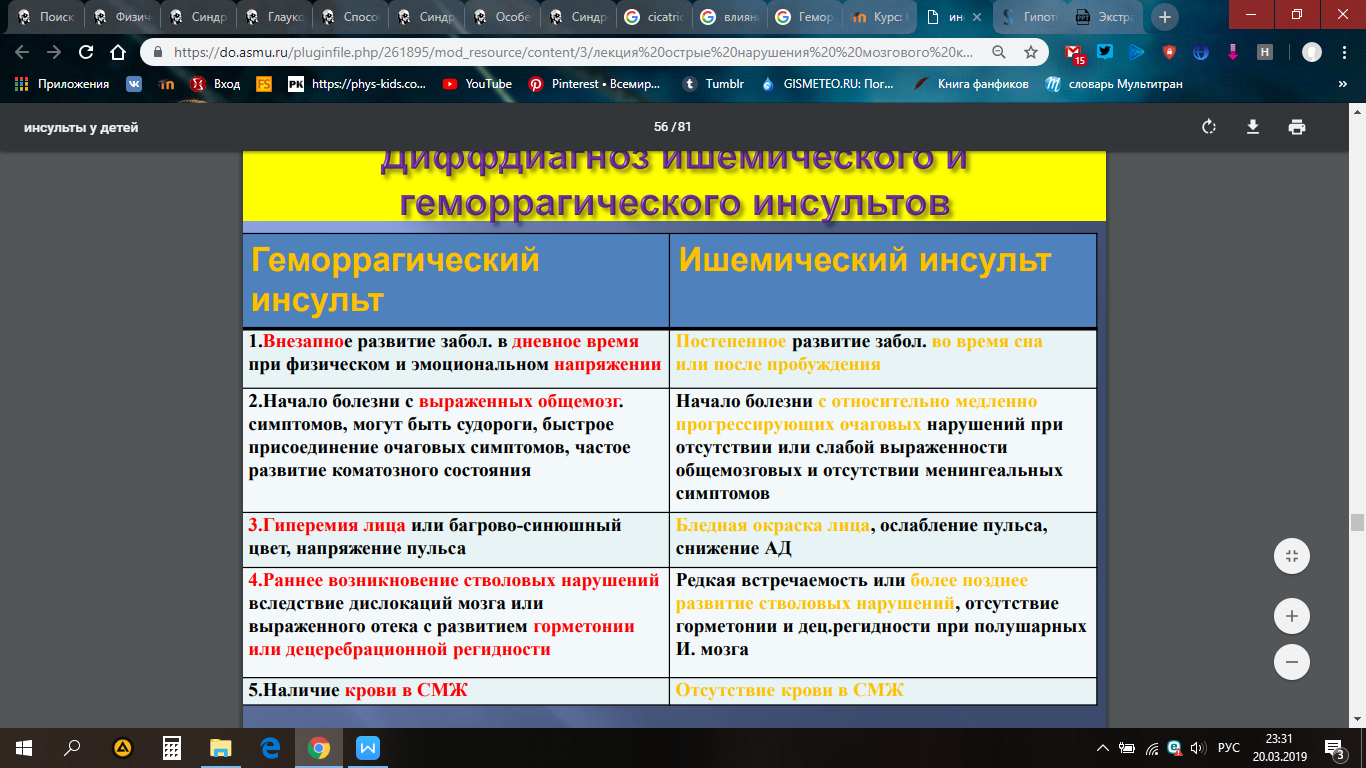
Клинические особенности инфарктов мозга у детей
- преимущественно полушарные очаги в зоне смежной васкуляризации и бассейнах «конечного луга»
- небольшая величина зон ишемии
- множественные очаги
- преобладание очагового дефицита над общемозговыми нарушениями
- обратимый неврологический дефицит («малый инсульт») в большинстве случаев
- высокая компенсация функций
- у 35/40% процентов детей до сосудистых мозговых катастроф наблюдается субфебрилитет «неясной» этиологии
- экстрацеребральный (нередко системные соматические) причины инсультов у детей преобладают на подобными причиными у взрослых
План диагностики церебрального инсульта у детей
Первый этап - выполняется в пределах первых 48 часов от начала заболевания
-
Нейровизуализация
- КТ - подтверждение факта налиция инсульта
- МРТ головного мозга
- Нейросонография
-
Ликвородиагностика - люмбальная пункция -
Исследование крови
- ОАК
- Коагулограмма
- БАК ( глюкоза, мочевина и креатинин)
- Антинуклеарные антитела
-
Исследование мочи
- Анализ мочи - обязательный скрининг на заболевания мочевыделительной системы, выявление лейкоцитурии, гематурии, протеинурии, глюкозурии, выполняется немедленно.
- Скрининг лекарств (наркотиков) в моче
-
Инструментальные методы
- Рентгенография грудной клетки
- Мониторинг электрокардиограммы - при подозрении на нарушение сердечного ритма.
- Визуализация структур глазного дна – застойные диски зрительных нервов.
Второй этап - выполняется в течении первой недели заболевания
-
Нейровизуализация и электрофизиологическое исследование
- Транскраниальная и/или каротидная доплерография (дуплексное сканирование
- Магнитно-резонансная ангиография
- Электроэнцефалография
-
Электрофизиологическое исследование сердца
- Эхокардиография (трансторакальная)
- Холтеровское мониторирование - выявление нарушений сердечного ритма.
-
Оценка гиперкоагуляции (консультация гематолога). Выполняется при наличии подтвержденных на коагулограмме нарушений гемостаза в виде гиперкоагуляции. Антитромбин III.
- Протеин C (активность и антиген).
- Протеин S.
-
Иммуногенетическое исследование
- Мутация фактора V (Лейдена)
- Мутация гена протромбина
- Мутация гена метилентетрагидрофолатредуктазы
- Антифосфолипидные антитела и антикардиолипиновые антитела (АФС)
- Волчаночный антикоагулянт
- Ревматоидный фактор.
- Профиль системы комплемента.
-
Скрининг на инфекционное поражение
- Реакция Вассермана
- Посев крови на стерильность
-
Исследование крови
- Аминокислоты сыворотки крови – диагностика аминоацидопатий
- Лактат/пируват при синдроме MELAS.
- Аммиак – нарушений функции почек, печени.
- Липидный профиль (ХС, ТГ, ЛПОНП, ЛПВП) - диагностика наследственных гиперхолестеринемий.
-
Ликвородиагностика - Цереброспинальная жидкость -
Скрининг на органические аминоацидурии - Органические кислоты в моче (гомоцистеин)
Третий этап - выполняется на восстановительном этапе заболевания
-
Скрининг на инфекционное поражение
- Вирус иммунодефицита человека
- Титр антител к бореллиям (Лайм – антитела)
- Титр к микоплазме
- Титр к мононуклеозу (болезни кошачей царапины)
-
Исследование сердца
1) Кардиальная магнитно-резонансная томография
2) Трансэзофагеальная
-
Диагностика синдрома MELAS
- Мышечная биопсия (синдром рваных красных волокон)
- ДНК-диагностика синдрома MELAS
-
НейровизуализациЯ
- Трансфеморальная церебральная ангиография
-
Диагностика протромботической направленности гемостаза
- Гомоцистеин сыворотки крови после нагрузки метионином - диагностика гипергомоцистеинемии
Общие принципы лечения геморрагического инсульта
Основы базисной терапии при геморрагических ОНМК имеют некоторые особенности.
1. Регуляция функции сердечно-сосудистой системы:
- при гипертонических кровоизлияниях оптимизация АД имеет патогенетическое значение,
- в ряде случаев больные нуждаются в проведении длительной управляемой артериальной гипотензии.
Средством выбора для данного метода лечения является нитропруссид натрия, который вводится через инфузомат при непрерывном мониторинге АД.
2. Мероприятия, направленные на уменьшение отека головного мозга:
лазикс в/в в 1-3 мг/кг/с, при недостат.;
гипотермию головы (локальную);
оксибутират натрия, нейролептики;
применение мембраностабилизаторов (дексазон по 4-8 мг в/м 4 раза в сутки),
3-5 дня с быстрой отменой - гипервентиляция,
- применение нейропротекторов,
- восстановление и поддержание гомеостаза,
- хирургические методы
- удаление гематомы,
вентрикулярное дренирование,
декомпрессия.
-
Нейропротекция -
Мероприятия по профилактике и лечению соматических осложнений: ДВС-синдром, флеботромбозы и тромбоэмболии легочной артерии (использование гемангиокорректоров - антиагреганты, антикоагулянты, низкомолекулярные декстраны). Решение об антикоагулянтной терапии должно быть принято консилиумом с участием терапевта - гематолога.
Патогенетическое лечение ГИ
1. Применение средств ангиопротекторного действия, способствующих укреплению сосудистой стенки.
2. При субарахноидальном кровоизлиянии и интрацеребральных гематомах с прорывом крови в ликворную систему - профилактика сосудистого спазма (вазоселективные блокаторы кальциевых каналов - нимодипин до 25 мг/сут. в/в капельно или по 0,3-0,6 каждые 4 часа внутрь; вазоактивные препараты).
3. Для улучшения микроциркуляции и профилактики вторичных ишемических поражений ткани мозга используются низкомолекулярные декстраны, антиагреганты в условиях непрерывного мониторинга АД, параметров системы гемостаза
-
Лечение вирусных серозных менингитов.
(из лекции с мудла) желательно дополнить препаратами
-
Одним из важнейших моментов терапии вирусных серозных менингитов является организация правильного режима для больного-абсолютный покой. Лишний осмотр, шум, крик, яркий свет раздражают их. Больных желательно помещать в маленькие палаты и создавать для них охранительный режим. -
Большое значение имеют ранняя госпитализация больных, установление карантина, для лиц имевших контакт с ними, обработка очагов. -
Необходимо провести противоэпидемические мероприятия, установленные для детских кишечных инфекций. -
Лечение симптоматическое. -
Дезинтоксикация. Дегидратация. Противорвотные. Анальгетики. -
При выраженных гипертензионном синдроме и менингеальных явлениях следует провести люмбальную пункцию. -
При менингите, вызванном ВПГ-2 и вирусом опоясывающего лишая, показано назначение ацикловира (5 мг/кг внутривенно капельно 3 раза в день в течение 5 дней). -
Назначение кортикостероидов показано в исключительно редких случаях, когда можно предположить интенсивный экссудативный воспалительный процесс не только в мозговых оболочках, но и в мозге с симптоматикой диффузного энцефалитического процесса. -
Серозные менингиты в подавляющем большинстве случаев имеют благоприятное течение и прогноз.
(из методички с мудла)
Специфическая терапия вирусных серозных менингитов направлена непосредственно на вирион, находящийся в стадии активного размножения и лишённый защитной оболочки.
Принципы терапии серозных менингитов, направленные на предупреждение или ограничение формирования необратимых церебральных расстройств, следующие: охранительный режим, применение этиотропных препаратов, уменьшение внутричерепного давления, улучшение кровоснабжения мозга, нормализация метаболизма мозга.

