ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 17.10.2024
Просмотров: 207
Скачиваний: 0
СОДЕРЖАНИЕ
ИСТОРИЯ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ
Тканевой активатор плазминогена
МЕТОДИКА ПРОВЕДЕНИЯ ТРОМБОЛИЗИСА
Проведение ТЛТ: последовательность действий
Косвенные признаки реперфузии миокарда при тромболизисе
Осложнения тромболитической терапии
КРАТКАЯ ИСТОРИЯ ЧРЕСКОЖНОГО КОРОНАРНОГО ВМЕШАТЕЛЬСТВА
Рекомендации по ЧКВ у пациентов,
Сопутствующая терапия при первичном ЧКВ
Спасительное ЧКВ после тромболизиса
8.4. Отсроченное рутинное ЧКВ после эффективного тромболизиса
8.5. Рутинное ЧКВ после успешного тромболизиса у больных старческого возраста
10.1. Механическая поддержка кровообращения при кардиогенном шоке
11.1. Патогенез феномена микрососудистой обструкции, или no-reflow
11.2. Диагностика феномена микрососудистой обструкции, или no-reflow
11.3. Патогенез феномена геморрагического пропитывания
11.4. Диагностика геморрагического пропитывания миокарда
11.5. Прогностическая значимость феноменов микрососудистого повреждения
Частота развития МСО и ГМП (собственные данные)
11.4. Диагностика геморрагического пропитывания миокарда
Если диагностика феномена no-reflow может быть проведена несколькими вышеперечисленными иссле- дованиями, то феномен ГПМ до последнего времени определяли только по результатам аутопсии. Оценивая микрососудистую перфузию, методы, чувствительные к микроваскулярной обструкции (КАГ и/или эхокардиогра- фии с контрастированием), не позволяют судить о нали- чии феномена ГПМ [10].
С изучением возможностей МРТ при ИМ стала воз- можной прижизненная диагностика ГПМ. До активного
175

Коронарная реперфузия при остром инфаркте миокарда
внедрения реперфузионной терапии «красные», или ге- моррагические, ИМ встречались крайне редко, преиму- щественно преобладал «белый» – ишемический тип [28]. Ситуация изменилась с появлением тромболитической терапии и ЧКВ. На сегодня МРТ сердца с контрастиро- ванием, проведенная в первую неделю после реперфу- зионной терапии, является золотым стандартом опреде- ления ГПМ. В исследовании на животных было показано, что размер «темных зон» на МРТ коррелирует с зонами внутримиокардиальных кровоизлияний на аутопсии. В последующем многочисленные экспериментальные работы подтвердили специфичность T2 и T2* режимов МРТ в выявлении ГПМ [29]. Возможность визуализа- ции геморрагического пропитывания по МРТ связана с патофизиологическими процессами деградации эри- троцитов [30]. Фактором, во многом обусловливающим интенсивность сигнала изображения, является наличие продуктов распада гемоглобина: оксигемоглобин, дезок- сигемоглобин и метгемоглобин [7]. В момент образова- ния ГПМ гематома
представляет из себя жидкую кровь, содержащую 95–98% оксигемоглобина. В дальнейшем в течение 12–48 ч происходит дегидратация эритроцитов, в связи с чем они сморщиваются и меняют свою форму на сферическую. В этот период времени оксигемоглобин превращается в дезоксигемоглобин. В последующем происходит окисление железа гема из Fe2+ в Fe3+, что приводит к образованию метгемоглобина. Дезоксигена- ция приблизительно через две недели приводит к лизису мембраны эритроцитов с высвобождением продуктов расщепления железа ферритина и гемосидерина [31].
176

Глава 11. Феномены микрососудистого повреждения...
В зависимости от формы гемоглобина выделяют сле- дующие стадии гематомы:
-
сверхострая – первые несколько часов после крово- излияния; -
острая – 1–3-и сутки; -
ранняя подострая – 3–7-е сутки; -
поздняя подострая – 7–21-е сутки; -
хроническая – позднее 3 недель.
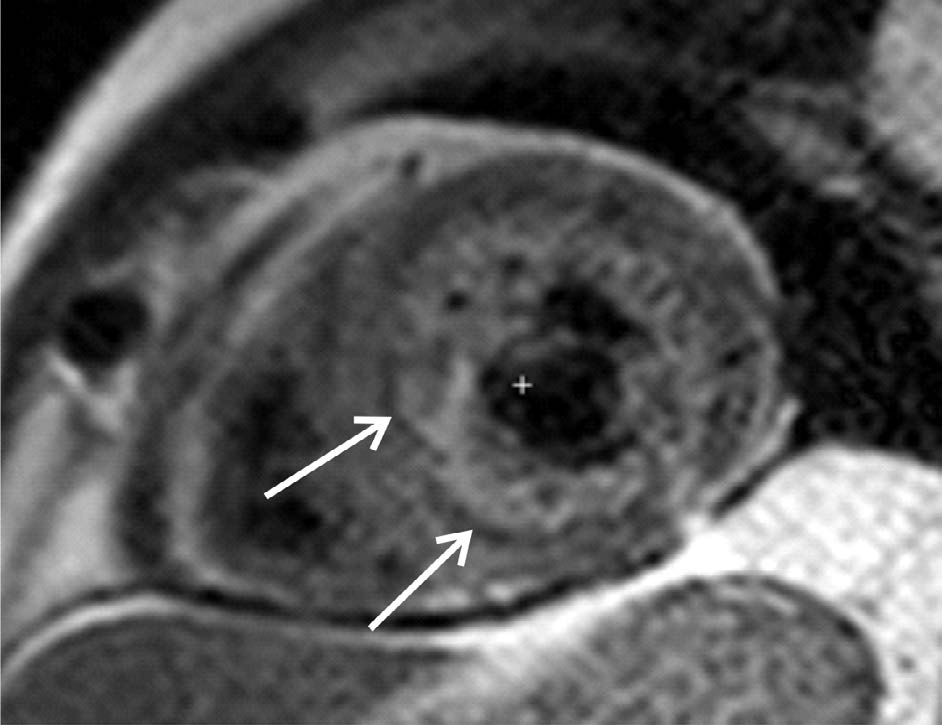
Также, как и феномен МСО, ГПМ миокарда на МРТ определяется в виде зон с резко сниженной интенсивно- стью сигнала изображения только на Т2 и Т2* режимах [7, 21, 29]. В сверхострую стадию гиперинтенсивный сигнал оксигемоглобина накладывается на сигнал той же интенсивности, вызванный отеком миокарда, поэто- му визуализировать ГПМ не удается. За первые сутки с момента развития ИМ происходят изменения парамаг- нитных свойств дезоксигемоглобина и внутриклеточного метгемоглобина, что сопровождается переходом сиг- нала в гипоинтентенсивный (рис. 11.2). С учетом про-
цессов деградации эритроцитов зоны со сниженной ин- тенсивностью при ИМ, характерные для ГПМ, возможно обнаружить с первых суток и до 2 недель после индекс- ного события [21, 26]. Еще в одном исследовании было установлено, что ГПМ начинает появляться с первых 4 ч от развития окклюзии инфаркт-связанной коронарной артерии и достигает своего пика к 72 ч с момента раз- вития ИМ, сохраняясь в течение двух недель. В этой ра- боте частота обнаружения ГПМ достигла 41% случаев у пациентов с ИМпST после проведения первичного ЧКВ с
177

 Коронарная реперфузия при остром инфаркте миокарда
Коронарная реперфузия при остром инфаркте миокардаРис. 11.2. МРТ сердца короткая ось базального, среднего и апикального (a,b,c) отделов ЛЖ
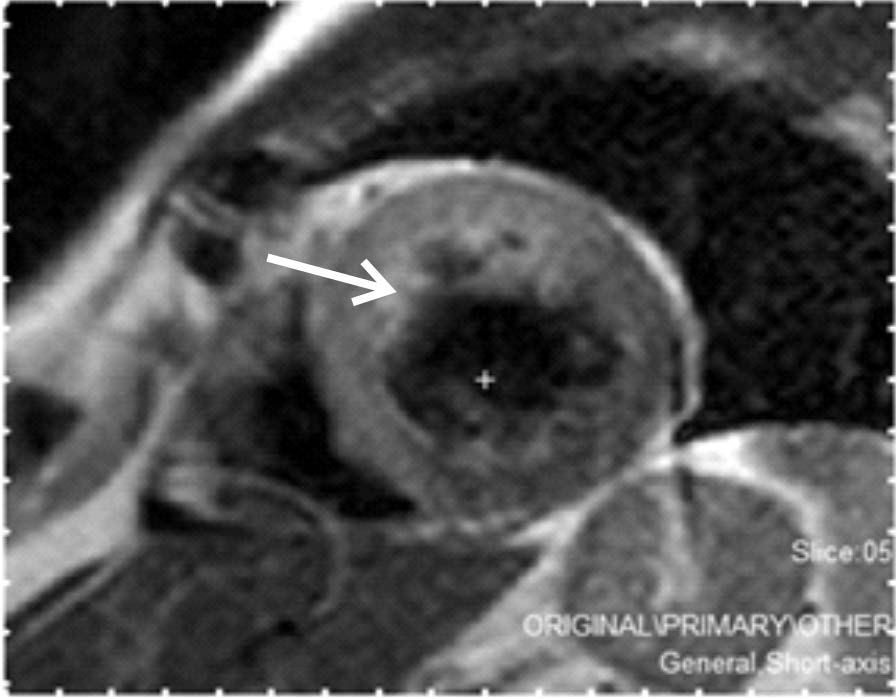
Рис. 11.3. Гиперинтенсивный участок в проекции передне- перегородочной стенки ЛЖ в режиме Т2-WI, соответствующий отеку миокарда при остром повреждении
178

 Глава 11. Феномены микрососудистого повреждения...
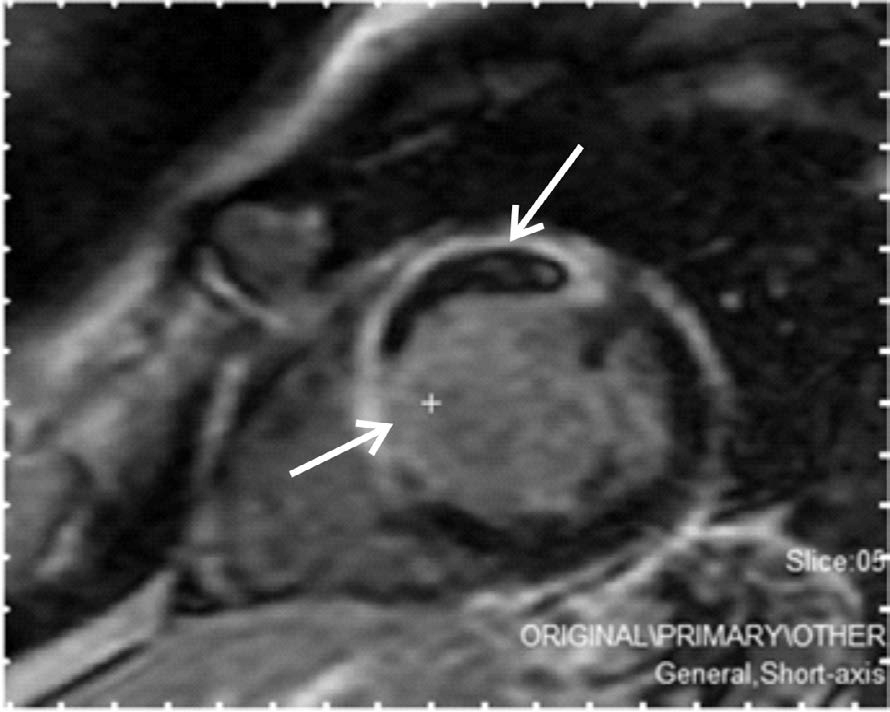
Глава 11. Феномены микрососудистого повреждения...Рис. 11.4. Гиперинтенсивный участок в проекции передне- перегородочной стенки ЛЖ в режиме в режиме отсроченного контрастирования Inversion recovery,
соответствующий некрозу миокарда
последующим выполнением МРТ в Т2 и Т2* режимах на вторые
сутки после индексного события [29].
Гипоинтенсивные участки в проекции нижне-боковой стенки левого желудочка в режиме Т2-WI (рис. 11.2).
Для сравнения представлены МРТ-изменения при остром повреждении миокарда (рис. 11.3) и сформиро- ванном некрозе миокарда (рис. 11.4).
