ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.10.2024
Просмотров: 130
Скачиваний: 0
СОДЕРЖАНИЕ
Данные физикального обследования
Системная красная волчанка (скв)
II. Глюкокортикостероиды (преднизолон)
Алгоритм исследования пациента с подозрением на ба
Основные показатели спирограммы:
Хроническое обструктивное заболевание легких
3.4. Нитрофурановые соединения
3.5. Хинолины (производные 8-оксихинолина)
5. Улучшение почечного кровотока
6. Функциональная пассивная гимнастика почек
Хроническая почечная недостаточность
1. Хронические кровопотери различной локализации:
В12 и фолиево-дефицитные анемии.
Острый и хронический миелолейкоз
Клинические, лабораторные и инструментальные критерии диагностики.
Проявления хронического миелолейкоза
Острый и хронический лимфолейкоз
Клинические, лабораторные и инструментальные критерии диагностики.
Содержание темы ишемическая болезнь сердца
Нарушения ритма и проводимости
I. Нарушение образования импульса.
III. Комбинированные нарушения ритма:
Синдром преждевременного возбуждения желудочков
Мерцательная аритмия и трепетание предсердий
Классификация
Классификация БА согласно степени тяжести особенно важна при решении вопроса ведения заболевания при первичной оценке состояния больного.
Выделяют интермиттирующее (эпизодическое) течение и персистирующее (постоянное) течение: легкое, средней тяжести и тяжелое.
Интермиттирующая БА
Клинические симптомы до начала лечения:
-
симптомы (эпизоды кашля, свистящего дыхания, одышки) кратковременные, возникают реже 1 раза в неделю на протяжении не меньше 3 месяцев;
-
обострения кратковременные;
-
ночные симптомы не чаще 2 раз в месяц;
-
между обострениями - отсутствие симптомов, нормальные значения показателей ФВД: ОФВ1 или ПОСвыд > 80% от должных; суточные колебания ПОС выд или ОФВ1 <20%.
Персистирующая БА
Легкая персистирующая БА
Клинические симптомы до начала лечения:
-
симптомы возникают, как минимум, 1 раз в неделю, но реже 1 раза в день на протяжении трех и более месяцев;
-
симптомы обострения могут нарушать повседневную активность и сон;
-
наличие хронических симптомов, которые нуждаются в симптоматическом лечении почти ежедневно;
-
ночные симптомы астмы чаще 2 раза в месяц;
-
ОФВ1 или ПОСвыд >80% должных; суточные колебания ПОСвыд или ОФВ1 - 20-30%.
Средней степени тяжести персистирующая БА
Клинические симптомы до начала лечения:
-
симптомы ежедневные;
-
обострения приводят к нарушению повседневной активности и сна;
-
ночные симптомы астмы чаще 1 раза в неделю;
-
необходимость в ежедневном приеме b2 - агонистов короткого действия;
-
ОФВ1 или ПОСвыд в пределах 60-80% должных; суточные колебания ПОСвыд или ОФВ1 >30%.
Тяжелая персистирующая БА
Наличие в значительной мере вариабельных продолжительных симптомов, частые ночные симптомы, ограничение активности, тяжелые обострения.
Клинические симптомы до начала лечения, несмотря на проводимое лечение, отсутствие надлежащего контроля заболевания:
-
постоянное наличие продолжительных ночных симптомов;
-
частые ночные симптомы;
-
частые тяжелые обострения;
-
ограничение физической активности, обусловленное БА;
-
ОФВ1 или ПОСвыд <60% должных; суточные колебания ПОСвыд или ОФВ1 >30%. Достижение контроля БА может быть невозможным.
Если пациент уже получает противоастматическую терапию, применяется классификация БА по степени контроля заболевания.
Уровень контроля и объем лечения на данный момент определяют выбор соответствующей тактики дальнейшей терапии. Оценка контроля включает не только контроль клинических проявлений (симптомов, ночных пробуждений из-за БА, использование препарата скорой помощи, ограничение ежедневной активности), но и контроль рисков ожидаемых в будущем неблагоприятных событий (обострений, ускоренного падения функции легких, побочных эффектов противоастматической терапии). По сути, хороший контроль астмы снижает риск обострений. Однако у некоторых пациентов, несмотря на адекватно их состоянию назначенное лечение, не достигается контроль заболевания. Так, у курящих меньше шансов достичь контроля астма и у них, как правило, сохраняется риск развития обострений.
Исходя из классификации по степеням контроля, тяжесть астмы на сегодняшний день классифицируется на основании объема терапии, необходимой для достижения хорошего контроля. Легкая астма может хорошо контролироваться приемом терапии низкой интенсивности - низкие дозы ИКС, модификаторы лейкотриенов, или кромоны. Тяжелая астма - астма, требующая назначения терапии высокой интенсивности (соответственно шагу 4), или если контроль астмы недостигается, несмотря на применение высокоинтенсивного лечения.
Для оценки клинического контроля астмы применяются специальные опросники - астма-контроль тест (Asthma Control Test - ACT ), опросник контроля над астмой (Asthma Control Questionnaire - ACQ). Опросники дают возможность больным БА самостоятельно оценивать уровень контроля своего заболевания, и врачу предоставляют необходимую информацию о состоянии пациента.
Оценка контроля симптомов (GINA2015)
|
Контроль симптомов БА За последние 4 недели у пациента были: Уровень контроля БА |
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
Да□ Нет□ Да□ Нет□ Да□ Нет□ Да□ Нет□ |
Хороший контроль Ни одного «Да» |
Частичный контроль 1-2 «Да» |
Отсутствие контроля 3-4 «Да» |
Диагностика
Алгоритм исследования пациента с подозрением на ба
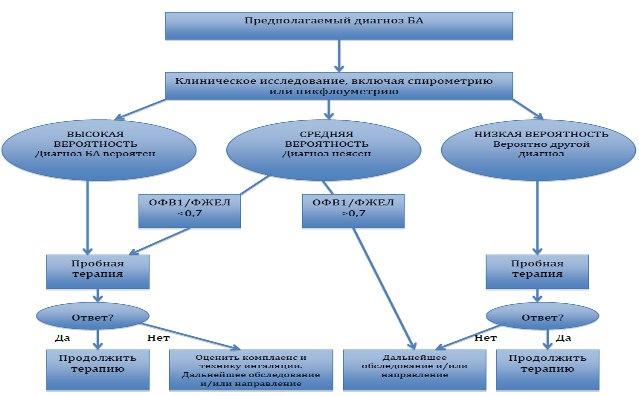
Диагноз БА обычно базируется на наличии характерных симптомов и функциональных показателях (спирометрия, пикфлоуметрия).
Физикальные методы обследования
Осмотр - при адекватном контроле в период ремиссии заболевания физикальное обследование чаще всего малоинформативное и какой-либо патологии не определяется. При недостаточном контроле, в более тяжелых случаях, над легкими могут выслушиваться сухие рассеянные хрипы, ослабленное дыхание. При обострениях средней степени тяжести и тяжелых может наблюдаться увеличение частоты дыхания, тахикардия, участие вспомогательной мускулатуры в акте дыхания, при угрозе остановки дыхания - парадоксальные торако-абдоминальные движения, супрастернальная ретракция, спктанность сознания.
Основные показатели спирограммы:
VC(ЖЕЛ)- Жизненная емкость легких. Общий объем воздуха, который пациент может выдохнуть обычным образом
FVC(ФЖЕЛ)-Форсированная емкость легких. Общий объем воздуха, который пациент может выдохнуть максимально быстро
FEV1(ОФВ1)-Объем воздуха который пациент может выдохнуть за 1 сек. максимально быстро. Сравнение данного показателя с нормальными (предсказанными) - главный показатель тяжести обструкции
FEV1/FVC-Индекс Тиффно. Показатель FEV1/FVC<0.7-главный диагностический критерий обструкции. Если FEV1/FVC>0.7 то обструкции нет
Критерии нарушения функции внешнего дыхания:
- значение пиковой объёмной скорости выдоха (ПОСвыд) и объёма форсированного выдоха за первую секунду (ОФВ1) < 80 % от надлежащего;
- выраженная обратимость бронхиальной обструкции - повышение уровня ПОСвыд и ОФВ1> 12 % (или 200 мл) по результатам фармакологической пробы с B2-агонистом короткого действия или после 3-х недельного курса пробной терапии ИГКС;
- суточная вариабельность ПОСвыд и ОФВ1> 20 %;
- наличие гиперреактивности бронхов при проведении провокационных тестов физической нагрузкой, гистамином, метахолином (в условиях стационара).
Аллергологическое исследование:
-положительные результаты кожных проб с аллергенами;
-повышенный уровень общего и /или аллергенспецифическихІgЕ (информативностью уступает кожным тестам).
Аллергический генез БА невозможен при отсутствующих результатах аллергологических тестов.
Общие лабораторные исследования:
- повышенный уровень эозинофилов крови;
- оценка неинвазивныхбиомаркеров воспаления дыхательных путей (проводится в специализированных центрах): исследование спонтанного или индуцированного выделения мокроты для оценки эозинофильного и нейтрофильного воспаления, оксида азота или карбонмонооксида в конденсате выдохнутого воздуха.
Рентгенологическое исследование с целью дифференциальной диагностики с другими заболеваниями дыхательных путей (структурных аномалий дыхательных путей, хронической инфекции и т.д.).
Консультации специалистов (оториноларинголога, пульмонолога, фтизиатра и др.) с целью исключения врождённых дефектов лёгких и бронхов, трахеобронхиальной дискинезии, пневмонии, туберкулёза, заболеваний носа и его пазух (при необходимости).
Лечение
Цель лечения БА - достижение как можно более высокого уровня контроля течения заболевания.
Ступенчатый подход для достижения контроля симптомов и минимизации будущих рисков
Основным методом лечения БА является медикаментозное. Медикаментозную терапию больных БА проводят с применением разных путей введения препаратов - ингаляционного, перорального и парентерального. Преимущество имеет ингаляционный путь, который обеспечивает выраженное местное действие лечебных средств в легких, не вызывает нежелательного системного действия, дает возможность ускорить положительный эффект лечения за счет меньших доз лекарства.
Ключевыми факторами успеха лечения БА у взрослых (приказ №868 МОЗ Украины от 08.10.2013) является использование низких доз ИКС.
При отсутствии ответа на использование ИКС в стартовой дозе и β2-агонистов длительного действия (БАДД) необходимо прекратить прием БАДД и увеличить дозу ИКС. Необходимо двигаться вниз, чтобы найти самую низкую ступень контроля БА. Рекомендуется пересматривать терапию каждые три месяца для решения вопроса об осторожном снижении ее на ступень вниз в зависимости от степени тяжести заболевания.
Препараты для ингаляций существуют в разных добавочных устойствах - дозированных аэрозольных ингаляторах (ДАИ), активированных вдохом ингаляторах (АВИ), ингаляторах сухого порошка (ИСП), небулах или растворах для небулизации. Устройства для ингаляции отличаются за своими возможностями в плане легочной депозиции препарата (суспензия, раствор, сухой порошок), размером частиц препарата, простотой пользования, индивидуальной приверженностью пациентов.
