ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.10.2024
Просмотров: 107
Скачиваний: 0
СОДЕРЖАНИЕ
Данные физикального обследования
Системная красная волчанка (скв)
II. Глюкокортикостероиды (преднизолон)
Алгоритм исследования пациента с подозрением на ба
Основные показатели спирограммы:
Хроническое обструктивное заболевание легких
3.4. Нитрофурановые соединения
3.5. Хинолины (производные 8-оксихинолина)
5. Улучшение почечного кровотока
6. Функциональная пассивная гимнастика почек
Хроническая почечная недостаточность
1. Хронические кровопотери различной локализации:
В12 и фолиево-дефицитные анемии.
Острый и хронический миелолейкоз
Клинические, лабораторные и инструментальные критерии диагностики.
Проявления хронического миелолейкоза
Острый и хронический лимфолейкоз
Клинические, лабораторные и инструментальные критерии диагностики.
Содержание темы ишемическая болезнь сердца
Нарушения ритма и проводимости
I. Нарушение образования импульса.
III. Комбинированные нарушения ритма:
Синдром преждевременного возбуждения желудочков
Мерцательная аритмия и трепетание предсердий
одышка при физической нагрузке,
быстрая утомляемость,
отеки на ногах,
бледность кожи,
посинение кончиков пальцев.
Прогноз при дилатационной кардиомиопатии весьма серьезен. Присоединение мерцания предсердий ухудшает прогноз. В первые 5 лет заболевания умирают до 70% больных, хотя при регулярной, контролируемой лекарственной терапии, несомненно, можно добиться продления жизни пациента.
Женщинам с дилатационной кардиомиопатией следует избегать беременности, так как частота материнской смертности при этом диагнозе очень высока. В некоторых случаях отмечено провоцирующее влияние беременности на развитие заболевания.
Лечение дилатационной кардиомиопатии
Лечение дилатационной кардиомиопатии направлено на борьбу с сердечной недостаточностью, предотвращение осложнений.
Основные усилия в терапии направляются на снижение артериального давления с помощью ингибиторов АПФ. Можно использовать любой из препаратов данной группы, но шире других в настоящее время используется эналаприл.
Дозировка всегда индивидуальна и колеблется от 2,5 до 40 мг в сутки, в один или два приема. Каптоприл в дозах 6,5-25 мг требует трехкратного приема.
Выбор конкретного препарата определяется переносимостью, реакцией артериального давления, побочными эффектами.
Важное место занимает применение малых доз бета-блокаторов. Лечение начинают с минимальных доз препарата, например, метопролола 12,5 мг дважды в день. В случае хорошей переносимости дозу можно увеличивать, наблюдая, не нарастают ли признаки сердечной недостаточности.
Перспективно применение препарата карведилол - бета-альфа-блокатора, обладающего уникальным для этой группы положительным антиоксидантным влиянием на миокард.
Как и при лечении сердечной недостаточности, вызванной другими заболеваниями, традиционно большое значение имеет применение мочегонных. Их эффект отслеживается контролем веса больного (желательно несколько раз в неделю или ежедневно), измерением объема мочеиспускания, наблюдением за электролитным составом крови.
Из-за плохого прогноза заболевания больные дилатационной кардиомиопатией рассматриваются кандидатами на проведение трансплантации сердца.
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия - заболевание, характеризующееся значительным увеличением толщины стенки левого желудочка без расширения полости желудочков. Гипертрофическая кардиомиопатия может быть как врожденной, так и приобретенной. Вероятной причиной болезни являются генетические дефекты.
Симптомы гипертрофической кардиомиопатии
Проявления гипертрофической кардиомиопатии определяется жалобами на одышку, боли в грудной клетке, склонностью к обморокам, сердцебиению.
Вследствие нарушений ритма больные часто умирают внезапно. Гипертрофическая кардиомиопатия нередко обнаруживается у молодых мужчин, умерших во время занятий спортом.
У части больных постепенно развивается сердечная недостаточность; иногда, особенно у пожилых, недостаточность кровообращения развивается внезапно после длительного благоприятного течения болезни на протяжении многих лет.
В результате нарушения расслабления левого желудочка наблюдается картина сердечной недостаточности, хотя сократимость левого желудочка остается на нормальных показателях вплоть до начала терминальной стадии болезни.
Причиной нарушения кровообращения при гипертрофической кардиомиопатии является снижение растяжимости камер сердца (прежде всего левого желудочка). Левый желудочек изменяет свою форму, что определяется преимущественной локализацией участка утолщения миокарда. Утолщение перегородки приводит к повышению давления, в то время как выносящий тракт расширяется, стенки его истончаются.
Диагностика гипертрофической кардиомиопатии
Электрокардиограмма характеризуется прежде всего признаками утолщения левого желудочка.
Рентгенологически заболевание может не обнаруживаться долгое время, так как внешний контур сердца не меняется. Позднее появляются признаки легочной гипертензии.
УЗИ сердца - надежный способ ранней диагностики данного заболевания, поскольку способен обнаружить изменение внутреннего очертания полости левого желудочка. Катетеризация сердца проводится в настоящее время лишь при подготовке к хирургическим вмешательствам на сердце.
Прогноз при гипертрофической кардиомиопатии
Прогноз заболевания наиболее благоприятен в сравнении с другими формами кардиомиопатий.
Больные остаются длительное время работоспособны (с учетом их профессии). Однако у таких больных с повышенной частотой регистрируются случаи внезапной смерти.
Клиника сердечной недостаточности формируется достаточно поздно. Присоединение мерцательной аритмии ухудшает прогноз. Беременность и роды при гипертрофической кардиомиопатии возможны.
Лечение гипертрофической кардиомиопатии
Лечение направлено прежде всего на улучшение сократительной функции левого желудочка.
Чаще всего используется верапамил в дозах от 240 мг в сутки или дилтиазем (120 мг в сутки и выше). Широко используются бета-блокаторы, которые способствуют уменьшению сердцебиения, препятствуют возникновению нарушений ритма. Рекомендуется применение дизопирамида.
Для лечения гипертрофической кардиомиопатии в последние годы рекомендовано применение пейсмекера для двухкамерной постоянной электрокардиостимуляции.
Рестриктивная кардиомиопатия
Рестриктивная кардиомиопатия - это заболевание миокарда, характеризующееся нарушением сократительной функции сердечной мышцы, пониженным расслаблением его стенок. Миокард становится ригидным, стенки не растягиваются, страдает наполнение кровью левого желудочка. Утолщение желудочка или его расширение при этом не наблюдается, в отличие от предсердий, испытывающих повышенную нагрузку.
Рестриктивная кардиомиопатия - наиболее редкая форма, она существует как в самостоятельном варианте, так и при поражении сердца при достаточно большом круге заболеваний, которые должны исключаться в ходе уточнения диагноза.
Это амилоидоз, гемохроматоз, саркоидоз, эндомиокардиальный фиброз, болезнь Лёффлера, фиброэластоз, иногда поражения проводящей системы сердца (болезнь Фабри). У детей встречаются поражения сердца вследствие нарушений обмена гликогена.
Диагностика рестриктивной кардиомиопатии
Коварство данного заболевания заключается в том, что жалобы у больного впервые возникают только на стадии развития сердечной недостаточности, относящейся к терминальной части болезни. Обычно причиной обращения является появление отеков, одышки.
На рентгенограмме сердце имеет обычные размеры, но выявляется увеличение предсердий.
Изменения ЭКГ не носят специфического характера.
УЗИ сердца дает ценную информацию.
Лабораторная диагностика рестриктивной кардиомиопатии не имеет специфических признаков, но важна для выявления вторичных причин поражения сердца.
Лечение рестриктивной кардиомиопатии
Лечение представляется сложной задачей из-за поздней обращаемости больных, трудности диагностики, отсутствия надежных методов остановки процесса. Пересадка сердца может быть неэффективна из-за рецидива процесса в трансплантированном сердце.
При установленном вторичном характере поражения имеются специфические способы воздействия, например кровопускание при гемохроматозе, кортикостероиды при саркоидозе.
Прогноз при рестриктивной кардиомиопатии
Больные рестриктивной кардиомиопатией нетрудоспособны. Прогноз заболевания очень серьезен, летальность за 5 лет достигает 70%.
Миокардиты
Миокарди́т -- поражение сердечной мышцы, миокарда. Обычно поражения носят воспалительный характер.
Причины миокардита
Инфекционные причины возникновения миокардита в течение последних десятилетий изучены довольно подробно, установлено, что заболевание вызывается самыми разнообразными вирусами, микробами, риккетсиями, грибками и простейшими.
Доказано, что наибольшей кардиотропностью обладают вирусы, а вирусная этиология миокардитов считается наиболее аргументированной. В доказательство вирусной теории миокардитов приводят следующие аргументы:
ðвысокая заболеваемость миокардитами в период вирусных эпидемий;
ðобнаружение вирусов в носоглотке и испражнениях больного в течение первой недели острого миокардита появление в крови титра противовирусных антител начиная со 2--3 недели после развития острого миокардита;
ðвыделение из миокарда вирусов и вирусных агентов;
ðпри миокардитах, связанных с вирусной инфекцией в биоптатах сердца выявлены воспалительные изменения.
Миокардит может возникнуть и при одновременном воздействии двух и более различных инфекций, когда одна из них, как правило, создает условия для поражения миокарда, а другая является прямой причиной поражения
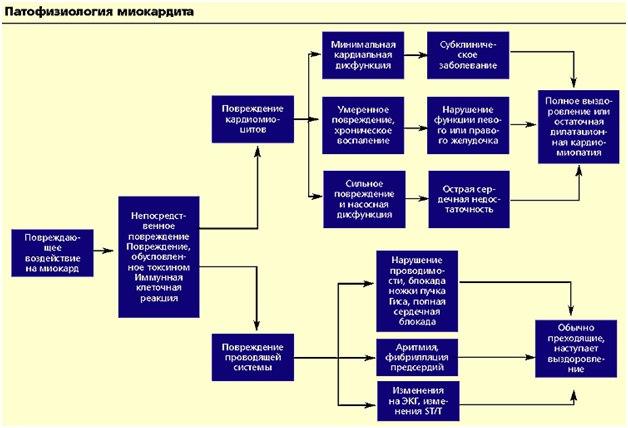
Различают следующие виды миокардита:
ðревматический;
ðинфекционный (вирусный, бактериальный, риккетсиозный и др.);
ðаллергический (лекарственный, сывороточный, поствакцинальный, трансплантационный);
ðпри диффузных заболеваниях соединительной ткани, травмах, ожогах, воздействии ионизирующей радиации;
ðидиопатический (то есть невыясненной природы) миокардит Абрамова -- Фидлера.
Симптомы
Диффузный миокардит характеризуется дилатацией камер сердца и сердечной недостаточностью. При инфекционном миокардите обычно доминируют симптомы инфекционного заболевания (лихорадка). Наиболее часто встречающиеся симптомы -- слабость, утомляемость, одышка, сердцебиение, нарушения ритма сердца. Так же часто встречаются дискомфорт и разнообразные боли в грудной клетке. Инфекционный миокардит также может протекать бессимптомно.
Инфекционно-аллергический миокардит (наиболее распространенная форма неревматического миокардита) начинается в отличие от ревматического, как правило, на фоне инфекции или вскоре после неё.
Отмечается недомогание, боль в области сердца, иногда упорная, сердцебиение и «перебои», одышка, в ряде случаев умеренная боль в суставах. Температура тела чаще субфебрильная или нормальная.
Начало заболевания может быть малосимптомным или скрытым. Степень выраженности симптомов в значительной мере определяется распространенностью и остротой прогрессирования процесса. При диффузных формах сравнительно рано увеличиваются размеры сердца.
Важными, но не постоянными признаками миокардита являются нарушения сердечного ритма (тахикардия, реже брадикардия, эктопические аритмии) и внутрисердечной проводимости, а также пресистолический, а в более поздних стадиях протодиастолический ритм галопа.
Идиопатический миокардит отличается более тяжелым, иногда злокачественным течением с развитием кардиомегалии (вследствие резко выраженной дилатации сердца), тяжелых нарушений ритма и проводимости, сердечной недостаточности.
Нередко образуются пристеночные тромбы в полостях сердца с тромбоэмболиями по большому и малому кругам кровообращения.
При миокардитах, связанных с коллагеновыми заболеваниями, вирусной инфекцией (вирусы группы Коксаки и др.), нередко развивается сопутствующий перикардит.
Течение миокардита может быть острым, подострым, хроническим (рецидивирующим).
Диагностика
Физикальное исследование варьируют от умеренно выраженной тахикардии до симптомов декомпенсированной право- и левожелудочковой недостаточности (набухание шейных вен, отеки, ослабление I тона, ритм галопа, систолический шум на верхушке, застойные явления в легких).
Рентгенография: грудной клетки иногда выявляет расширение границ сердца и/или признаки застоя в легких.
ЭКГ: обычно отмечаются преходящие неспецифические изменения сегмента ST и зубца T. Нередко у больных острым миокардитом регистрируются патологические зубцы Q и уменьшение амплитуды зубцов R в правых грудных отведениях (V1-V4). Поскольку в острой фазе миокардита активность сердечных изоферментов обычно повышена, это в совокупности с указанными изменениями ЭКГ может повлечь ошибочный диагноз инфаркта миокарда. Часто встречаются желудочковая и наджелудочковая экстрасистолия, реже -- нарушения атриовентрикулярной проводимости. Эпизоды мерцательной аритмии, а также блокады ножек пучка Гиса (чаще левой), свидетельствующие об обширности поражения миокарда, указывают на неблагоприятный прогноз.
