Файл: Лекция 1 черепномозговая травма (чмт) черепномозговая травма (чмт).docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 17.03.2024
Просмотров: 983
Скачиваний: 0
СОДЕРЖАНИЕ
1. ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА (ЧМТ)
9. Диффузное аксональное повреждение головного мозга (ДАП)
10. Методика обследования пострадавших с черепно-мозговой травмой
13. Определение уровня нарушения сознания
14. Оценка тяжести нейротравмы
15. Выявление внешних повреждений
17. Методика осмотра пострадавших
18. Формирование предварительного диагноза и определение лечебной тактики
9. Виды нарушения сознания по Шахнович
25. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПРИ УШИБЕ ГОЛОВНОГО МОЗГА
26. Сдавление головного мозга (COMPRESSIO CEREBRI)
29. Диагностика травматических внутричерепных гематом
33. Лечение внутричерепных гематом
36. ОСОБЕННОСТИ ОТКРЫТОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
43. Лечение переломов костей черепа
45. Последствия черепно-мозговой травмы
4. Этапы стереотаксических хирургических вмешательств
8. Невралгия тройничного нерва
9. Невралгия языкоглоточного нерва
15. Современные направления в хирургическом лечении болевых синдромов
7. Общемозговые и гипертензионные симптомы
11. Вторичные очаговые симптомы
Чаще всего в ликворошунтирующих операциях используют:
38. Вентрикулокардиостомия и люмбоперитонеостомия
39. Вентрикулоцистерностомия и надхиазмальная перфорация конечной пластины
40. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ ГИДРОЦЕФАЛИИ
2. Распространенность сосудистых заболеваний
11. Артериовенозные мальформации
14. КАРОТИДНО-КАВЕРНОЗНЫЕ СОУСТЬЯ
17. ИШЕМИЧЕСКОЕ ПОРАЖЕНИЕ ГОЛОВНОГО МОЗГА
22. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ СОСУДИСТЫХ ЗАБОЛЕВАНИЙ ГОЛОВНОГО МОЗГА
26. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ СОСУДИСТОЙ ПАТОЛОГИИ ГОЛОВНОГО МОЗГА
27. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЯ СОСУДИСТОЙ ПАТОЛОГИИ ГОЛОВНОГО МОЗГА
29. ОСОБЕННОСТИ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ
30. Эндоваскулярные оперативные вмешательства при аневризмах
31. Преимущества эндоваскулярных вмешательств заключаются в следующем:
32. Внутричерепные оперативные вмешательства при АВМ
33. Оперативные вмешательства при ККС
34. Стереотаксические операции
35. Хирургическое лечение ишемических поражений головного мозга
3. Классификация. Классификация по расположению опухоли
4. Классификация. Гистологическая классификация опухолей спинного мозга
7. КЛИНИКА. Корешковый синдром
8. Синдром поражения поперечника спинного мозга
11. Некоторые особенности клинической симптоматики в зависимости от уровня расположения опухолей
17. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ. Люмбальная пункция
19. Миелография. Веноспондилография. КТ и МРТ
21. ЛЕЧЕНИЕ ОПУХОЛЕЙ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
23. ТРАВМАТИЧЕСКИЕ ПОРАЖЕНИЯ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
36. Первая медицинская помощь при травматическом поражении позвоночника и спинного мозга
38. ДИАГНОСТИКА ТРАВМАТИЧЕСКИХ ПОРАЖЕНИЙ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
40. ЛЕЧЕНИЕ БОЛЬНЫХ С ТРАВМАТИЧЕСКИМ ПОРАЖЕНИЕМ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
42. Осложнения травматического поражения позвоночника и спинного мозга
45. ПАТОЛОГИЯ МЕЖПОЗВОНКОВЫХ ДИСКОВ. ОСТЕОХОНДРОЗ
46. Анатомия межпозвонкового диска
49. Клиническая картина выпадения межпозвонковых дисков
61. Варианты хирургических вмешательств
63. Микрохирургические операции при грыжах межпозвонковых дисков
Проведение эхоэнцефалографии в большинстве случаев позволяет выявить расположение внутричерепной гематомы, а по степени смещения срединных структур мозга установить её предварительный размер. Смещение М-эхо обычно колеблется от 4 до 15 мм, в редких случаях - 25 мм и более. По амплитудным характеристикам М-эхо иногда возможно дифференцировать вид травматической гематомы. Информативность эхоэнцефалографии резко снижается при диагностике травматического объёма в области задней черепной ямки, полюсов лобных долей, затылочных долей, двусторонних гематом симметричной локализации. Вариантом выбора может служить двухмерная или многоосевая эхоэнцефалография.
Обзорная краниография в диагностике травматических внутричерепных гематом имеет косвенное значение. Достоверным рентгенографическим признаком внутричерепной гематомы в остром периоде является смещение обызвествленного шишковидного тела в противоположную сторону. Степень смещения сопоставима с объёмом гематомы. При двусторонних симметричных гематомах смещение не выражено. Обызвествление шишковидной железы характерно для старшей возрастной группы, у лиц молодого и среднего возраста симптом неинформативен.
Информативность люмбальной пункции при наличии внутричерепного объёма минимальна, однако имеется реальная угроза возникновения разнообразных осложнений, вплоть до дислокации ствола головного мозга и летального исхода. Цереброспинальная жидкость может быть не изменена при субдуральных гидромах, пневмоцефалии, вдавленных переломах, эпидуральных объемах. Кровь в ликворе может отсутствовать в первые часы после травмы. По количеству примеси крови в ликворе невозможно сделать достоверный вывод о степени компрессии мозга, о величине и локализации травматического объёма в полости черепа.
Данную информацию позволяет получить метод компьютерной томографии с одномоментной оценкой состояния очагового поражения вещества мозга, изменения системы ликворотока и деформации костной структуры черепа. При обследовании визуализируются патологические объёмы различной конфигурации и локализации. По плотности очага можно предварительно судить о сроке возникновения внутричерепной гематомы. Косвенными признаками
, дополняющими картину внутричерепной гематомы, являются смещение срединных структур мозга со сдавлением прилежащего бокового и III желудочков, компенсаторное расширение противоположного гематоме бокового желудочка. Субарахноидальные щели на стороне гематомы не выявляются. Если сдавление мозга протекает на фоне его сопутствующего ушиба, то данные томографии дополняются вышеописанными КТ- и МРТ-изменениями, характерными для ушиба мозга в соответствии со степенью тяжести.
9. Диффузное аксональное повреждение головного мозга (ДАП)
ДАП представляет собой особую форму ушиба мозга, которая может встречаться изолированно или в сочетании с другими клиническими проявлениями ЧМТ. Подобное поражение мозга обычно обусловлено травмой углового или ротационного ускорения и свойственно для младшей и средней возрастных групп. В основе ДАП лежат механизмы натяжения и разрыва аксонов в стволе мозга и белом веществе полушарий. Количество разрывов и их топика объясняют выраженность клинических проявлений и вероятность их обратимости.
Клиника аксонального повреждения проявляется грубым изначальным нарушением сознания, без «светлого» промежутка. У подавляющего большинства пострадавших гемодинамические показатели нестабильны, нарушения дыхания требуют длительного аппаратного протезирования. В неврологическом статусе доминируют стволовые нарушения: угнетение фотореакции зрачков, парез взора вверх, снижение или отсутствие корнеальных рефлексов, выпадение окулоцефалического рефлекса, разное стояние глазных яблок по горизонтальной и вертикальной осям. Крайне вариабелен мышечный тонус— от диффузной мышечной гипотонии до горметонии. Типичны двигательные тетрасиндромы пирамидно-экстрапирамидного характера, нередко с асимметрией парезов конечностей. Постуральные реакции проявляются децеребрацией или декортикацией, легко провоцируются болевыми раздражителями или носят спонтанный характер. Симптомы раздражения оболочек, как правило, резко положительные. Свойственны стойкие вегетативные расстройства: гипертермия, гиперемия или бледность кожных покровов, колебания артериального давления, гипергидроз, гиперсаливация.
Продолжительность коматозного состояния обычно составляет от 3 до 25 суток и более, часто с переходом в вегетативный статус. По мере выхода из вегетативного состояния у больных с ДАП неврологические симптомы подкорково-стволовых образований и разобщения полушарий большого мозга сменяются симптомами выпадения. Среди них доминируют экстрапирамидный синдром (дискоординация, брадикинезия, мелкие гиперкинезы, атактическая походка и пр.) и психические нарушения (амнезия, апатия, аспонтанность, гиперкинетическая спутанность, физическая и психическая истощаемость, астенический синдром и пр.).
Эхоэнцефалография, краниорентгенография, исследование цереброспинальной жидкости достоверного дифференциального значения не имеют. Изменения на МРТ и КТ в остром периоде выражены незначительно или отсутствуют. Могут определяться изменение плотности мозговой ткани, деформация ликворопроводящих путей (субарахноидальных конвекситальных пространств, боковых и IIIжелудочков, цистерн основания мозга и пр.) вследствие отека мозга и увеличения его объема. Возможно наличие мелкоочаговых геморрагий в паренхиме мозга, внутрижелудочковых кровоизлияний при отсутствии локального масс-эффекта и смещения средней линии. Косвенные МР-признаки повышения внутричерепного давления. Данные МРТ и КТ в динамике указывают на развитие диффузного атрофического процесса.
Электроэнцефалография обычно регистрирует устойчивые диффузные изменения базально-стволовых структур с доминирующим звучанием диэнцефальной зоны.
10. Методика обследования пострадавших с черепно-мозговой травмой
Обследование пострадавшего с ЧМТ в качестве основных задач предполагает определение тяжести состояния больного, характера травмы и степени повреждения мозга, локализации патологического очага в головном мозге, наличия сочетанных повреждений и сопутствующих заболеваний. Обследование пострадавшего заканчивается сопряжением полученной информации, формированием предварительного диагноза и определением лечебной тактики. Условно методику обследования можно разделить на несколько этапов и представить в виде алгоритма (рис.1).
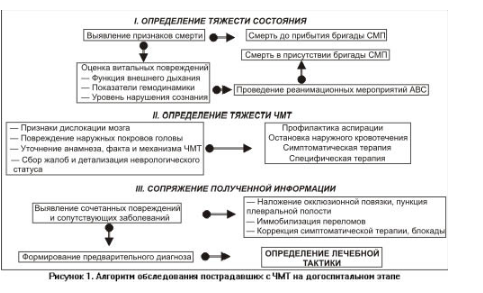
I этап — оценка тяжести состояния пострадавшего
Выявление признаков смерти
Процесс умирания организма состоит из двух фаз— клинической и биологической смерти. Согласно определению В.А. Неговского, период, определяемый как клиническая смерть, «означает состояние, которое переживает организм в течение нескольких минут после прекращения кровообращения и дыхания, когда полностью исчезают все внешние проявления жизнедеятельности, но даже в наиболее ранимых гипоксией тканях еще не наступили необратимые изменения». Вслед за клинической смертью наступает смерть биологическая, когда проведение реанимационных мероприятий лишено всякого смысла.
Общепринято, что срок клинической смерти в обычных условиях составляет 5–7 минут с обязательной поправкой на температуру окружающей среды (при t0 градусов время обратимых изменений увеличивается вдвое). В последнее время сроки обратимых ишемических повреждений мозга пересматриваются. В эксперименте доказана возможность оживления нейронов через час после тотальной ишемии.
Констатация биологической смерти не вызывает сомнений при наличии явных трупных признаков.
Поздние признаки биологической смерти. Одним из первых глазных признаков является помутнение роговицы и ее высыхание. При сдавливании глаза с боков пальцами зрачок суживается и напоминает кошачий глаз.
Трупное окоченение начинается с головы, через 2–4 часа после смерти. Охлаждение тела происходит постепенно; появляются трупные синеватые пятна, возникающие из-за оттекания крови в нижерасположенные части тела. У трупа, лежащего на спине, трупные пятна наблюдаются на пояснице, ягодицах и лопатках. При положении на животе пятна обнаруживаются на лице, груди и соответствующих частях конечностей.
Диагноз смерти мозга устанавливается на основе клинических данных и ряда специальных методов: полное и устойчивое отсутствие сознания, спонтанного дыхания; фарингеальная, ларингеальная и трахеальная арефлексия, фиксированное расширение зрачков, снижение температуры тела и АД, брадикардия и отсутствие реакции сердца на введение атропина, атония и арефлексия мышц.
Важным критерием смерти мозга является отсутствие окулоцефалического (глазной «феномен куклы») и вестибулярного рефлексов. Окулоцефалический рефлекс проявляется отклонением глаз при резком повороте головы в противоположную направлению поворота сторону. Вестибулярный рефлекс заключается в медленном повороте глаз после введения в наружный слуховой проход 10 мл ледяной воды в противоположном стороне введения направлении с быстрым возвращением их в исходное положение (состояние).
Отсутствие биологической активности на электроэнцефалограмме («электрическое молчание мозга») является достоверным показателем гибели мозга, но практически этот методом обследования недоступен на догоспитальном этапе.
После констатации смерти (смерть до прибытия бригады СМП) необходимо вызвать милицию; уточнить положение и местонахождение трупа, обстоятельства и время травмы (со слов родных, знакомых, посторонних особ); собрать паспортные данные свидетелей. Желательно не изменять позу погибшего. Оставлять труп только после прибытия милиции.

