Файл: Лекция 1 черепномозговая травма (чмт) черепномозговая травма (чмт).docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 17.03.2024
Просмотров: 1023
Скачиваний: 0
СОДЕРЖАНИЕ
1. ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА (ЧМТ)
9. Диффузное аксональное повреждение головного мозга (ДАП)
10. Методика обследования пострадавших с черепно-мозговой травмой
13. Определение уровня нарушения сознания
14. Оценка тяжести нейротравмы
15. Выявление внешних повреждений
17. Методика осмотра пострадавших
18. Формирование предварительного диагноза и определение лечебной тактики
9. Виды нарушения сознания по Шахнович
25. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПРИ УШИБЕ ГОЛОВНОГО МОЗГА
26. Сдавление головного мозга (COMPRESSIO CEREBRI)
29. Диагностика травматических внутричерепных гематом
33. Лечение внутричерепных гематом
36. ОСОБЕННОСТИ ОТКРЫТОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
43. Лечение переломов костей черепа
45. Последствия черепно-мозговой травмы
4. Этапы стереотаксических хирургических вмешательств
8. Невралгия тройничного нерва
9. Невралгия языкоглоточного нерва
15. Современные направления в хирургическом лечении болевых синдромов
7. Общемозговые и гипертензионные симптомы
11. Вторичные очаговые симптомы
Чаще всего в ликворошунтирующих операциях используют:
38. Вентрикулокардиостомия и люмбоперитонеостомия
39. Вентрикулоцистерностомия и надхиазмальная перфорация конечной пластины
40. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ ГИДРОЦЕФАЛИИ
2. Распространенность сосудистых заболеваний
11. Артериовенозные мальформации
14. КАРОТИДНО-КАВЕРНОЗНЫЕ СОУСТЬЯ
17. ИШЕМИЧЕСКОЕ ПОРАЖЕНИЕ ГОЛОВНОГО МОЗГА
22. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ СОСУДИСТЫХ ЗАБОЛЕВАНИЙ ГОЛОВНОГО МОЗГА
26. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ СОСУДИСТОЙ ПАТОЛОГИИ ГОЛОВНОГО МОЗГА
27. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЯ СОСУДИСТОЙ ПАТОЛОГИИ ГОЛОВНОГО МОЗГА
29. ОСОБЕННОСТИ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ
30. Эндоваскулярные оперативные вмешательства при аневризмах
31. Преимущества эндоваскулярных вмешательств заключаются в следующем:
32. Внутричерепные оперативные вмешательства при АВМ
33. Оперативные вмешательства при ККС
34. Стереотаксические операции
35. Хирургическое лечение ишемических поражений головного мозга
3. Классификация. Классификация по расположению опухоли
4. Классификация. Гистологическая классификация опухолей спинного мозга
7. КЛИНИКА. Корешковый синдром
8. Синдром поражения поперечника спинного мозга
11. Некоторые особенности клинической симптоматики в зависимости от уровня расположения опухолей
17. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ. Люмбальная пункция
19. Миелография. Веноспондилография. КТ и МРТ
21. ЛЕЧЕНИЕ ОПУХОЛЕЙ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
23. ТРАВМАТИЧЕСКИЕ ПОРАЖЕНИЯ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
36. Первая медицинская помощь при травматическом поражении позвоночника и спинного мозга
38. ДИАГНОСТИКА ТРАВМАТИЧЕСКИХ ПОРАЖЕНИЙ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
40. ЛЕЧЕНИЕ БОЛЬНЫХ С ТРАВМАТИЧЕСКИМ ПОРАЖЕНИЕМ ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
42. Осложнения травматического поражения позвоночника и спинного мозга
45. ПАТОЛОГИЯ МЕЖПОЗВОНКОВЫХ ДИСКОВ. ОСТЕОХОНДРОЗ
46. Анатомия межпозвонкового диска
49. Клиническая картина выпадения межпозвонковых дисков
61. Варианты хирургических вмешательств
63. Микрохирургические операции при грыжах межпозвонковых дисков
30.
На КТ для внутричерепной гематомы характерны прямые симптомы - изменение плотности гематомы по сравнению с мозговым веществом, и косвенные симптомы - смещение желудочковой системы. Эпидуральная гематома имеет двояковыпуклую форму. Она ограничена внутренней пластинкой черепа и твердой мозговой оболочкой по линии прикрепления к черепным швам.
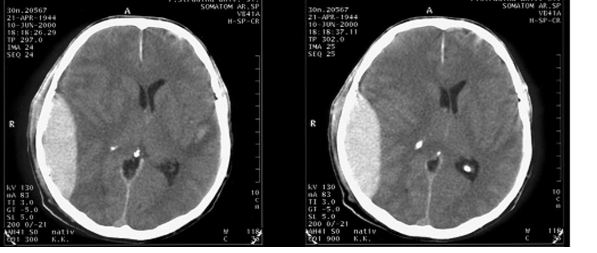
Рисунок: эпидуральная гематома
Субдуральная гематома не ограничена линией швов костей и распространяется на большую часть полушария.
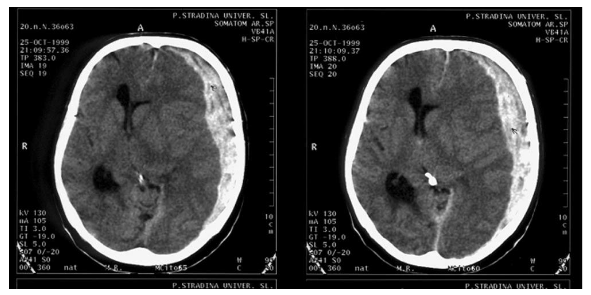
Рисунок: субдуральная гематома
Внутримозговые гематомы и субарахноидальные кровоизлияния могут иметь самую разнообразную форму.

Рисунок: внутримозговая гематома
Контузионные очаги мозга характеризуются зоной повышенной, пониженной или нормальной плотности, могут быть окружены отеком. На повышение внутричерепного давления указывает вклинение мозга (под серповидный отросток, височно-тенториальное, мозжечково-тенториальное, миндалин мозга в шейно-затылочную дуральную воронку), облитерация субрахноидальных цистерн базиса мозга в результате компрессии.
Начало формы
Конец формы
31.
Последним диагностическим и первым хирургическим приемом при внутричерепных гематомах является наложение диагностических поисковых (трефинацийних) фрезевых отверстий.
Фрезевые отверстия ориентируют в соответствии со схемой Кронлейна и топографией сосудов твердой мозговой оболочки, проекцией латеральной (сильвиевой) и центральной (роландовой) борозд мозга, венозных синусов, расположением переломов костей черепа. Обнаруженные в зоне трефинации изменения твердой мозговой оболочки - отсутствие пульсации, синюшность ее, указывают на скопления крови под твердой мозговой оболочкой.
Диагноз подтверждается после вскрытия твердой мозговой оболочки, ревизии субдурального пространства с помощью шпателя или эндоскопа. Для подтверждения внутримозговой гематомы проводят пункцию в зоне флюктуации
, где определяется снижение напряжения мягкой мозговой оболочки и вещества мозга, отсутствие его пульсации, канюлей на глубину 3-4 см.
При выявлении внутричерепной гематомы расширяют фрезевое отверстие или накладывают новые для образования лоскута. Если гематому не выявлено, а мозг выпячивается в рану и вяло пульсирует, может быть принято решение о наложении трефинационных отверстий на противоположной стороне черепа.
33. Лечение внутричерепных гематом
Лечение внутричерепных гематом хирургическое. Удаление травматических внутричерепных гематом проводят с помощью трех основных методов: костно-пластической трепанации, резекционной трепанации и через наложенные фрезевые отверстия.
Костно-пластическая трепанация является методом выбора. Она позволяет не только удалить гематому, но и восстановить анатомическую целостность головы.
Резекционная трепанация проводится при необходимости срочного прекращения компрессии мозга, при быстром нарастании общемозговых и стволовых симптомов, выраженном отеке и набухании головного мозга. Этот метод применяют при невозможности сформировать костный лоскут, при осколочно-вдавленных переломах костей черепа.
Метод удаления гематомы через фрезевые отверстия возможен при хронической или подострой гематомах, которые имеют капсулу и жидкую часть. Как правило, гематома, удаляется, вымывается через два фрезевых отверстия.
Начало формы
назад
36. ОСОБЕННОСТИ ОТКРЫТОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
К открытой ЧМТ относятся повреждения головного мозга, при которых имеют место раны мягких покровов головы с нарушением целости апоневроза или переломами костей свода с ранением прилежащих мягких тканей, или переломы основания черепа с ликвореей, кровотечением или истечением мозгового детрита в носоглотку, с носа, уха. При открытой черепно-мозговой травме существует угроза инфицирования внутричерепного содержимого, что обусловливает выделение ее в отдельную группу и определяет специфическую тактику лечения. Открытая черепно-мозговая травма в мирное время наблюдается в 30% госпитализированных больных с ЧМТ.
Открытые повреждения могут быть неогнестрельными и огнестрельными.
Неогнестрельные открытые ранения наблюдаются при травме головы в результате падения потерпевшего, действия холодного оружия или различных предметов. При них наблюдаются различные виды ран: ушибленные, рваные, укушенные, резанные, колотые, рубленные, скальпированные. Для раны характерны нарушения целостности или дефект кожи или слизистой оболочки. Зияющая рана указывает на возможность повреждения апоневроза. Все раны, нанесенные вне операционной, является первично инфицированными.
37.
При анализе боевых травм внимание нейрохирургов традиционно приковано к огнестрельным ранениям. Совершенствование вооружения, технического обеспечения войск, изменение характера боевых действий обусловили изменение структуры пострадавших в боевых условиях. На современном этапе огнестрельные ранения часто дополняются боевыми травмами и взрывчатыми поражениями.
К огнестрельным ранениям относят открытые повреждения, вызванные первичными (пули, осколки) или вторичными - снарядами взрывных устройств. Боевые травмы черепа и головного мозга не связаны с прямым травмирующим действием факторов взрывных устройств. Под взрывным поражением понимают сложное многофакторное действие взрывного устройства - ударной волны, снарядов, термического воздействия (Б.В.Гайдар и др., 1997).
Классификация огнестрельных ранений черепа и головного мозга основана на предложенном в 1917 Н.Н.Петровим разделении всех огнестрельных ранений на повреждения мягких тканей, непроникающую и проникающую открытую черепно-мозговую травму.
Повреждения мягких тканей наблюдаются примерно в 50% черепно-мозговых травм. Черепно-мозговую травму с массивным повреждением мягких тканей головы (ранения всех слоев мягких тканей с повреждением апоневроза до надкостницы) относят к открытым повреждениям черепа. При этом существует реальная возможность распространения инфекции через вены с последующим развитием инфекционно-воспалительных внутричерепных осложнений (менингиты, энцефалиты и т.д.).
Открытая ЧМТ без повреждения твердой мозговой оболочки относится к непроникающих ЧМТ. Она характеризуется повреждением мягких тканей и костей черепа при сохранении целости твердой мозговой оболочки и встречается в 20% случаев. При этом часто образуются контузионные очаги раздавливания (размозжения) головного мозга и внутричерепные гематомы, которые нуждаются в срочном хирургическом лечении.
Проникающие ранения характеризуются нарушением целости твердой мозговой оболочки и непосредственным инфицированием подоболочечных пространств и вещества мозга. Частота проникающих ранений достигает 30% от всех огнестрельных поражений (Б.В.Гайдар и др., 1997).
По виду снаряда, который вызывает ранения, различают пулевые, осколочные и ранения специальными снарядами (шаровидными, стреловидными элементами и т.п.).
По виду раневого канала различают слепые, сквозные, касательные и рикошетирующие ранения. Слепые ранения принято делить на 4 подвида:
1 Простые ранения - раневой канал, часто и снаряд, находятся в одной доле мозга.
2 Сегментарные - соответственно в 2 соседних долях мозга - проекция раневого канала составляет сегмент по отношению к окружности черепа.
3 Радиальные - снаряд достигает серповидного отростка.
4 Диаметральные - снаряд, проникает через мозговое вещество на противоположную сторону черепа.
Сквозные ранения могут быть сегментарными и диаметральными. Касательные (тангенциальные) ранения характеризуются поверхностным ходом раневого канала в виде желоба.
При рикошетирующих ранениях входное отверстие совпадает с исходным.

