ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 18.10.2024
Просмотров: 219
Скачиваний: 0
СОДЕРЖАНИЕ
Гастроэзофагеальная рефлюксная болезнь
Клинические варианты хронического гастрита
Морфогенез хронического гастрита (каскад p.Carrea)
Пептическая язва желудка и 12-перстной кишки
Раздел 1. Функциональные билиарные расстройства
Первичная и вторичная профилактика.
Неотложная терапия осложнений.
Первичная и вторичная профилактика.
Воспалительные заболевания тонкой кишки
Неспецифические воспалительные заболевания кишечника
Клиническая классификация няк.
Особенности клинического течения няк.
Этиология, патогенез болезни Крона.
Особенности клинического течения болезни Крона.
Диагностика воспалительных заболеваний толстой кишки.
Лечение воспалительных заболеваний толстой кишки.
Прогноз для жизни, выздоровления и трудоспособности.
Хронические обструктивные заболевания легких
Классификая и примеры формулировки диагноза
Данные физикального обследования:
Недостаточность митрального клапана
Данные физикального обследования
Данные физикального обследования
Системная красная волчанка (скв)
II. Глюкокортикостероиды (преднизолон)
Узелковый периартериит (болезнь Кусмауля-Майера)
Острая почечная недостаточность
Хроническая почечная недостаточность
1. Хронические кровопотери различной локализации:
В12 и фолиево-дефицитные анемии.
Острый и хронический лимфолейкоз
Клинические, лабораторные и инструментальные критерии диагностики.
Райская классификация лимфогранулематоза
Содержание темы ишемическая болезнь сердца
Клиническая картина в зависимости от варианта.
1. Сердечным выбросом (сократимость миокарда, чсс, величина преднагрузки и др.)
2. Объемом циркулирующей крови
1.Активация сас (реализуется преимущественно через α1-адренорецепторов)
2.Активация рас (почечной и тканевой)
1.Активация ренин-ангиотензиновой системы
2.Угнетение калликреин-кининовой, простагландиновой и медуллипиновой систем.
Симптоматическая артериальная гипертензия
Классификация вторичной артериальнойгипертензии а. Почечные (12 - 15%)
Симптомы, которые позволяют заподозрить наличие реноваскулярной аг
После установления диагноза больному назначается лечение ГКС в высоких дозах или в средних -- при сочетании с циклофосфамидом [15]. В соответствии с рекомендациями ATS/ERS [15], достоверная оценка эффективности лечения может быть проведена не ранее чем через 3 мес. от начала терапии, окончательная -- через 6 мес. Это не означает, что следующий визит больного будет через 3 мес. после начала терапии. Весь период лечения должен проводиться постоянный мониторинг возможных побочных действий ГКС-терапии и лечения цитостатиками. Обследование больного (клиническое и спирометрию) необходимо проводить не реже 1 раза в 4 недели, а телефонный контакт -- 1 раз в 2 недели.
Через 3 мес. после начала лечения и далее в диагнозе необходимо указывать результат проводимой терапии -- фазу клинического улучшения, фазу стабилизации, фазу прогрессирования [15, 17]. Подчеркиваем, что эти формулировки имеют отношение только к оценке эффективности лечения, поскольку ИФА -- заболевание изначально прогрессирующее.
Что касается синдрома Хаммена -- Рича (ОИП), то пациенты с этой редкой формой ИИП обычно наблюдаются в практике реаниматолога, поскольку вследствие тяжести состояния они госпитализируются в отделение интенсивной терапии и реанимации и лечатся с диагнозом острого респираторного дистресс-синдрома. Исключение возможных причин ОРДС позволяет уверенно заподозрить идиопатический характер заболевания и назначить ГКС-терапию в адекватных дозах.
Идентификация НСИП, КОП, РБ-ИЗЛ, ДИП и ЛИП трудна, однако это не имеет существенного практического значения, поскольку все эти формы требуют единого подхода к лечению [5]. Если врач уверен, что обратившийся к нему пациент относится к группе больных ИИП и при этом нет оснований для диагноза ИФА, то диагноз одной из пяти вышеперечисленных форм пневмоний может быть установлен в предположительной форме, например: идиопатическая интерстициальная пневмония (неспецифическая), ЛН II степени. Больному необходимо назначить ГКС-терапию и направить его для уточнения диагноза в Институт фтизиатрии и пульмонологии или в областной пульмонологический центр.
В случаях, когда нет полной уверенности в отсутствии туберкулезного процесса, необходимо учитывать следующее. Пробная ГКС-терапия больных туберкулезом в течение короткого отрезка времени (10-12 дней) менее опасна, чем пробная терапия больных ИИП противотуберкулезными препаратами в течение нескольких недель, а то и месяцев. Быстрая положительная реакция на ГКС-терапию, что характерно для ИИП (за исключением ИФА), может снять проблему с диагнозом. С другой стороны, больной, госпитализированный в противотуберкулезный диспансер, автоматически попадает в группу риска по туберкулезу. В связи с этим, если у этого пациента впоследствии будет установлен диагноз ИИП, лечение ГКС необходимо сочетать с противотуберкулезным препаратом во избежание стероидного туберкулеза.
В заключение следует отметить, что эффективность лечения больных ИФА прежде всего зависит от сроков начала терапии: назначение противовоспалительных и цитостатических средств на ранней стадии заболевания существенно повышает эффективность лечения и улучшает прогноз. В связи с этим наиболее важной задачей в настоящее время является ранняя диагностика ИФА, что, в свою очередь, обусловливает необходимость повышения уровня знаний пульмонологов, терапевтов и рентгенологов об этом тяжелом заболевании.
Саркоидо
з - системный, относительно доброкачественный гранулематоз неизвестной этиологии, характеризующийся скоплением активированных Т-лимфоцитов (CD4+) и мононуклеарных фагоцитов с образованием несекретирующих эпителиоидно-клеточных неказеифицированных гранулем в пораженных органах. Преобладают легочные и внутригрудные проявления этого заболевания с вовлечением в процесс глаз, кожи, печени, селезенки и других органов и систем. Заболевание встречается во всем мире, поражая представителей обоих полов, всех рас и возрастов. Чаще болеют взрослые в возрасте до 40 лет, пик заболеваемости приходится на 20-29 лет. Распространенность саркоидоза колеблется от 1 до 40 случаев на 100 тыс. населения, в Украине - 3-4 на 100 тыс. населения, значительно чаще - в северных областях. Этиология Причины развития саркоидоза до сих пор остаются неизвестными, несмотря на возможности современной медицины. Известны следующие этиологические факторы, приводящие к образованию гранулем: 1) инфекционные (вирусы, микобактерии, грибы и др.); 2) продукты растений и животных (пыльца, споры, белки); 3) соединения металлов (алюминий, бериллий); 4) неорганическая пыль (кварц, тальк, силикон). Большинство современных концепций предполагают, что причиной возникновения саркоидоза нельзя считать один фактор. Это сочетание генетических, экологических, инфекционных и иммунологических причин, т.е. болезнь отражает иммунный воспалительный ответ на этиологический агент у генетически предрасположенных индивидуумов. Патогенез Главный признак саркоидоза - неказеифицированные эпителиоидные гранулёмы. Они состоят из эпителиоидных клеток, макрофагов и многоядерных гигантских клеток, окруженных Т-лимфоцитами хелперами и фибробластами без казеозного некроза. На ранних стадиях формирования гранулемы характеризуются скоплением иммунокомпетентных клеток - активированных Т-клеток и макрофагов в месте развивающегося воспаления, чаще всего - в легких. У большинства больных это Т-хелперы с CD4+ фенотипом, в редких случаях преобладают CD8+ лимфоциты. Эти клетки спонтанно выделяют интерферон-g и интерлейкин-2 (IL-2), а также другие цитокины. В дальнейшем саркоидные альвеолярные макрофаги ведут себя как универсальные секреторные клетки, выделяющие большое количество различных цитокинов, включая фактор некроза опухоли (TNF-α), IL-12, IL-15 и факторы роста. TNF-α считают ключевым цитокином, участвующим в формировании гранулемы при саркоидозе. Существует два механизма увеличения количества клеток в ткани, вовлеченной в воспалительный саркоидный процесс - миграция клеток из периферической крови в легкие и их пролиферация. Повышенное высвобождение цитокинов, образующихся в макрофагах (IL-1, IL-6, IL-8, IL-15, TNF-α), и хемокинов (МIP-α, IL-16) способствует образованию гранулемы и повреждению легкого. Повышенная продукция макрофагами фиброгенных цитокинов (TGF-α и связанные с ним цитокины, PDGF и IGF-1) приводит к развитию фиброза.
Клиническая картина
Саркоидоз - системное заболевание с возможным вовлечением в патологический процесс всех органов и систем организма, с наиболее частым поражением легких - более чем в 90% всех случаев. Моноорганный процесс, в большинстве случаев, не типичен для саркоидоза. Клиническая картина заболевания зависит от этнической принадлежности, длительности процесса, локализации, распространённости и активности гранулёматозного поражения. Из неспецифических конституциональных симптомов более чем у трети больных можно выявить слабость, недомогание, потерю массы тела, субфебрилитет, потливость. Утомляемость может быть очень выраженной, вплоть до неспособности работать. Одышка, сухой кашель, боли в грудной клетке встречаются примерно у половины больных с поражением легких. Могут также поражаться и дыхательные пути (гортань, трахея и бронхи), приводя к обструктивному синдрому и бронхоэктазам. Гиперреактивность дыхательных путей отмечается более чем у 20% больных. Другие нетипичные проявления включают в себя плевральный выпот, хилоторакс, пневмоторакс, утолщение и кальцинацию плевры, кальцинацию лимфатических узлов и образование полостей. Среди внелегочных поражений наиболее часто встречаются увеличение периферических лимфатических узлов (чаще шейные и паховые) и селезенки; узловатая эритема и ознобленная волчанка - при вовлечении кожи; аритмии и блокады разной степени - при поражении миокарда; увеит, нарушения проходимости слезных протоков - при вовлечении глаз; поражение основания мозга, вовлечение черепных нервов, гипоталамуса и гипофиза, а также объемные образования, периферическая нейропатия и нервно-мышечные расстройства - при саркоидозе ЦНС.
Классификая и примеры формулировки диагноза
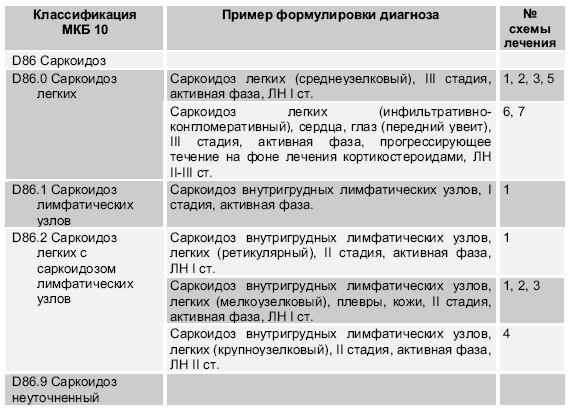
Клиническая классификация предусматривает клинико-рентгенологические стадии, фазу развития заболевания, характер течения и осложнения. В международной практике принято разделение внутригрудного саркоидоза на стадии, основанные на рентгенологической классификации К. Вурма (K. Wurm и соавт., 1958). Стадии болезни • Стадия 0. Нет изменений на рентгенограмме органов грудной клетки. • Стадия I. Внутригрудная лимфаденопатия, паренхима легких не изменена. • Стадия II. Внутригрудная лимфаденопатия с вовлечением паренхимы легких. • Стадия III. Патология легочной паренхимы без лимфаденопатии. • Стадия IV. Необратимый фиброз легких. Фазы развития заболевания • активная; • регрессии; • стабилизации. Характер течения заболевания • спонтанная регрессия; • без обострений; • рецидивирующее; • прогрессирующее. Осложнения • стеноз бронха; • ателектаз; • дыхательная и сердечная недостаточность; • осложнения, связанные с поражением других органов.
Диагностика
Диагностический процесс при саркоидозе предусматривает достижения четырёх целей: • обеспечить гистологическое подтверждение наличия заболевания; • определить протяжённость и тяжесть заболевания; • оценить течение заболевания - стабильное или прогрессирующее; • оценить целесообразность проведения лечения.
Физикальные методы обследования • Опрос - слабость, недомогание, субфебрилитет, потеря массы тела, потливость, одышка, сухой кашель, боли в грудной клетке. • Осмотр - физикальное обследование чаще всего малоинформативно и в легких случаях какой-либо патологии не определяется. В более тяжелых случаях над легкими может определяться притупление перкуторного тона, выслушиваются сухие хрипы, ослабленное дыхание. Из внелегочных поражений наиболее часто встречаются: увеличение периферических лимфатических узлов, аритмии и блокады различной степени при поражении миокарда, увеит, сухой кератоконъюнктивит (при вовлечении глаз), узловатая эритема, lupuspernio, макулопапулезные высыпания, подкожные узелки, изменения в области старых рубцов (при поражениях кожи), симптомы поражения основания мозга, черепно-мозговых нервов (особенно паралич лицевого нерва), гипоталамуса и гипофиза (при саркоидозе ЦНС), артралгии и артриты (особенно голеностопных, коленных, локтевых, лучезапястных суставов), а также спленомегалия, паротит, камни в почках.
Лабораторные исследования Обязательные • общий анализ крови - нормохромная анемия, лейкопения, ускорение СОЭ; • общий анализ мочи - без изменений; • общий белок и белковые фракции - диспротеинемия со снижением альбуминов и увеличением гаммаглобулинов; • сахар крови - в пределах нормы; • содержание в сыворотке крови кальция - повышение уровня; • печеночные и почечные пробы (АлАТ, АсАТ, ЩФ, креатинин, азот мочевины крови) - в пределах нормы; • исследование мокроты на микобактерии туберкулеза, грибы и другую патогенную микрофлору; • микробиологические и культуральные исследования биоптатов. При наличии показаний У больных без гистологически подтвержденного диагноза с целью дифдиагностики: • исследование бронхоальвеолярного лаважа на субпопуляции лимфоцитов - увеличения соотношения CD4+/CD8+ более чем в 3,5 раза; • исследование ангиотензинпревращающего фермента в сыворотке крови - увеличение более чем в 2 раза.
Инструментальные и другие методы диагностики Обязательные • прямая обзорная рентгенограмма органов грудной клетки - выявляет увеличение бронхопульмональных лимфатических узлов; очаговую диссеминацию; инфильтративно-конгломеративные, фиброзные и буллезно-дистрофические изменения; • ФБС с трансбронхиальной биопсией лимфатических узлов и/или лёгких - получение биоптатов со слизистой бронхов, лимфатических узлов, легких; • морфологическое и цитологическое исследование биоптатов - выявляет дискретную, компактную, неказеифицированнуюэпителиоидноклеточную гранулему; • функция внешнего дыхания и диффузионная способность легких - выявляет обструктивныенарушения, при прогрессировании могут доминировать смешанные и рестриктивные нарушения; • ЭКГ - аритмии и блокады разной степени. При наличии показаний Неинформативность бронхиальной и трансбронхиальной биопсий предусматривает поиск доступных мест для биопсии - периферические лимфатические узлы, кожа и др. Если это невозможно, необходимо проведение медиастиноскопии, видеоторакоскопической биопсии, трансторакальной пункции, аспирационной биопсии тонкой иглой и др. для обязательной морфологической верификации диагноза. КТ, МРТ - при диссеминированных, интерстициальных процессах, особенно при объемной патологии средостения и ЦНС с целью дифдиагностики и выбора оптимального места биопсии. УЗИ - при подозрении на вовлечение в процесс органов брюшной полости.
Консультации специалистов Обязательные: • офтальмолог - для исключения поражения саркоидозом глаз; • кардиолог - для исключения поражения саркоидозом миокарда; • невропатолог - для исключения поражения саркоидозом ЦНС. При наличии показаний • поскольку саркоидоз относится к мультисистемным заболеваниям, при подозрении на вовлечении любого органа необходима обязательная консультация соответствующего специалиста.
