ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 19.10.2024
Просмотров: 238
Скачиваний: 0
СОДЕРЖАНИЕ
Гастроэзофагеальная рефлюксная болезнь
Пептическая язва желудка и 12-перстной кишки
Дискинезии желчного пузыря и желчевыводящих путей
Воспалительные заболевания тонкой кишки
Неспецифические воспалительные заболевания кишечника
Идиопатический легочной фиброз
Классификая и примеры формулировки диагноза
3.4. Нитрофурановые соединения
3.5. Хинолины (производные 8-оксихинолина)
5. Улучшение почечного кровотока
6. Функциональная пассивная гимнастика почек
1. Хронические кровопотери различной локализации:
I. Нарушение образования импульса.
III. Комбинированные нарушения ритма:
II. Глюкокортикостероиды (преднизолон)
Дифференциально-диагностические характеристики болей в суставах
Изменения синовиальной жидкости при заболеваниях суставов
Крестцово-подвздошные сочленения
Физикальное обследование помогает выявить симптомы возможных осложнений.
Для кардиогенного шока характерны: холодная кожа серо-бледного цвета, покрытая липким потом (нарушение периферической циркуляции); олигоанурия (уменьшение мочеобразования); нитевидный пульс; уменьшение пульсового давления (менее 20-30 мм рт.ст.); снижение систолического АД (ниже 80 мм рт.ст.).
Могут наблюдаться симптомы острой левожелудочковой недостаточности: одышка, ортопноэ, влажные незвонкие мелкопузырчатые хрипы в легких.
Увеличенная печень, периферические отеки -- симптомы недостаточности кровообращения в большом круге.
При физикальном обследовании представляется возможным обнаружить бради-, тахикардию, экстрасистолию, мерцательную аритмию, пароксизмальную тахикардию.
Большое диагностическое значение приобретает выявление острой аневризмы (патологическая пульсация в прекардиальной области в четвертом межреберье слева от грудины), разрыва межжелудочковой перегородки (интенсивный систолический шум в нижней трети грудины с симптомами быстро нарастающей недостаточности кровообращения в малом и большом круге), разрыва или отрыва сосочковой мышцы (дующий систолический шум на верхушке сердца, иногда определяемый пальпаторно, в сочетании с нарастающим застоем в малом круге кровообращения).
На третьем этапе можно:
1. Поставить окончательный диагноз ИМ.
2. Уточнить его локализацию и распространенность (степень поражения миокарда).
3. Подтвердить или выявить нарушения ритма и проводимости.
4. Выявить новые осложнения (аневризма сердца, очаговое поражение почек при тромбоэмболии).
Поставить окончательный диагноз ИМ можно на основании сочетания признаков резорбционно-некротического синдрома и данных ЭКГ.
Резорбционно-некротический синдром выявляют по результатам общеклинического и биохимического исследований крови: лейкоцитоз со сдвигом лейкоцитарной формулы влево и анэозинофилия (не всегда) с первых часов заболевания; увеличение СОЭ с 3-5-го дня.
В настоящее время самым информативными методом диагностики ИМ служит определение в плазме крови сердечных тропонинов Т или I. При возникновении некроза миокарда уровень сердечных тропонинов повышается до диагностически значимого уровня не ранее, чем через 6 ч, поэтому для диагностики ИМ рекомендуется двукратное определение сердечных тропонинов: при поступлении больного в стационар и повторно через 6-9 ч.
Допустимо использование MB-КФК. Диагностически значимого уровня в плазме крови MB-КФК достигает через 6-9 ч после возникновения некроза миокарда, однако сохраняет повышенное значение только около 2-3 суток.
Еще одним биохимическим маркером некроза миокарда, используемым для диагностики инфаркта, служит миоглобин. Его преимущество -- быстрое повышение концентрации в плазме крови, которая достигает диагностического значения уже через 2 ч после возникновения ангинозного приступа. Однако миоглобин имеет существенный недостаток -- при высокой чувствительности он обладает низкой специфичностью.
ЭКГ.
У больных с ОКС ST (+) и у больных с ИМ ST(+) в период развивающегося ИМ и в начальный период острого ИМ (первые 6-12 ч заболевания) отмечают подъем сегмента ST в так называемых «прямых» отведениях (в этих отведениях в последующем будет формироваться патологический зубец Q) и реципрокное снижение ST в отведениях, при этом изменений комплекса QRS и формирования патологических зубцов Q пока еще не будет. Диагностически значимым считают подъем сегмента ST в точке J в 2 последовательных отведениях и более 0,2 мм (0,2 мВ) для мужчин и более 0,15 мм (0,15 мВ) для женщин в отведениях V2-V3 и более 0,1 мм (0,1 мВ) в других отведениях.
• В период острого ИМ в «прямых» отведениях ЭКГ резко снижается амплитуда зубца R и формируется патологический зубец Q, по амплитуде равный не менее 1/3 зубца R, а по длительности -- равный 0,04 с и более (ранее называвшийся «крупноочаговым» ИМ). Либо зубец R исчезает полностью и формируется патологический комплекс QS (ранее называвшийся трансмуральным ИМ; рис. 2).
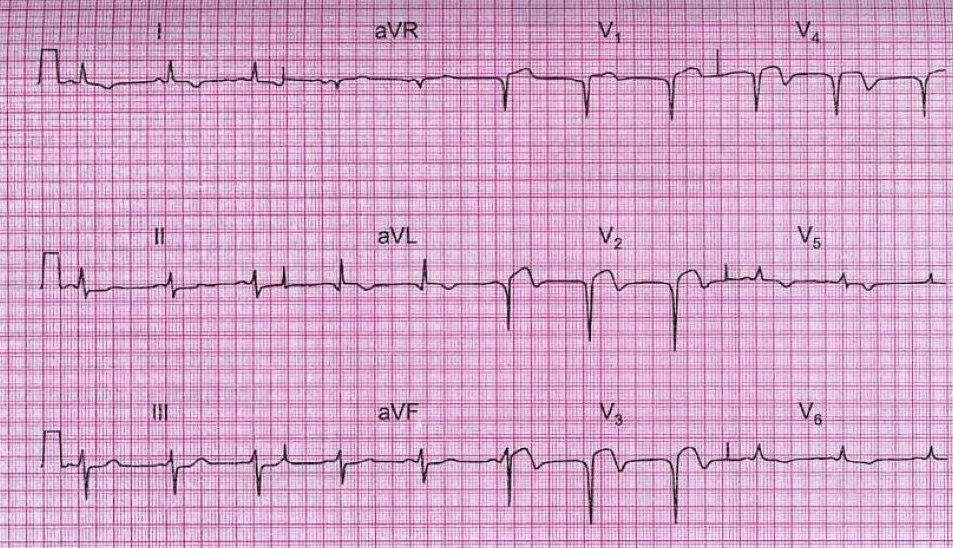
Рис. 2. Острый передний ИМ ST(+).
• Последующая эволюция ЭКГ при ИМ ST(+) сводится к возвращению сегмента ST к изоэлектрической линии и формированию в «прямых» отведениях отрицательного («коронарного») зубца Т.
• Для распространенного ИМ передней стенки левого желудочка, включая область верхушки, межжелудочковой перегородки и боковой стенки, характерны изменения ЭКГ в отведениях I, II, aVL и с V2 по V6; для инфаркта в области верхушки левого желудочка -- в отведениях V3-V4; при поражениях области межжелудочковой перегородки выявляют изменения в отведениях V1-V3; при инфаркте боковой стенки -- в отведениях I, aVL и V5, V6; для инфаркта нижней стенки характерны изменения -- в отведениях II, III и aVF.
На ЭКГ могут выявлять самые разнообразные нарушения ритма, встречающиеся при ИМ. По ЭКГ можно узнать впервые о нарушениях предсердно-желудочковой проводимости и проводимости по ножкам пучка Гиса, определить характер блокады.
Признаком, позволяющим предположить аневризму, является так называемая «застывшая» ЭКГ -- сохранение подъема сегмента ST в сочетании с комплексом QS в «прямых» отведениях, при этом может отмечаться «коронарный» зубец Т.
Ультразвуковое исследование (УЗИ) сердца -- важный дополнительный метод исследования у больных с ИМ. УЗИ позволяет выявить участки нарушения локальной сократимости миокарда левого желудочка (гипокинезия, акинезия), соответствующие зоне поражения, а также состояние сосочковых мышц и межжелудочковой перегородки, которые также могут поражаться при ИМ. Велико значение УЗИ сердца в оценке глобальной сократимости левого желудочка (величина фракции выброса левого желудочка), в оценке его формы, размеров, в распознавании таких осложнений, как образование тромбов в полостях сердца, разрывов миокарда, возникновении перикардита.
Рентгеноскопию органов грудной клетки рекомендуется проводить у всех больных с подозрением на ИМ либо с уже установленным диагнозом инфаркта. Рентгенография органов грудной клетки позволяет уточнить состояние легких, сердца. Особенно велико ее значение в диагностики начальных признаков застоя в малом круге кровообращения, которые еще не проявляются клинически.
Специальные методы диагностики.
1. Визуализация ИМ с помощью радиоактивных изотопов. Этот метод применяют, если затруднена диагностика ИМ с помощью ЭКГ, а исследование активности ферментов сыворотки крови невозможно или малоинформативно.
2. Селективная коронарография в остром периоде ИМ применяется, если планируется выполнение первичной ангиопластики и стентирования коронарных артерий.
Формулировка развернутого клинического диагноза ИМ должна отражать:
1. Характер течения (первичный, рецидивирующий, повторный).
2. Глубину некроза (ИМ с зубцом Q, или ИМ без зубца Q).
3. Локализацию ИМ.
4. Дату возникновения ИМ.
5. Осложнения (если они имелись): нарушения ритма и проводимости, острая сердечная недостаточность и др.
6. Фоновые заболевания -- атеросклероз коронарных артерий (если выполнялась коронароангиография, то указывается его тяжесть, распространенность и локализация), гипертоническая болезнь (при ее наличии) и ее стадия, сахарный диабет и др.
Начало формы
Нарушения ритма и проводимости
(Материал подготовила доц. Шалаева И. В.)
Под термином «нарушения ритма сердца» понимают аритмии и блокады сердца.Аритмии - это нарушение частоты, регулярности и последовательности сердечных сокращений. Нарушения проведения возбуждения вызывают развитие блокад сердца.
Актуальность темы.
Нарушения сердечного ритма являются одним из наиболее распространенных видов нарушений, их частота не поддается точной оценке. Преходящие нарушения ритма встречаются у большинства здоровых людей. При возникновении болезней внутренних органов возникают условия для развития нарушений сердечного ритма. При ряде патологий нарушения ритма становятся иногда основным проявлением в клинической картине заболевания, например, при тиреотоксикозе, ИБС. Аритмии так же являются осложнением течения многих сердечно-сосудистых заболеваний.
Современные представления о патогенезе аритмии.
Все аритмии являются результатом изменения основных функций сердца: автоматизма, возбудимости и проводимости. Они развиваются при нарушении формирования потенциала действия клетки и изменении скорости его проведения в результате изменения калиевых, натриевых и кальциевых каналов. Нарушение активности калиевых, натриевых и кальциевых каналов зависит от симпатической активности, уровня ацетилхолина, мускариноподобных М2-рецепторов, АТФ.
Механизмы нарушения ритма сердца:
1.Нарушения образования импульса:
- нарушения автоматизма синусового узла (СУ);
- аномальный автоматизм и триггерная активность (ранняя и поздняя деполяризация).
Эктопические очаги автоматической активности (аномальный автоматизм) могут находиться в предсердиях, коронарном синусе, по периметру атриовентрикулярных клапанов, в АВ-узле, в системе пучка Гиса и волокон Пуркинье. Возникновению эктопической активности способствует снижение автоматизма СУ (брадикардия, дисфункция, синдром слабости синусового узла (СССУ)).
2. Нарушения проведения импульса. Нарушения проведения импульса могут возникнуть на любых участках проводящей системы сердца. Блокада на пути проведения импульса проявляется асистолией, брадикардией, синоатриальной, АВ- и внутрижелудочковыми блокадами. При этом создаются условия для кругового движенияre-entry.
3. Циркуляция волны возбуждения (re-entry). Для формированияre-entryнеобходимо наличие замкнутого контура проведения, однонаправленной блокады в одном из участков контура и замедленное распространение возбуждения в другом участке контура. Импульс медленно распространяется по колену контура с сохраненной проводимостью, совершает поворот и входит в колено, где имелась блокада проведения. Если проводимость восстановлена, то импульс, двигаясь по замкнутому кругу, возвращается к месту своего возникновения и вновь повторяет свое движение. Волныre-entryмогут возникать в синусовом и АВ-узлах, предсердиях и желудочках, при наличии дополнительных проводящих путей и в любом участке проводящей системы сердца, где может появиться диссоциация проведения возбуждения. Этот механизм играет важную роль в развитии пароксизмальных тахикардий, трепетания и мерцания предсердий.
4. Сочетания этих изменений.
Триггерная активность. При триггерной активности происходит развитие следовой деполяризации в конце реполяризации или начале фазы покоя. Это связано с нарушением трансмембранных ионных каналов.
В развитии аритмий, возникающих при различных заболеваниях и состояниях, важную роль играют экзогенные и эндогенные факторы:
1.психосоциальный стресс,
2.нейровегетативный дисбаланс, с преобладанием активности симпатического или парасимпатического отделов вегетативной нервной системы,
3.токсические воздействия (алкоголь, никотин, наркотические вещества, лекарственные препараты, промышленные яды и др.),
4.заболевания внутренних органов.
Этиология нарушений ритма сердца.
1.Поражения миокарда любой этиологии: атеросклероз коронарных артерий, миокардиты, дилатационная и гипертрофическая кардиомиопатии, пороки сердца, сахарный диабет, заболевания щитовидной железы, климакс, амилоидоз, саркоидоз, гемохроматоз, гипертрофии миокарда при артериальной гипертензии и хроническом легочном сердце, интоксикации (алкоголем, никотином, лекарственными препаратами, промышленными веществами (ртуть, мышьяк, кобальт, хлор- и фосфорорганические соединения), закрытые травмы сердца, инволютивные процессы при старении.
2.Поражения СУ и проводящей системы сердца врожденного и приобретенного генезов.
3.Пролапс клапанов сердца.
4.Опухоли сердца (миксомы и др.).
5.Заболевания перикарда: перикардиты, плевроперикардиальные спайки, метастазы в перикард и др.
6.Электролитные нарушения (нарушения баланса калия, кальция, натрия, магния).
7.Механические раздражения сердца (катетеризация, ангиография, операции на сердце).
8.Рефлекторные влияния со стороны внутренних органов при глотании, натуживании, перемене положения тела и т.д.
9.Нарушения нервной регуляции сердца (синдром вегетативной дистонии, органические поражения ЦНС)
10.При стрессе (с развитием гиперадреналинемии, гипокалиемии, стресс-ишемии).
11.Идиопатические нарушения сердечного ритма.
Классификация аритмий.
Аритмии делятся на наджелудочковые и желудочковые. Существует большое количество классификаций нарушений сердечного ритма. Наиболее удобной в практическом применении является классификация, предложенная М.С. Кушаковским, Н.Б. Журавлевой в модификации А.В. Струтынского и соавт:

