ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 19.10.2024
Просмотров: 208
Скачиваний: 0
СОДЕРЖАНИЕ
Гастроэзофагеальная рефлюксная болезнь
Пептическая язва желудка и 12-перстной кишки
Дискинезии желчного пузыря и желчевыводящих путей
Воспалительные заболевания тонкой кишки
Неспецифические воспалительные заболевания кишечника
Идиопатический легочной фиброз
Классификая и примеры формулировки диагноза
3.4. Нитрофурановые соединения
3.5. Хинолины (производные 8-оксихинолина)
5. Улучшение почечного кровотока
6. Функциональная пассивная гимнастика почек
1. Хронические кровопотери различной локализации:
I. Нарушение образования импульса.
III. Комбинированные нарушения ритма:
II. Глюкокортикостероиды (преднизолон)
Дифференциально-диагностические характеристики болей в суставах
Изменения синовиальной жидкости при заболеваниях суставов
Крестцово-подвздошные сочленения
Клиническая картина. В12-дефицитная анемия развивается относительно медленно и может быть малосимптомной. Клинические признаки анемии неспецифичны: слабость, быстрая утомляемость, одышка, головокружение, сердцебиение. Кожные покровы бледные, склеры - субиктеричны. Есть признаки глоссита - язык с участками воспаления и атрофии сосочков, лакированный язык. Может быть увеличение селезенки и печени.
У больных мегалобластной анемией, обусловленной дефицитом витамина В12, появляютсяпризнаки фуникулярного миелоза:вялость в ногах, ощущение холода, чувство ползания мурашек, онемение конечностей, нарушение чувствительности; при тщательном опросе эти симптомы выявляются практически у всех больных. Изредка нарушается функция тазовых органов, развивается атрофия мышц, изменения обоняния и вкуса. Фуникулярный миелоз возможен уже при В12-дефицитной анемии легкой степени, что затрудняет его диагностику. Тяжелая В12-дефицитная анемия сопровождается галлюцинациями, судорожными припадками, коматозным состоянием.
Клиническая картина фолиеводефицитной анемиипрактически не имеет характерных особенностей - больных беспокоит быстрая утомляемость, сердцебиение. При осмотре обнаруживают бледность кожи и слизистых оболочек, ногтей, ярко-красный язык. Признаки поражения желудочно-кишечного тракта и нервной системы отсутствуют.
Основными критериямимиВ12-дефицитной анемии являютсяследующие:
- высокий цветовой показатель;
- макроцитоз, мегалоцитоз;
- эритроциты с остатками ядер (тельца Жолли, кольца Кэбота);
- ретикулоцитопения;
- гиперсегментация нейтрофилов;
- лейкопения (нейтропения);
- тромбоцитопения;
- повышение содержания железа в сыворотке;
- мегалобластическое кроветворение в костном мозге;
- неврологические нарушения и психические расстройства.
Подозрение на дефицит фолиевой кислоты возникает при выявлении в гемограмме гиперхромной (макроцитарной) анемии с нормальным или низким количеством ретикулоцитов при отсутствии изменений в количестве гранулоцитов и тромбоцитов. Выявление характерной картины мегалобластного кроветворения позволяет с 50% степенью вероятности говорить о дефиците фолиевой кислоты. Решающий метод диагностики - определение фолиевой кислоты в эритроцитах. В норме ее содержание колеблется от 100 до 450 нг/л. При фолиеводефицитной анемии содержание фолиевой кислоты в эритроцитах снижается.
На этапе синдромной диагностики основным методом является исследование костного мозга, при котором выявляется мегалобластический эритропоэз. Данное исследование должно проводиться до назначения цианокобаламина. При невозможности выполнить диагностическое исследование костного мозга (отказ больных и др.) допустимо пробное назначение цианокобаламина с последующим обязательным исследованием количества ретикулоцитов через 3-5 дней (не позже), приобретающим диагностическое значение. Если анемия связана с дефицитом витамина В12, то под влиянием нескольких инъекций препарата происходит трансформация мегалобластического кроветворения в нормобластическое, что отражается в периферической крови значительным увеличением количества ретикулоцитов по сравнению с исходным (ретикулоцитарный криз).
Лечение.Терапия В12- и фолиеводефицитной анемии направлена на устранение причины, вызвавшей развитие мегалобластной анемии. Это прежде всего коррекция питания, отмена препаратов, «виновных» в развитии мегалобластной анемии, дегельминтизация, лечение других заболеваний, явившихся причиной мегалобластной анемии. Доза витамина В12составляет 400-500 мкг/сут; введение одномоментно ударных доз (1000 мкг и более) неэффективно, так как большое количество витамина В12не может связаться с белками крови и выводится с мочой. Для восстановления запасов витамина В12(5мг) необходимо ввести 6-10 мг оксикобаламина или 15-30 мг цианокобаламина; для оксикобаламина курс лечения составляет 2 нед., для цианокобаламина - 4 нед. Эквивалентная доза оксикобаламина задерживается в организме на 70-80%, цианокобаламина - на 30 %. Терапия витамином В12может быть проведена в виде однократного курса до коррекции анемии, а затем прекращена, если устранен этиологический фактор. Во всех случаях дозы и длительность курса подбираются индивидуально и зависят от причины и выраженности клинических проявлений. Неэффективность терапии витамином В12 - свидетельство неправильного диагноза и сигнал к продолжению диагностического поиска. В процессе лечения оценивают его эффективность. Развитие ретикулоцитарного криза на 3-4 день лечения с максимальными цифрами на 6-10 день, а также нормализация количества ретикулоцитов к 20 дню свидетельствуют об эффективности терапии. Улучшение показателей крови с конца первой недели, нормализация костномозгового кроветворения к 4 дню, уменьшение неврологической симптоматики с 3-го дня терапии тоже могут служить критерием эффективности терапии.
Лечение фолиеводефицитной анемиипроводят фолиевой кислотой в дозе 1-5 мг/сут внутрь в течение 3-4 нед. и более; при синдроме мальабсорбции доза увеличивается до 15 мг/сут. Критерии эффективности: увеличение количества ретикулоцитов на 2-4 день с максимальным повышением на 7 день; нормализация уровня гемоглобина после 2-6 нед. лечения. Нормализация костно-мозгового кроветворения и переход на нормобластный тип происходит уже через 24-48ч от начала терапии.
При условии своевременного начала адекватного лечения исход при обоих видах мегалобластной анемии (В12, и фолиеводефицитной) благоприятный.
Профилактика рецидивов. Существуют и другие рекомендации по профилактике рецидивов В12-дефицитной анемии. Так, консолидацию ремиссии проводят введением витамина В12в суточной дозе, которая использовалась ранее во время курса лечения, на протяжении 2 мес. 1 раз в неделю, а затем пожизненно (или в течение нескольких лет) 1 раз в полгода при сохраняющейся причине анемии.
Впрофилактике дефицита фолиевой кислотынуждаются беременные женщины, а также пациенты, принимающие препараты, способные нарушать метаболизм фолиевой кислоты. Для профилактики фолиеводефицитной анемии используют препараты фолиевой кислоты в дозе 5 мг/сут.
Острый коронарный синдром
(Материал подготовил доц. Фоменко П. Г.)
Теоретические вопросы темы:
Определение понятия,номенклатура.
Этиология, патогенез.
Клиническая картина в зависимости от варианта.
Осложнения.
Диагностика.
Роль ЭКГ в выявлении нарушения ритма сердца, инфаркта миокарда и его разновидности, нестабильной стенокардии.
Дифференцированное лечение в зависимости от клинических проявлений.
Прогноз для жизни, выздоровления и трудоспособности.
Первичная и вторичная профилактика.
Содержание темы
Понятием острый коронарный синдром (ОКС) эксперты ACC (American College of Cardiology)/AHA (American Heart Association) и ESC (European Society of Cardiology) обозначают «группу состояний, развивающихся при острой ишемии миокарда». ОКС обычно (но не всегда) причинно связан с атеросклеротическим поражением коронарных артерий, часто обусловлен процессом разрушения атеросклеротической бляшки с последующим каскадом патологических процессов, уменьшающих коронарный кровоток.
Номенклатура ОКС. Пациенты с ОКС могут иметь элевацию сегмента ST на ЭКГ, либо не иметь ее. Большинство больных с ОКС с элевацией сегмента ST в последующем имеют инфаркт миокарда (ИМ) с зубцом Q (широкая стрелка), меньшая часть может иметь ИМ без зубца Q (узкая стрелка). Лица с ОКС без элевации ST могут иметь либо нестабильную стенокардию, либо ИМ без зубца Q (широкие стрелки), лишь небольшая часть из них имеет ИМ с зубцом Q (узкая стрелка) (адаптировано из АСС/АНА, 2007) (рис. 1).
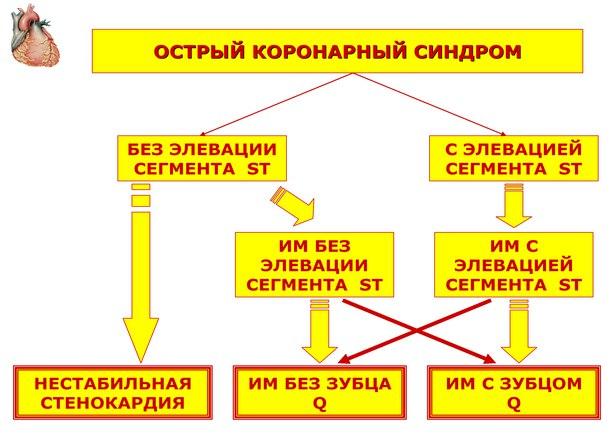
Рис. 1. Номенклатура ОКС.
ОКС не является окончательным нозологическим диагнозом, он служит диагнозом первого контакта врача с пациентом, имеющим клиническую и ЭКГ-картину острой коронарной недостаточности. В связи с этим диагноз «ОКС» правомочен для врача скорой помощи, врача приемного отделения стационара и для врача отделения неотложной кардиологии в первые часы госпитализации.
В дальнейшем по мере накопления информации (как клинической, так и лабораторно-инструментальной) диагноз «ОКС» должен трансформироваться в диагноз «нестабильная стенокардия» (НС), «ИМ без подъема сегмента ST», «ИМ с подъемом сегмента ST» или в какой-либо другой нозологический диагноз, отражающий имеющуюся сердечно-сосудистую патологию (рис. 1).
Этиология и патогенез.
Причиной возникновения ОКС служит атеротромбоз в коронарном бассейне вследствие разрыва, трещины или эрозии нестабильной атеросклеротической бляшки.
Это повреждение атеросклеротической большинства больных в основе ОКС как с подъемом сегмента ST, так и без подъема сегмента ST лежат общие патофизиологические процессы, являющиеся проявлением атеротромбоза в коронарном бассейне вследствие разрыва, трещины или эрозии нестабильной атеросклеротической бляшки. Это повреждение атеросклеротической бляшки приводит к активации тромбоцитов и запускает каскад коагуляции, в результате чего в месте поврежденной атеромы образуется тромб, при этом размеры тромба могут быть различными.
Четыре этапа интракоронарного тромбообразования.
1.Высвобождение тканевого фактора из места повреждения сосуда.
2.Каскадная активация факторов коагуляции (VII, VIIa, X, IX, Xa, IXa) образование тромбина из протромбина образование фибрина из фибриногена. Тромбин, кроме стимуляции образования фибрина, является мощным фактором активации, агрегации и адгезии тромбоцитов.
3.Адгезия, активация и агрегация тромбоцитов. Первичный тромбоцитарный тромб. Тромбоциты высвобождают биологически активные субстанции, в еще большей степени усиливающие активность тромбоцитов, препятствующие лизису тромба (ингибитор активатора плазминогена -- PAI-1), а также способствующие вазоконстрикции (тромбоксан А2).
4.Окончательное формирование фибриново-тромбоцитарного тромба. Дистальная эмболизация. Образующиеся под действием тромбина фибриновые нити формируют сетевидную структуру, укрепляющую исходно рыхлый первичный тромбоцитарный тромб. Фрагменты тромба и тромбоцитарные агрегаты могут отделяться от основной его структуры и эмболизировать.
У больных с ОКС без подъема сегмента ST (ОКС ST(-)) тромб носит характер пристеночного, не окклюзирующего полностью просвет коронарной артерии и состоящий преимущественно из тромбоцитов, связанных между собою нитями фибрина, так называемый «белый тромб». Поэтому при возникновении ОКС ST(-) развивается ишемия в основном субэндокардиальных зон миокарда левого желудочка, что отражается на ЭКГ в виде депрессии сегмента ST. В последующем в этих зонах субэндокардиальной ишемии миокарда может развиваться некроз, что отражается на ЭКГ формированием характерного негативного равнобедренного зубца Т (так называемого «коронарного»), т. е. формируется ИМ без зубца Q.
У больных с ОКС и с подъемом сегмента ST (ОКС ST(+)) тромб полностью окклюзирует просвет коронарной артерии, при этом в состав тромба входит большое количество эритроцитов, так называемый «красный тромб». Вследствие этого при возникновении ОКС ST(+), развивается трансмуральная ишемия обширных зон миокарда левого желудочка, что отражается на ЭКГ в виде подъема сегмента ST. В дальнейшем в этих зонах развивается необратимое повреждение кардиомиоцитов (некроз), что проявляется на ЭКГ появлением патологических зубцов Q или QS, т. е. формируется ИМ с зубцом Q.
Клиническая картина в зависимости от варианта.
ОКС без подъема сегмента ST(ОКС ST(-)) включает две нозологические формы:
1.Нестабильную стенокардию (НС);
2.ИМ без подъема сегмента ST (ИМ ST(-)).
НС -- это одна из клинических форм ИБС, характеризующаяся развитием острой ишемии миокарда, тяжесть и продолжительность которой недостаточна для возникновения некроза миокарда. Нестабильная стенокардия проявляется типичными болями в грудной клетке, во время которых на ЭКГ отмечают признаки ишемии миокарда в виде стойкой либо преходящей депрессии сегмента ST, инверсии, сглаженности или псевдонормализации зубца Т, однако в плазме крови отсутствует повышение уровня биохимических маркеров некроза миокарда (сердечных тропонинов I или Т либо МВ-КФК). Необходимо подчеркнуть, что вне приступа болей ЭКГ может быть нормальной.
Основной жалобой больных с НС являются типичные ангинозные боли в грудной клетке, локализующиеся чаще всего в области сердца. В соответствии с клинической картиной нестабильной стенокардии, выделяют следующие ее клинические варианты:
1. Впервые возникшая стенокардия напряжения. Под этим термином понимают стенокардию напряжения, возникшую в течение последнего 1 месяца и имеющую тяжесть не ниже III ФК по классификации Канадского сердечно-сосудистого общества.

