ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 660
Скачиваний: 0
СОДЕРЖАНИЕ
2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
3)Враховуючи розповсюдження амілоїдозу,
Грануляційна тканина (макро і мікроскопія)
Класифікація ексудативного запалення
Морфологічна характеристика склеромної гранульоми.
Механізми розвитку реакцій гіперчутливості
Порівняльна характеристика критеріїв злоякісності і доброякісності
Диференційні ознаки доброякісних і злоякісних пухлин
1.Пухлини нейроепітеліальної тканини:
Хронічні лейкози лімфоцитарного походження
Некласичні прояви крупозної пневмонії:
Загальні прояви крупозної пневмонії:
Особливості бронхопневмоній залежно від віку хворих:
Морфологічні особливості залежно від виду інфекційного агента:
Патоморфологічна характеристика
Патоморфологічна характеристика
Патоморфологічна характеристика
Типові патоморфологічні зміни при бронхоектазах:
Патоморфологічна характеристика
Варіанти розвитку емфіземи легень:
1. Легенева (дихальна) недостатність.
3. Хронічна правошлуночкова серцева недостатність.
Патоморфологічна характеристика
Патоморфологічна характеристика
Класифікація Клініко-анатомічна класифікація раку легені:
Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
Патоморфологічна характеристика Морфологічні форми езофагіту:
Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
Мікроскопічні форми раку стравоходу:
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика
IV. За морфологічними змінами:
115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
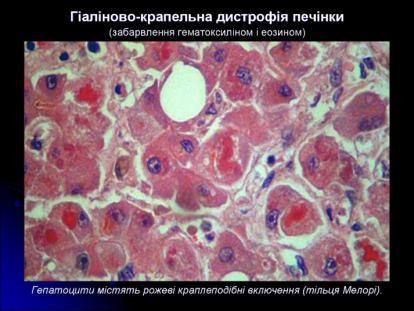
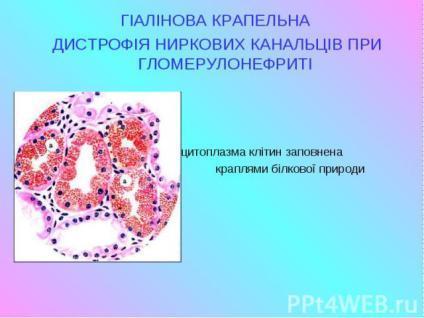
Дистрофії. Білкові паренхіматозні дистрофії. Гіаліново-крапельна дистрофія. Визначення. Механізм розвитку. Морфологічна характеристика. Наслідки.
Гіаліново-крапельна дистрофія. Характеризується утворенням у цитоплазмі великих гіаліноподібних білкових крапель, які зливаються між собою, заповнюючи цитоплазму клітини. Найчастіше зустрічається в нирках рідко – в печінці, інших залозистих органах, а в поодиноких випадках – у м’язовій тканині (особливо в міокарді). У зв’язку з безповоротною денатурацією цитоплазматичного білку вона необоротна й закінчується коагуляційним некрозом клітини. Клінічно характеризується різко вираженою недостатністю органу.
Механізм розвитку
В нирках вона розвивається при підвищенні проникливості для білкових сполук клубочкового апарату. При цьому відбувається глибока денатурація ліпопротеїдів цитоплазми з випадінням грубої дисперсної фази внаслідок втрати білками гідрофільних властивостей, або резорбція й патологічна інфільтрація клітин грубодисперсними білками (парапротеїнами), що надходять з током крові.Досить часто при нефротичному синдромі.
В печінці алкогольний гіалін (тільця Малорі). Розвивається при алкогольному гепатиті, первинному біліарному цирозі печінки , хворобі Вільсона-Конавалова.
Морфологічна характеристика
Макроскопічні зміни: ззовні органи, як правило, без змін.
Мікроскопічні зміни: накопичення гіалінових крапель у цитоплазмі клітин, при цьому відбувається деструкція органоїдів.
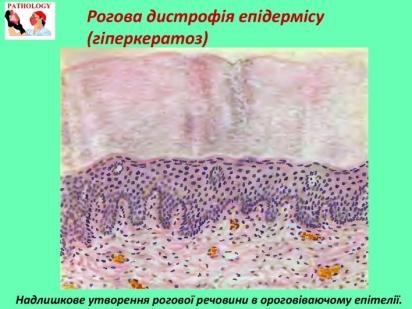
Дистрофії. Білкові паренхіматозні дистрофії. Рогова дистрофія. Визначення. Механізм розвитку. Морфологічна характеристика. Наслідки.
Рогова дистрофія,або патологічне зроговіння.При цьому виді дистрофії спостерігається надлишкове утворення рогової речовини в клітинах, в яких вона утворюється і в нормі (наприклад, іхтіоз, гіперкератоз), або там, де в нормі утворення рогової речовини відсутнє (наприклад, зроговіння слизової оболонки — лейкоплакія).
Види рогової дистрофії:
1) гіперкератоз – збільшення утворення рогової речовини в клітинах, в яких вона утворюється в нормі (природжений гіперкератоз всієї шкіри називають іхтіозом);
2) гіпокератоз – зменшення утворення рогової речовини в клітинах, в яких вона утворюється в нормі;
3) паракератоз – утворення рогової речовини нехарактерного складу в клітинах, в яких вона утворюється в нормі;
4) патологічне зроговіння – утворення рогової речовини в клітинах тканин, в яких вона в нормі відсутня (зазвичай в епітелії слизових оболонок, а також у клітинах деяких пухлин епітеліального походження – папілома, плоскоклітинний рак).
Механізм розвитку
Рогова дистрофія розвивається в зв’язку з надмірним, порушеним або зменшеним синтезом кератину в епідермісі шкіри або патологічним його синтезом в епітелії слизових оболонок. Вона виникає при білковій, мінеральній (цинк, кальцій, фосфор, йод) і вітамінній (гіповітаміноз А, пелагра) недостатності, хронічних неінфекційних, інфекційних і паразитарних хворобах, що супроводжуються запаленням шкіри, фізичних і хімічних впливах на шкіру, іноді – при спадкових хворобах (іхтіоз) і в пухлинах (папіломи, канкроїд).
Морфологічна характеристика
Макроскопічно
При гіперкератозі реєструється підвищене злущування рогових лусочок, або ж мозолеподібне потовщення шкіри, часто з грубими складками й тріщинами. Шкіра втрачає еластичність, стає щільною, сухою, шорсткою та жорсткою; поверхня розрізу – біла, блискуча (салоподібна). При вогнищевому ураженні знаходять зроговілі, сірувато-білі утворення, подібні до папілом.
При патологічному зроговінні на слизових оболонках виникають різного розміру вогнища зроговілого епітелію в вигляді тяжів і бляшок (горбків) сіро-білого кольору, що виступають над поверхнею слизової оболонки (лейкоплакія).
Мікроскопічно
При гіперкератозі :
потовщення епідермісу в результаті гіперплазії клітин мальпігієвого шару й надмірного накопичення рогової речовини.
В слизових оболонках шкіряного типу і в епідермісі шкіри можлива поява сосочкоподібних потовщень внаслідок гіперплазії шару шипуватих клітин і подовження шипуватих відростків (акантоз).
При гіпокератозі та паракератозі :
виражена атрофія зернистого шару шкіри.
Роговий шар рихлий з дискомплексованими клітинами, що мають палочкоподібні ядра.
При патологічном зроговінні :
-
метаплазію однорядного секреторного епітелію в багаторядний зроговілий плоский епітелій.
Наслідки
Рогова дистрофія – процес оборотний, але новонароджені тварини з іхтіозом як правило гинуть в перші дні життя. Часто ускладнюється вторинною інфекцією, а лейкоплакія може стати джерелом розвитку пухлин (папілом, рідше – раку).

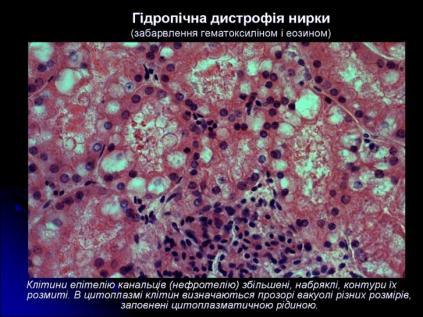
Дистрофії. Білкові паренхіматозні дистрофії. Гідропічна дистрофія. Визначення. Механізм розвитку. Морфологічна характеристика. Наслідки.
Цей вид дистрофії називається ще водянковою, або вакуольною. Найчастіше спостерігається в епітелії шкіри й ниркових канальців, клітинах печінки, м'язових і нервових клітинах. Характеризується появою в клітині вакуолей, які заповнені цитоплазматичною рідиною.
Механізм розвитку
Розвивається внаслідок гіпоксії тканин у зв’язку зі звільненням і затримкою в клітині зв’язаної води та надходженням води з тканинної рідини, крові й лімфи внаслідок підвищення колоїдно-осмотичного тиску й порушення проникливості клітинних мембран.
В нирках зумовлена ураженням гломерулярного фільтра, в печінці при гепатитах.
Морфологічна характеристика
Макроскопічно несуттєві зміни , звичайно ця дистрофія виявл. при мікроскопічному дослідженні.
Мікроскопічно
-
Клітини збільшені в об’ємі
-
Цитоплазма заповнена вакуолями з прозорою рідиною
-
Ядро зміщене на периферію, іноді у ньому з’являються вакуолі або воно зморщується.
-
Клітина перетворюється на балони, заповнені рідиною, в якій плаває пухиревидне ядро.
Наслідки – фокальний/тотальний колікваційний некроз (балонна дистрофія).
Дистрофії. Жирові паренхіматозні дистрофії. Визначення. Причини. Класифікація. Механізм розвитку. Морфологічна характеристика. Наслідки.
Паренхіматозні жирові дистрофії - це структурні прояви порушення обміну цитоплазматичних ліпідів, які можуть виражатися в накопиченні жиру у вільному стані в клітинах, де він присутній і в нормі,в появі ліпідів там, де вони зазвичай не зустрічаються, і в синтезі жирів незвичайного хімічного складу.
Причини
-
Тканинна гіпоксія
-
Важкі або тривалі за перебігом інфекції
-
Інтоксикації
-
Авітамінози, нераціональне харчування
Класифікація
-
Набуті
-
Спадкові (системні ліпідози)
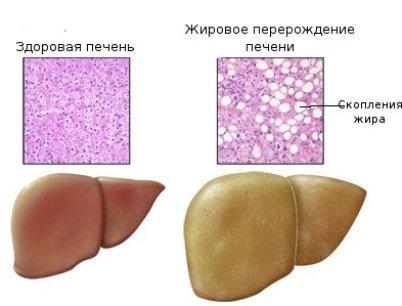
Жирова дистрофія печінки проявляється різким збільшенням вмісту і зміною складу жиру в гепатоцитах. У клітинах печінки спочатку з'являються гранули ліпідів (пиловидне ожиріння), потім дрібні краплі (дрібнокрапельне ожиріння), які в подальшому зливаються у великі краплі (крупнокрапельне ожиріння) або в одну жирову вакуоль, яка заповнює всю цитоплазму і відсуває ядро на периферію. Змінені таким чином печінкові клітини нагадують жирові. Частіше відкладення жиру в печінці починається на периферії, рідше - в центрі часточок; при значно вираженій дистрофії ожиріння клітин печінки має дифузний характер.
Макроскопічно печінка при жировій дистрофії
-
Збільшена
-
Недокрівна
-
Тістоподібної консистенції
-
Має жовтий або охряно-жовтий колір, з жирним блиском на розрізі.
-
При розрізі на лезі ножа і поверхні розрізу видно наліт жиру.
Причини жирової дистрофії печінки:
1) Збільшення мобілізації жиру в жировій тканині, що призводить до збільшення кількості жирних кислот, які досягають печінки, наприклад, при голодуванні і цукровому діабеті;
2) коли швидкість перетворення жирних кислот в тригліцериди в клітині печінки збільшена через підвищену активність відповідних ферментних систем. Це - головний механізм впливу алкоголю, який є потужним стимулятором ферментів.
3) коли зменшене окислення тригліцеридів до ацетил-КоА і кетонових тіл в органах, наприклад, при гіпоксії, і принесений потоком крові і лімфи жир не окислюється - жирова інфільтрація;
4) коли синтез білків-акцепторів жирів недостатній. Таким шляхом виникає жирова дистрофія печінки при білковому голодуванні і при отруєнні деякими гепатотоксинами, наприклад, чотирьоххлористим вуглецем і фосфором.
Типи жирової дистрофії печінки:
a. Гостра жирова дистрофія печінки . При гострій жировій дистрофії печінки тригліцериди накопичуються в цитоплазмі як маленькі, обмежені мембраною вакуолі (дрібнокрапельна жирова дистрофія печінки).
b. Хронічна жирова дистрофія печінки. Може виникати при хронічному алкоголізмі, недоїданні та при отруєнні деякими гепатотоксинами. Жирові краплі в цитоплазмі з'єднуються, формуючи значно більші вакуолі (крупнокрапельна жирова дистрофія печінки).
Жирова дистрофія міокарда характеризується накопиченням тригліцеридів в міокарді.
Причини жирової дистрофії міокарда:
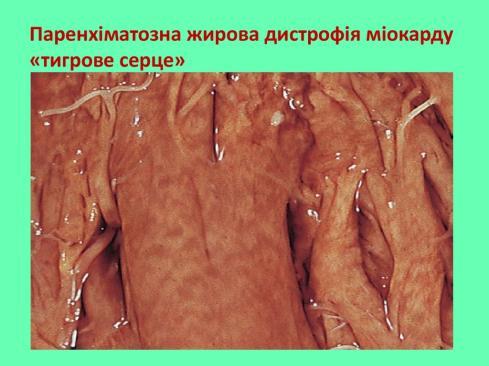
- Хронічні гіпоксичні стани, особливо при вираженій анемії. При хронічній жировій дистрофії жовті смуги чергуються з червоно-коричневими ділянками («тигрове серце»). Клінічні ознаки в основному не дуже виражені.
- Токсичне ураження, наприклад, дифтеритический міокардит, викликає гостру жирову дистрофію.
Макроскопічно :
-
серце в'яле
-
дифузне жовте забарвлення
-
серце виглядає збільшеним в обсязі, камери його розтягнуті.
Мікроскопічно:
-
Більшість мітохондрій розпадається
-
поперечна смугастість волокон зникає
-
поява в м'язових клітинах дрібненьких жирових крапель (пиловидне ожиріння). При наростанні змін краплі (дрібнокрапельне ожиріння) повністю заміщають цитоплазму. Процес має вогнищевий характер і спостерігається в групах м'язових клітин, розташованих за ходом венозного коліна капілярів і дрібних вен, частіше субендо-і субепікардіально.
-
ТИГРОВЕ СЕРЦЕ
У нирках при жировій дистрофії
Макроскопічно:
-
вони збільшені
-
в'ялі (при поєднанні з амілоїдозом щільні)
-
кіркова речовина набрякла, сіра з жовтим крапом, помітним на поверхні та розрізі.
Механізм розвитку жирової дистрофії нирок пов'язаний з інфільтрацією епітелію ниркових канальців жиром при ліпемії і гіперхолестеринемії (нефротичний синдром), що веде до загибелі нефроцитів.
Наслідки
-
Залежать від глибини процесу
-
Оборотна якщо вона не супроводжується грубою поломкою клітинних структур
-
Глибоке порушення обміну клітинних ліпідів в більшості випадків закінчується смертю клітини.

Дистрофії. Вуглеводні паренхіматозні дистрофії. Визначення
Причини. Класифікація. Механізм розвитку. Морфологічна характеристика. Наслідки.
Паренхіматозні вуглеводні дистрофії пов'язані з порушенням обміну глікогену чи глікопротеїдів.
Порушення обміну глікогену
Порушення вмісту глікогену проявляється в зменшенні чи збільшенні кількості його в тканинах або появі там, де він звичайно не виявляється. Ці порушення найбільш яскраво виражені при цукровому діабеті і при спадкоємних вуглеводних дистрофіях - глікогенозах.
При цукровому діабеті спостерігають недостатнє вироблення інсуліну, що пов'язують з патологією бета-клітин острівців підшлункової залози. При цьому відбувається недостатнє використання глюкози тканинами, збільшення її вмісту в крові (гіперглікемія) і виведення із сечею (глюкозурія). Тканинні запаси глікогену різко зменшуються. Це в першу чергу стосується печінки, у якій порушується синтез глікогену, що веде до інфільтрації її жирами - розвивається жирова дистрофія печінки, в ядрах гепатоцитів з'являються включення глікогену, вони стають світлими ("порожні" ядра - симптом "дірчастих ядер").
З глюкозурією пов'язані характерні зміни нирок при діабеті. Вони виражаються в глікогенній інфільтрації епітелію канальців, головним чином вузького і дистального сегментів (морфогенетичний механізм - спотворений синтез). Епітелій стає високим, зі світлою пінистою цитоплазмою; зерна глікогену спостерігають у просвіті канальців. Зазначені зміни відбивають стан синтезу глікогену (полімеризація глюкози) у канальцевому епітелії при резорбції багатого глюкозою ультрафільтрату плазми. При діабеті страждають не тільки ниркові канальці, але і капілярні петлі клубочків, базальна мембрана яких стає більш проникливою для цукрів і білків плазми. Виникає один із проявів діабетичної мікроангіопатії - діабетичний гломерулосклероз.

