Файл: 1. Критерии диагностики инфекционных заболеваний. 4 Основные направления терапии инфекционных больных. 5.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 27.03.2024
Просмотров: 206
Скачиваний: 0
СОДЕРЖАНИЕ
1. Критерии диагностики инфекционных заболеваний.
2. Основные направления терапии инфекционных больных.
5. Эшерихиозы. Этиология, эпидемиология, патогенез, клиника, лечение.
8. Лечение больных сальмонеллезом и пищевыми токсикоинфекциями. Принципы регидратации.
10. Вирусные гастроэнтериты. Этиология, эпидемиология, клиника, лечение.
23. Аденовирусная инфекция. Этиология. Особенности эпидемиологии. Клинические формы. Лечение.
24. Респираторно-синцитиальная инфекция. Этиология, эпидемиология. Клинические формы. Лечение.
26. Лечение и профилактика новой коронавирусной инфекции.
28. Менингококцемия. Этиология, патогенез, клиника, осложнения, лечение, прогноз.
33. Сепсис. Определение. Этиология, патогенез, клиника, принципы лечения.
34. Сибирская язва. Этиология, эпидемиология, патогенез, клиника, лечение.
Тактика врача при подозрении на особо опасные инфекции
37. Столбняк. Этиология, эпидемиология, патогенез, клиника, лечение.
38. Рожа. Этиология, патогенез, клиника, лечение, профилактика.
39. ВИЧ-инфекция. Этиология, патогенез, характер иммунных нарушений.
43. Герпетическая инфекция. Простой герпес.
44. Ветряная оспа, опоясывающий лишай.
47. Диагностический поиск при ОКИ
48. Диагностический поиск при поражениях печени различной этиологии.
49. Оспа обезьян. Этиология, эпидемиология, патогенез, клинические формы, лечение, профилакт.
В динамике может реализоваться два сценария:
-
в первом варианте запуск каскада комплимента ведёт к появлению в составе иммунных комплексов агрессивной фракции С9 (мембранатакующий комплекс) — наблюдается значительный некроз гепатоцитов без участия лимфоцитов (молниеносная форма гепатита В); -
при альтернативной варианте (наблюдающимся в большинстве случаев) каскад комплемента в силу иммуноиндивидуалистических свойств не активируется — тогда идёт умеренное разрушение Т-киллерами меченых антителами заражённых вирусом гепатоцитов. Образуются ступенчатые некрозы с образованием на месте гибели гепатоцитов соединительной ткани — рубцов (то есть острый гепатит В при плохом иммунном ответе постепенно переходит в хронический).
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани.[2][3][6]
Клиника
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
-
общей инфекционной интоксикации (проявляется как астеноневротический синдром); -
холестатический (нарушение секреции желчи); -
артрита; -
нарушения пигментного обмена (появление желтухи при уровне общего билирубина свыше 40 ммоль/л); -
геморрагический (кровоточивость кровеносных сосудов); -
экзантемы; -
отёчно-асцитический (скопление жидкости в брюшной полости); -
гепатолиенальный (увеличение печени и селезёнки).
Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.
Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).
Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
Лечение
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
-
терапия пегилированными интерферонами (имеет ряд существенных противопоказаний и серьёзных побочных эффектов — не менее 12 месяцев);
-
нуклеозидно-аналоговой терапии NA(зидовудин; диданозин; ламивудин; эмтрицитабин; абакавир; ставудин; тенофовира дизопроксила фумарат; тенофовира алафенамид; залцитабин.)(используются препараты с высоким порогом резистентности вируса, длительно — не менее пяти лет, удобство применения, хорошая переносимость).
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов.
Исходы
-
выздоровление (90 %). -
хронический гепатит В (от 5 до 10 %.) -
цирроз печени (2-30 %), первичный рак печени. -
бессимптомное носительство HBsAg.
17. Вирусный гепатит микст (В+Д). Клинико-эпидемиологические особенности ко и супер инфекции, исходы, лечение.









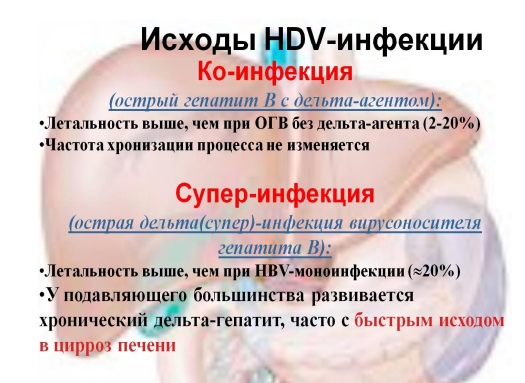
Лечение
-
Иcпользуемые для лечения ХГВ+D противовирусные препараты (интерфероны) имеют низкую эффективность в подавлении ВГD (10-15%). -
Больные с ХГВ+D должны постоянно находиться под наблюдением гепатолога для проведения не только противовирусной, но и патогенетической (гепатотропной) терапии( урсосан, гептор, фосфоглив) -
Эффективное лечение ВГВ+D - одна из нерешенных проблем в современной гепатологии!
18. Вирусный гепатит С. Этиология, патогенез. Клинико-эпидемиологические особенности. Исходы. Лечение.
Вирусный гепатит С (ВГС) — антропонозная вирусная инфекция из условной группы трансфузионных гепатитов, характеризующаяся поражением печени, безжелтушным, лёгким и среднетяжёлым течением в острой фазе и частой склонностью к хронизации, развитию циррозов печени и первичных гепатокарцином.





Два ведущих факторов в патогенезе ВГС: 1. Постоянная неконтролируемая репликация вируса; 2. Активный, но неэффективный гуморальный иммунный ответ. Эти факторы способствуют об разованию значительного количества перекрёстно реагирующих ауто-АТ и поли- клональной гаммаглобулинопатии, что реализуется в виде большого числа ауто иммунных заболеваний, ассоциируемых с персистенцией ВГС или запускаемых ВГС с последующей элиминацией вируса.

Лечение
Базовая терапия
– полупостельный щадящий режим – при легкой и среднетяжелой форме, строгий постельный – при тяжелой форме;
– Диета, щадящая с искл. раздражающих компонентов
– обильное употребление жидкости – до 2–3-х литров за день;
– контроль за каждодневным освобождением кишечника;
– предохранение печени от неоправданных второстепенных нагрузок, в том числе и фармпрепаратами, для использования которых нет жизненно важной необходимости.
Противовирусная терапия
Противовирусная терапия проводится интерферонами нового поколения. При подтверждении начальной стадии болезни ее можно отсрочить на 8–12 недель в надежде на возможность самостоятельного выздоровления.



