ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 708
Скачиваний: 0
СОДЕРЖАНИЕ
2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
3)Враховуючи розповсюдження амілоїдозу,
Грануляційна тканина (макро і мікроскопія)
Класифікація ексудативного запалення
Морфологічна характеристика склеромної гранульоми.
Механізми розвитку реакцій гіперчутливості
Порівняльна характеристика критеріїв злоякісності і доброякісності
Диференційні ознаки доброякісних і злоякісних пухлин
1.Пухлини нейроепітеліальної тканини:
Хронічні лейкози лімфоцитарного походження
Некласичні прояви крупозної пневмонії:
Загальні прояви крупозної пневмонії:
Особливості бронхопневмоній залежно від віку хворих:
Морфологічні особливості залежно від виду інфекційного агента:
Патоморфологічна характеристика
Патоморфологічна характеристика
Патоморфологічна характеристика
Типові патоморфологічні зміни при бронхоектазах:
Патоморфологічна характеристика
Варіанти розвитку емфіземи легень:
1. Легенева (дихальна) недостатність.
3. Хронічна правошлуночкова серцева недостатність.
Патоморфологічна характеристика
Патоморфологічна характеристика
Класифікація Клініко-анатомічна класифікація раку легені:
Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
Патоморфологічна характеристика Морфологічні форми езофагіту:
Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
Мікроскопічні форми раку стравоходу:
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика
IV. За морфологічними змінами:
115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
Ознаки несправжньої гіпертрофії:
-
збільшення об'єму органу,
-
зменшення паренхіматозних елементів,
-
розростання сполучної або жирової тканини, внаслідок чого орган стає твердим, блідим, змінюється його форма, структура анатомічних частин.
Функція органів при несправжній гіпертрофії знижується. Несправжня гіпертрофія - процес незворотний.
Пристосування і компенсація. Метаплазія. Визначення. Класифікація. Морфологічна характеристика.
Метаплазія – перехід одного виду тканини в інший в межах одного зародкового листка.
Метаплазія частіше всього зустрічається в епітелію та сполучній тканині, рідше – в інших тканинах.
Метаплазія епітелію – проявляється у вигляді перетворення призматичного епітелію на плоский з ороговінням (епідермальна метаплазія). Спостерігається в дихальних шляхах при хронічному запаленні, дефіциті вітаміну А, в підшлунковій, передміхуровій, молочній залозах. Метаплазія починається з розмноження камбіальних клітин, які диференціюються в напрямку не призматичного, а багатошарового плоского епітелію. Пр: у постійних курців нормальний війковий циліндричний епітелій трахеї та бронхів часто заміщується багатошаровим плоским епітелієм.
Метаплазія сполучної тканини – формування хряща, кістки або жирової тканини (мехенхімальних тканин) в тканях, які в нормі не мають цих елементів. Пр: в стінці аорти (при атеросклерозі), в стромі м‘язів, в капсулі загоєних осередків первинного туберкульозу , в стромі пухлин (рак щитовидної залози). (Перед утворенням кісткової або хрящової тканини відбувається проліферація молодих клітин, що диференціюються в напрямку хондро- і остеобластів).
Пристосування і компенсація. Склероз. Визначення, класифікація. Морфологічна характеристика.
Склероз – патологічний процес, характеризується розростанням зрілої сполучної тканини, що призводить до ущільнення органу.
За етіологією та патогенезом склеротичні процеси поділяють на:
-
Склероз як наслідок хронічного продуктивного запалення інфекційного або імунологічного генезу, також викликаного сторонніми тілами (інкапсуляція, пневмоконіози);
-
Склероз як наслідок системної (ревматичної хвороби) або локальної (келоїд) дезорганізації сполучної тканини;
-
Замісний склероз як результат некрозу і атрофії тканини внаслідок порушень кровообігу і обміну, впливу фіз/хім факторів;
-
Формування рубців внаслідок загоювання раневих і виразгових дефектів;
Морфогенезу склерозу ,(виділяють 3 основні механізми його розвитку):
-
Новоутворення молодої сполучної тканини за рахунок проліферації фібробластів, посилений синтез ними колагену, утворення фіброзно-рубцевої тканини (пр: загоювання ран, склероз при продуктивному запаленні);
-
Посилений синтез колагену фібробластами, зміна співвідношення клітин і волокнистих структур (на користь останніх), перетворення пухкої сполучної тканини в фіброзну (склероз при дезорганізації та дисплазії сполучної тканини, характерний для застійного склерозу органів (мускатний фіброз(цироз) печінки));
-
Склероз при колапсії строми внаслідок некрозу або атрофії внутрішніх органів (постнекротичний цироз печінки).
З точки зору оборотності:
-
Лабільні/оборотні;
-
Стабільні/частково оборотні;
-
Необоротні.
Запалення. Визначення, класифікація, етіологія.
Запалення — це комплексна місцева судинно-мезенхімальна реакція на пошкодження тканини, спричинене діями різного роду агентів. Ця реакція спрямована на знищення агента, що спричинив пошкодження, та на відновлення пошкодженої тканини.
Класифікація запалення враховує характер перебігу процесу: гострий, підгострий, хронічний.
Морфологічні форми в залежності від переваги ексудативної або проліферативної фази запальної реакції — ексудативне і проліферативне (продуктивне) запалення.
Причинами, які викликають запалення, можуть бути біологічні, фізичні, хімічні фактори як екзогенного, так і ендогенного походження. До біологічних факторів належить віруси, бактерії, патогенні гриби, найпростіші, тваринні паразити, а також циркулюючі в крові антитіла та імунні комплекси, до складу яких входять антиген, антитіло і компоненти комплементу, при чому антиген може бути і немікробного походження. До хімічних — кислоти, луги, солі важких металів, токсини, різні отрути. Фізичними факторами можуть бути високі та низькі температури, променева та електрична енергії, а також травми різного походження. Розвиток запалення визначається не тільки дією того чи іншого етіологічної фактор, але й особливостю реактивності організму.
Некроз тканин спричиняє запалення без будь-якої залежності від причин загибелі клітин, якими можуть бути ішемія, травма й фізичне та хімічне ушкодження. Запалення запускається кількома молекулами, які вивільняються з некротичних клітин.
Сторонні тіла можуть призводити до спонтанного запалення або внаслідок травматичного ушкодження тканин чи потрапляння мікробів.
Запалення. Визначення, класифікація. Морфологічна характеристика фази альтерації.
Запалення — це комплексна місцева судинно-мезенхімальна реакція на пошкодження тканини, спричинене діями різного роду агентів. Ця реакція спрямована на знищення агента, що спричинив пошкодження, та на відновлення пошкодженої тканини.
Класифікація запалення враховує характер перебігу процесу: гострий, підгострий, хронічний.
Морфологічні форми в залежності від переваги ексудативної або проліферативної фази запальної реакції — ексудативне і проліферативне (продуктивне) запалення.
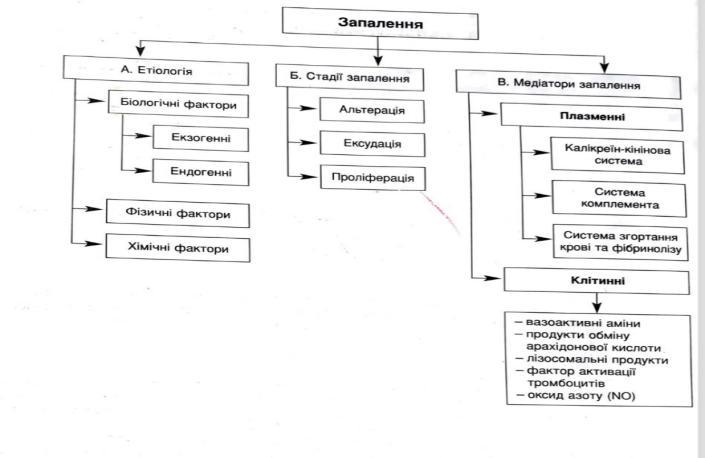
Запалення розвивається на території гістіона і складається з таких послідовних фаз розвитку: альтерація, ексудації, проліферація гематогенних та гістіогенних клітин і рідше паренхіматозних клітин.
Альтерація — початкова стадія запалення, яка морфологічно характеризується розвитком дистрофії та некрозу в результаті в зоні пошкодження тканини з’являються медіатори, які визначають весь подальший розвиток запальної реакції. Медіатори діють як аутокаталітичні системи. Більшість з них проявляє свою дію специфічно зв’язуючись з рецепторами клітин-ефекторів; деяким властива ферментативна активність, інші дії через активні метаболіти кисню.
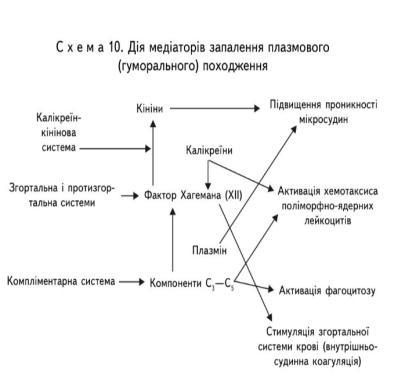
Медіатори запалення можуть бути плазмового (гуморального) і клітинного (тканинного) походження. Медіатори плазмового походження — це представники калікреїн-кінінової системи, згортальної та антизгортальної, комплементарної систем. Медіатори цих систем підвищують проникність мікросудин, активізують хемотаксис поліморфно-ядерних лейкоцитів, фагоцитоз і внутрішньосудинну коагуляцію.
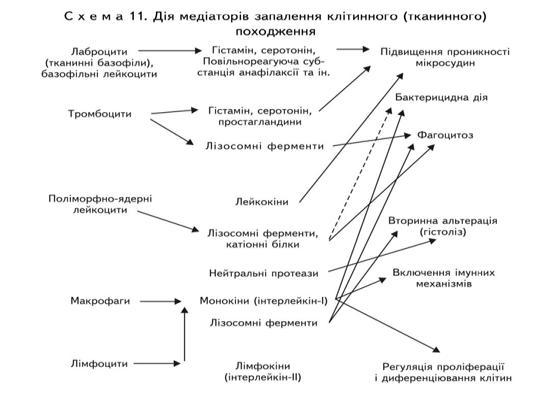
Медіатори клітинного походження пов’язані з ефекторними клітинами — лаброцитами і базофільними лейкоцитами, які викидають гістамін, серотонін, повільно реагуючу субстанцію анафілаксії; тромбоцитами, які виділяють крім гістаміну серотоніну, простагландинів, також лізосомальні ферменти; поліморфно-ядерними лейкоцитами багатими лейкокінами, лізосомальниии ферментами, катіонними білками та нейтральними протеазами. Ефекторними клітинами, які продукують медіатори запалення є і клітини імунних реакцій — макрофаги, що викидають свої монокіни, лімфоцити, які продукують лімфокіни. З медіаторами клітинного походження пов’язано не тільки підвищення проникності мікросудин і фагоцитоз; вони мають бактерицидну дію, викликають вторинну альтерацію, вмикають імунні механізми в запальну реакцію, регулюють проліферацію і диференціацію клітин на полі запалення, які направлені на репарацію, компенсацію або заміщення осередку пошкодження сполучною тканиною.
Характерними морфологічними ознаками гострого запалення є розширення дрібних кровоносних судин і накопичення лейкоцитів та рідини у позасудинному просторі. Судинні клітинні реакції — це основна причина ознак і симптомів запальної відповіді. Посилений приплив крові до ушкодженої ділянки та підвищення проникності судин зумовлюють накопичення поза судинної рідини, яка багата на білки плазми і пояснюють почервоніння, нагрівання та набряк, що супроводжують гостре запалення. Лейкоцити, які мобілізуються й активуються провокувальними чинниками та ендогенними медіаторами, можуть вивільняти токсичні метаболіти і протеази, спричиняючи ураження тканин і порушення функцій. Основним із місцевих симптомів ураження, частково внаслідок вивільненн простагландинів, нейропептидів і цитокінів є біль.

Запалення. Визначення, класифікація. Морфологічна характеристика фази ексудації.
Запалення — це комплексна місцева судинно-мезенхімальна реакція на пошкодження тканини, спричинене діями різного роду агентів. Ця реакція спрямована на знищення агента, що спричинив пошкодження, та на відновлення пошкодженої тканини.
Класифікація запалення враховує характер перебігу процесу: гострий, підгострий, хронічний.
Морфологічні форми в залежності від переваги ексудативної або проліферативної фази запальної реакції — ексудативне і проліферативне (продуктивне) запалення.
Ексудація — фаза, що швидко виникає за альтерацією та викиданням медіаторів і складається з ряду стадій: реакції мікроциркуляторного русла з порушенням реологічних властивостей крові; підвищення судинної проникності на рівні мікроциркуляторного русло; ексудації складових частин плазми крові; еміграція клітин крові; фагоцитозу; утворення ексудату і запального клітинного інфільтрату.
Класифікація ексудативного запалення
|
Назва |
Різновидності |
Локалізація
|
|
Ексудативне запалення |
А. Самостійні форми: — серозне запалення; — фібринозне запалення; — гнійне запалення.
Б. Несамостійні форми: — катаральне запалення; — геморагічне запалення; — іхорозне запалення.
|
Слизові, серозні оболонки, шкіра. внутрішні органи |
Реакція мікроциркуляторного русла з порушенням реологічних властивостей крові. Зміни мікросудин починаються з рефлекторного спазму, зменшення просвіту капілярів і артеріол, який швидко змінюються розширенням всієї судинної сітки зони запалення і перш за все посткапілярів і венул. Запальна гіперемія обумовлює підвищення температури і почервоніння ураженої ділянки. При початковому спазмі судин перебіг крові в артеріолах прискорюються, а потім уповільнюється. В лімфатичних судинах як і в кровоносних спочатку відбувається прискорення потоку, а потім його сповільнення. Лімфатичні судини переповнюється лімфою і лейкоцитами.
Зміни реологічних властивостей крові полягають в тому, що в розширених венулах і посткапілярах при сповільненні течії крові порушується розподіл в кров’яному потоці лейкоцитів. Поліморфноядерні лейкоцити виходять з течії, збираються в крайові зоні та розміщується вздовж стінки судини. Крайове розміщення нейтрофілів змінюється їх прилипанням до стінок судин і подальшою еміграцією за межі судини.
Підвищення судинної проникності на рівні мікроциркуляторного русла є однією з важливих ознак запалення. Різноманітні тканинні зміни, своєрідні запаленню в значній мірі визначається станом судинної проникності, глибиною його пошкодження. З підвищенням судинної проникності пов’язані ексудація в тканини та порожнини рідкої частини плазми крові, еміграція клітин крові, утворення ексудату і запального клітинного інфільтрату.

