ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 779
Скачиваний: 0
СОДЕРЖАНИЕ
2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
3)Враховуючи розповсюдження амілоїдозу,
Грануляційна тканина (макро і мікроскопія)
Класифікація ексудативного запалення
Морфологічна характеристика склеромної гранульоми.
Механізми розвитку реакцій гіперчутливості
Порівняльна характеристика критеріїв злоякісності і доброякісності
Диференційні ознаки доброякісних і злоякісних пухлин
1.Пухлини нейроепітеліальної тканини:
Хронічні лейкози лімфоцитарного походження
Некласичні прояви крупозної пневмонії:
Загальні прояви крупозної пневмонії:
Особливості бронхопневмоній залежно від віку хворих:
Морфологічні особливості залежно від виду інфекційного агента:
Патоморфологічна характеристика
Патоморфологічна характеристика
Патоморфологічна характеристика
Типові патоморфологічні зміни при бронхоектазах:
Патоморфологічна характеристика
Варіанти розвитку емфіземи легень:
1. Легенева (дихальна) недостатність.
3. Хронічна правошлуночкова серцева недостатність.
Патоморфологічна характеристика
Патоморфологічна характеристика
Класифікація Клініко-анатомічна класифікація раку легені:
Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
Патоморфологічна характеристика Морфологічні форми езофагіту:
Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
Мікроскопічні форми раку стравоходу:
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика
IV. За морфологічними змінами:
115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
|
септичний (інфекційно-токсичний): |
70% пов’язано з ендотоксином грам-негативних бактерій; часто перебігає з ДВЗ-синдромом |
|
травматичний: |
пусковий механізм – надмірна аферентна, переважно больова, імпульсація |
|
нейрогенний: |
(анестезіологічні випадки, травми спинного мозку): втрата судинного тонусу, периферичне депонування крові |
|
анафілактичний: |
системна вазодилятація і підвищення судинної проникності, спричинене IgE реакцією гіперчутливості |
МОРФОЛОГІЧНА ХАРАКТЕРИСТИКА СТАДІЙ
|
Стадія |
Прояви |
Механізми |
|
непрогресуюча (компенсована): |
тахікардія, тахіпное, ниткоподібний пульс, холодний липкий піт |
активацію ренін-ангіотензинової системи тощо → тахікардія, периферична вазоконстрикція, ниркова консервація рідини);
|
|
Прогресуюча: (Декомпенсований зворотній шок) |
гіпоперфузія призводить до погіршення мікроциркуляції та гіпоксії. Тканини переходять на анаеробний гліколіз, що призводить до метаболічного дисбалансу, накопиченню молочної кислоти і ацидозу. В таких умовах відбувається дилатація артеріол, депонування крові в мікроциркуляторному руслі. Виникає ризик аноксичного пошкодження ендотелію судин, що може запустити ДВЗ-синдром |
розвиток метаболічного ацидозу; дилятація артеріол → погіршення серцевого викиду; пошкодження ендотеліоцитів → ДВЗ-синдром). |
|
незворотня: |
поширене гіпоксичне пошкодження клітин, вихід лізосомальних ферментів, аутоліз клітин; синтез NO призводить до погіршення скорочення міокарда; ішемія кишок сприяє виходу мікрофлори в циркуляцію з можливим розвитком ендотоксичного шоку. Врешті-решт, розвивається поліорганна недостатність. |
|
ПАТОМОРФОЛОГІЧНІ ПРОЯВИ
 зниження
серцевого викиду або зменшення ефективного
об’єму циркулюючої крові призводять
до:
зниження
серцевого викиду або зменшення ефективного
об’єму циркулюючої крові призводять
до:
![]() Гіпотензії
Гіпотензії
![]() Гіпоперфузії
Гіпоперфузії
![]() Тканинної
гіпоксії
Тканинної
гіпоксії

пошкодження тканин:
-зворотнє
- незворотнє
Шок: визначення, класифікація, патогенетичний механізм розвитку шокової нирки, патоморфологія шокової нирки
ШОКОВА
НИРКА

Нирки збільшені, кора потовщена, набрякла, бліда, пірамідки – повнокровні, різка межа між корковою та мозковою речовиною Такі зміни виникають при шокових станах. Глибокі порушення циркуляції крові у внутрішніх органах.
Механізм розвитку: представлений генералізованими гіпоксичними ураженнями (гіпоперфузія + капілярний тромбоз);
Морфологічні зміни: в корковому шарі – ішемія, спазмування артерій,
в мозковому шарі – повнокров’я.
Мікроскопічні зміни: спостерігається дилятація проксимальних канальців та фокальний некроз епітеліоцитів, інтерстиційний набряк, інфільтрація інтерстицію
мононуклеоцитами;
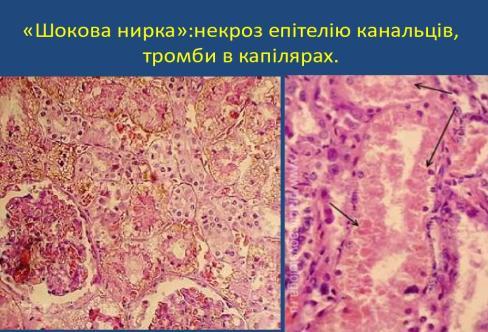
Наслідки: смерть від гострої ниркової недостатності
Шок: визначення, класифікація, патогенетичний механізм розвитку шокової легені, патоморфологія шокової легені
ШОКОВА ЛЕГЕНЯ
Розвиток гострого респіраторногодистрес-синдрому дорослих («шокова легеня»):
![]() легені
щільні, на розрізі виділяється піниста
червона рідина;
легені
щільні, на розрізі виділяється піниста
червона рідина;
![]() інтерстиційний
набряк перибронхіальної сполучної
тканини;
інтерстиційний
набряк перибронхіальної сполучної
тканини;
![]() може
призвести до утворення т.з. альвеолярних
гіалінових мембран: відмічається
проліферація
може
призвести до утворення т.з. альвеолярних
гіалінових мембран: відмічається
проліферація
пневмоцитів ІІ типу (для заміни пошкоджених пневмоцитів І типу), проліферація фіброзної тканини з організацією альвеолярної рідини;
Серозно-геморагічний набряк з випаданням фібрину в альвеолах і формуванням «гіалінових мембран», тромбоз мікроциркуляторного русла, дрібні осередки ателектазів.
Через стійкість до гіпоксичного пошкодження, рідко страждають при гіповолемічному шоці. Виникає коли шок викликаний бактеріальним сепсисом чи травмою.
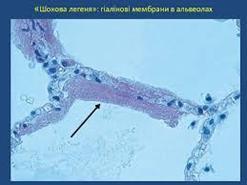
Неадекватна
тканинна перфузія призводить до
недостатньої оксигенації клітини,
знижується продукція АТФ та цАМФ
Патогенетичний механізм:

Порушується функція клітинних мембран

Іони калію виходять з клітини, іони натрію та вода надходять до неї, підвищується концентрація іонів кальцію в клітині

Збільшується продукція лактату, посилюється внутрішньоклітинний ацидоз

Пошкоджуються внутрішньоклітинні органели, самознищування клітини
Зміни в міокарді при шоку
![]() Дистрофічні
зміни кардіоміоцитів, можливі дрібні
ділянки некрозу.
Дистрофічні
зміни кардіоміоцитів, можливі дрібні
ділянки некрозу.
![]() петехіальні
кровотечі в епікарді та ендокарді;
петехіальні
кровотечі в епікарді та ендокарді;
![]() фокальні
некрози в міокарді.
фокальні
некрози в міокарді.
![]() в
кардіоміоцитах зникає глікоген та
з*являються ліпіди.
в
кардіоміоцитах зникає глікоген та
з*являються ліпіди.
Септичний шок: визначення, причини розвитку, патоморфологія, наслідки
СЕПТИЧНИЙ ШОК - це шок, який зумовлений мікробними інфекціями.
Причиною є грампозитивні бактерії, рідше грам(-) та грибки. Мікроорганізми з‘єднуються з макрофагами, нейтрофілами, дендритними клітинами, а потім ініціюють запальні реакції, спричинюючи сертичний шок та поліорганну недостатність. Виникненню шоку сприяють:
- наявність вогнища інфекції (септичний аборт, ендоміометрит, хорионамніонит, лохіометра, залишки плідного яйця та інші);
- зниження загальної резистентності організму;
- можливість проникнення збудників або їх токсинів у кровоносне русло.
Механізм: Клітини природженого і набутого імунітету виділяють медіатори запалення, також активуються ендотеліальні клітини. Це сприяє: релаксації гладких м‘язів судин та розвитку гіпотензії (ендотеліальні кл.), набряку, ДВЗ-синдрому (через паталогічні зміни системи згортання крові) Також відбув. метаболічні розлади (резистентність до інсуліну, гіперглікемія), дисфункція органів (через зменшення транспорту кисню, поживних речовин, високий рівень цитокінів), що спричиняє поліорганну недостатність (нирки, печінка, легені, серце)
Гостра лімфедема: визначення, причини розвитку, патоморфологія, наслідки
ЛІМФЕДЕМА – це набряк органів і тканин внаслідок їх дифузного просочування лімфою.
Причини Гостра лімфедема виникає при різкому лімфостазі, найчастіше внаслідок емболії лімфатичних судин, стисненні (перев’язка), при гострому лімфаденіті і т.д.
Патолого-анатомічні зміни. Лімфедема зазвичай реєструється в підшкірній і міжм’язовій сполучній тканині. Тканини при цьому набрякають, збільшуються в об’ємі, мають вигляд флуктуючих припухань. З поверхні розрізу стікає жовтувата прозора чи трохи опалесцююча рідина. З часом (приблизно через 20 діб) розвивається лімфогенний склероз. Тканини помітно збільшуються, стають ущільненими й втрачають свою форму.
Мікроскопічні зміни. В лімфатичних судинах і капілярах знаходять зміни, характерні для лімфостазу. Проміжки між клітинними й тканинними елементами внаслідок розсування їх лімфою нерівномірно збільшуються. На відміну від серозно-запального набряку, зміни, характерні для запальної реакції, відсутні. На відміну від набряку відсутні зміни кровоносних судин і капілярів. У тканинах в частині випадків виникають дистрофічні й некротичні зміни місцевих клітинних і тканинних елементів. Лімфогенний склероз характеризується розростанням волокнистої сполучної тканини.
Хронічна лімфедема: визначення, причини розвитку, патоморфологія, наслідки
ЛІМФЕДЕМА – це набряк органів і тканин внаслідок їх дифузного просочування лімфою
Причини - Природжена – внаслідок гіпоплазії чи анаплазії лімфатичних судин, набута – в зв’язку із стисненням пухлиною або запустінням(хронічне запалення, склероз), тромбозом вен, тромбофлебітом.
Патолого-анатомічні зміни Лімфедема зазвичай реєструється в підшкірній і міжм’язовій сполучній тканині. Тканини при цьому набрякають, збільшуються в об’ємі, мають вигляд флуктуючих припухань. З поверхні розрізу стікає жовтувата прозора чи трохи опалесцююча рідина. З часом (приблизно через 20 діб) розвивається лімфогенний склероз. Тканини помітно збільшуються, стають ущільненими й втрачають свою форму.
Мікроскопічні зміни. В лімфатичних судинах і капілярах знаходять зміни, характерні для лімфостазу. Проміжки між клітинними й тканинними елементами внаслідок розсування їх лімфою нерівномірно збільшуються. На відміну від серозно-запального набряку, зміни, характерні для запальної реакції, відсутні. На відміну від набряку відсутні зміни кровоносних судин і капілярів. У тканинах в частині випадків виникають дистрофічні й некротичні зміни місцевих клітинних і тканинних елементів. Лімфогенний склероз характеризується розростанням волокнистої сполучної тканини.
Лімфорея: визначення, причини розвитку, патоморфологія, наслідки
Лімфорея – це витікання лімфи з просвіту лімфатичних судин назовні. Розрізняють зовнішню лімфорею, коли лімфа витікає в навколишнє середовище, і внутрішню, коли лімфа проникає в тканини або порожнини тіла. З внутрішньою лімфореєю пов’язані розвиток хільозного асциту – накопичення лімфи в черевній порожнині і хілотораксу – накопичення лімфи в плевральній порожнині при пошкодженні іх стінок.
Причини – порушення проникності судинної стінки лімфатичних судин внаслідок різних етіологічних факторів,або внаслідок механічного пошкодження при різних травмах.
Патологоанатомічні зміни – візуально видно білого кольору рідину, яка заповнює черевну чи плевральну порожнини при розрізі, просочування лімфою внутрішніх органів та стінок судин, можливий лімфостаз при механічній закупорці лімфатичних судин.
Набряк: визначення, причини розвитку, класифікація, наслідки
За походженням розрізняють набряки: застійні, серцеві, ниркові, кахектичні, запальні, токсичні, алергічні, ангіоневротичні і травматичні.
Застійні набряки (водянки) спостерігаються при тривалих венозних застоях, спричинених здавлюванням, тромбозом, емболією чи запаленням венозних судин (тромбофлебіт) і, в основному, мають обмежений, локальний характер.
Серцеві набряки найчастіше мають загальний характер, бо зумовлені захворюваннями серця. У зв'язку з недостатністю серцевої діяльності й перерозподілол крові порушується нормальне виділення води і солей нирками. Затримка натрію в організмі посилює розвиток набряку.

