ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 759
Скачиваний: 0
СОДЕРЖАНИЕ
2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
3)Враховуючи розповсюдження амілоїдозу,
Грануляційна тканина (макро і мікроскопія)
Класифікація ексудативного запалення
Морфологічна характеристика склеромної гранульоми.
Механізми розвитку реакцій гіперчутливості
Порівняльна характеристика критеріїв злоякісності і доброякісності
Диференційні ознаки доброякісних і злоякісних пухлин
1.Пухлини нейроепітеліальної тканини:
Хронічні лейкози лімфоцитарного походження
Некласичні прояви крупозної пневмонії:
Загальні прояви крупозної пневмонії:
Особливості бронхопневмоній залежно від віку хворих:
Морфологічні особливості залежно від виду інфекційного агента:
Патоморфологічна характеристика
Патоморфологічна характеристика
Патоморфологічна характеристика
Типові патоморфологічні зміни при бронхоектазах:
Патоморфологічна характеристика
Варіанти розвитку емфіземи легень:
1. Легенева (дихальна) недостатність.
3. Хронічна правошлуночкова серцева недостатність.
Патоморфологічна характеристика
Патоморфологічна характеристика
Класифікація Клініко-анатомічна класифікація раку легені:
Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
Патоморфологічна характеристика Морфологічні форми езофагіту:
Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
Мікроскопічні форми раку стравоходу:
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика
IV. За морфологічними змінами:
115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
N – node (лімфатичний вузол). Визначає ступінь залучення лімфатичних вузлів у пухлинний процес.
M – metastasis (метастази). Наявність і розмір віддалених метастазів.
T (tumor)
Т0 – ознаки первинної пухлини відсутні.
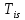 –
пухлина
в межах слизової оболонки (is situ).
–
пухлина
в межах слизової оболонки (is situ).
Т1 – пухлина в межах слизової і підслизової оболонок.
Т2 – уражена серозна оболонка.
Т3 – пухлина проростає через серозну оболонку, сусідні органи не втягнені в процес.
Т4 – пухлина проростає у сусідні тканини.
N (node)
N0 – метастази в лімфатичних вузлах відсутні.
N1 – уражені лімфатичні вузли не далі 3 см від первинної пухлини.
N2 – уражені регіональні лімфатичні вузли далі 3 см від первинної пухлини, але видаляються при операції.
N3 – залучені лімфатичні вузли інших груп.
M (metastasis)
M0 – віддалені метастази відсутні.
М1 – наявність віддалених метастазів.
Визначення стадії пухлинного процесу за TNM класифікацією
Стадія 0: Тis, N0, М0.
Стадія 1: Т1, N0, М0.
Стадія 2: Т 2-3, N0, М0.
Стадія 3: Т 1-3, N 1-2, М0.
Стадія 4: будь-які Т і N при наявності М1.
Додаткові символи та характеристики TNM
pTNM – патогістологічна класифікація (використовується після хірургічного втручання, патологоанатомічного та гістологічного дослідження). Її принципи аналогічні TNM-класифікації пухлин.
-
G – ступінь диференціації пухлинних клітин:
-
G1 – висока
-
G2 – середня
-
G3 – низька
-
Gх – диференціація не підлягає оцінці.
-
L – інвазія лімфатичних судин:
-
L0 – немає ознак інвазії
-
L1 – інвазія поверхневих лімфатичних судин
-
L2 – інвазія глибоких лімфатичних судин
-
Lх – інвазія лімфатичних судин не встановлена.
-
V – інвазія вен:
-
V0 – вени не містять пухлинних клітин
-
V1 – пухлинні клітини виявлені в прилеглих венах
-
V2 – пухлинні клітини виявлені у віддалених венах
-
Vх – інвазія вен не піддається оцінці.
-
r – рецидив (ставлять перед відповідним позначенням TNM).
-
P – глибина проростання пухлини в стінку кишки (визначається при гістологічному дослідженні операційного препарату):
-
P1 – пухлина інфільтрує тільки слизову оболонку
-
P2 – пухлина інфільтрує підслизову оболонку, але не інфільтрує м’язову
-
P3 – пухлина інфільтрує м’язову оболонку без ураження серозної
-
P4 – пухлина проростає всі оболонки стінки кишки та виходить за її межі.
Гістогенетична класифікація
-
Епітеліальні пухлини.
-
Пухлини екзо- й ендокринних залоз і епітеліальних покривів.
-
Мезенхімальні пухлини.
-
Пухлини меланінутворюючої тканини.
-
Пухлини нервової системи й оболонок мозку.
-
Пухлини системи крові.
-
Тератоми.
Також існує класифікація пухлин за співвідношенням паренхіми та строми:
-
Медулярний рак (паренхіма переважає над стромою).
-
Простий рак (паренхіма і строма у однаковій кількості).
-
Скірозний рак (строма переважає над паренхімою)
Пухлини епітеліальні: визначення, класифікація, приклади злоякісних епітеліальних пухлин, критеріїв злоякісності.
Епітеліальні пухлини.
Залежно від гістогенезу розрізняють:
-
пухлини з покривного епітелія (багатошарового плоского та перехідного)
-
залозистого.
За перебігом та диференціюванням епітеліальні пухлини бувають:
-
доброякісні
-
злоякісні.
Залежно від органної специфічності виділяють:
-
органоспецифічні
-
епітеліальні пухлини без специфічної локалізації.
До доброякісних епітеліальних пухлин належать:
1. Папілома. Пухлина з плоского та перехідного епітелію, має кулясту форму, сосочкоподібний вигляд (нагадує квітчасту капусту), м’яка на дотик, легко травмується, запалюється та кровоточить. Папілома найчастіше зустрічається на слизовій оболонці порожнини рота, голосових зв’язок, у мисках нирок, сечоводах, сечовому міхурі. При постійному подразненні може перероджуватися в рак.
2. Аденома. Пухлина залозистих органів і слизових оболонок, що вислані призматичним епітелієм. Має вигляд добре відмежованого вузла м’якої консистенції, на розрізі біло-рожевого кольору, іноді містить кісти. Аденоми зустрічаються в молочній, підшлунковій, передміхуровій та інших залозах. Аденома може перероджуватись в рак. Аденома на ніжці називається поліпом.
Розрізняють такі морфологічні варіанти аденом:
-
ацинозна (альвеолярна)
-
тубулярна
-
трабекулярна
-
солідна
-
сосочкова
-
цистаденома
-
ворсинчаста аденома
-
фіброаденома.
Злоякісні епітеліальні пухлини – називаються рак або карциномами.
До злоякісних епітеліальних пухлин належать:
1. Рак на місці (carcinoma in situ). Росте в межах епітеліального шару, без проростання базальної мембрани і переходу на прилеглі тканини. Визначається мікроскопічно.
2. Плоскоклітинний незроговілий і зроговілий рак. Розвивається в шкірі та слизових оболонках, покритих плоским і перехідним епітелієм (порожнина рота, стравохід, шийка матки, піхва тощо). При зроговінні утворюються ракові «перлини».
3. Аденокарцинома. Розвивається з призматичного епітелію слизових оболонок і епітелію залоз. Аденокарциноми зустрічаються в молочній, підшлунковій, передміхуровій залозах, у стінці шлунка, кишки й ін.
4. Слизовий (колоїдний) рак. Пухлина має вигляд слизової маси. Ракові клітини продукують величезну кількість слизу й гинуть у ній.
5. Солідний рак. Щільна біло-сіра пухлина, росте швидко та рано дає метастази. Співвідношення строми і паренхіми приблизно 50 на 50%.
6. Дрібноклітинний рак. Клітини пухлини нагадують лімфоцити, які не утворюють жодних структур. Пухлина росте швидко, рано дає метастази.
7. Скір (фіброзний рак). Пухлина щільна на дотик (за рахунок переваги в ній строми), високого ступеня злоякісності, рано дає метастази. Часто зустрічається в молочній залозі та шлунку.
8. Медулярний мозкоподібний рак. У пухлині переважає паренхіма над стромою, вона м’яка на дотик, біло-рожевого кольору, нагадує тканину головного мозку. Пухлина високого ступеня злоякісності, часто зазнає некрозу, рано дає множинні метастази.
Аденокарцинома – рак із залозистого епітелію називають залозистим раком, або аденокарцинома. Він зустрічається в органах, де є відповідний епітелій, і може бути також триступеневого диференціювання. Особливою формою низькодиференційованої аденокарциноми є рак-скір, який містить велику кількість фіброзної строми, що стискує паренхіму пухлини.
Недиференційовані форми епітеліальних злоякісних пухлин представлені:
-
дрібноклітинним
-
великоклітинним
-
перснеподібноклітинним
-
медулярним раками.
Епітеліальні пухлини (органоспецифічні).
Хоріонепітеліома – злоякісна пухлина з трофобласту, яка виникає з плаценти після аборта, трубної вагітності та пологів. Пухлина має вигляд строкатого губчастого вузла в міометрії. Хоріонепітеліома може бути і тератогенного походження – в яєчнику, яєчку, середостінні, стінці сечового міхура і такі пухлини називаються ектопічними.
Пухлина складається з:
-
елементів цитотрофобласту
-
синцитіотрофобласту
-
світлих епітеліальних клітин Лангханса
-
гігантских поліморфних темних клітин синцитія.
В пухлині відсутня строма, судини мають вигляд порожнин, які вистелені клітинами пухлини. Це призводить до ранніх метастазів.
Хоріонепітеліома – гормональноактивна, ріст супроводжується виділенням гонадотропіну, який виявляється у сечі хворої.
Пухлини мезенхімальні: визначення, класифікація, приклади злоякісних пухлин кісток, критеріїв злоякісності.
Мезенхімальними називають пухлини, які виникають з елементів (тканин) мезенхімального походження: сполучна тканина, судини, м’язова тканина, кістки, хрящ, синовіальні та серозні оболонки, кровотворна система. Першоджерелом цих пухлин є поліпотентна мезенхімальна клітина. Пухлини можуть складатись з одного виду тканини (фіброзна або жирова) або з декількох (жирова, фіброзна, судинна), в останньому випадку вони називаються мезенхімомами.
Класифікація:
-
пухлини сполучно тканинного походження
-
Судинного походження
-
М‘язового походження
-
Кістково-суглобового походження.
-Остеогенна саркома – надзвичайно злоякісна первинна пухлина кісток. В основному уражуються діти віком понад 5 років. Остеогенна саркома розвивається з поліпотентної сполучної тканини. Переважними клітинними елементами є остеоцити. Залежно від її локалізації в межах кістки розрізняють остеогенні саркоми : центральні, медулярні, параосальні остеосаркоми,множинний остеосаркоматоз, остеосаркоми м'яких тканин.Остеогенна саркома виникає переважно в ділянці метафізів довгих трубчастих кісток, рідше у діафізі та плоских кістках. Найчастіше уражується дистальний метафіз стегнової кістки та проксимальний метафіз великої гомілкової кістки, а також плечова кістка. Для остеогенних сарком типовим є ураження тільки однієї кістки. Метастазування в інші кістки зустрічається рідко.
-Саркома Юінга — пухлина кісток злоякісного характеру. В основному, вражає лопатку, ключицю, таз, ребра, хребет, а також нижню частину трубчастих довгих кісток. Її основу складає не остеогенна, а ретикулоендотеліальна тканина, що заповнює кістковомозковий простір. Частіше страждають діти віком 10-14 років, але може виникати у дітей до 5 років.
Гістологічна та TNM класифікації молочної залози, їх значення.
КЛАСИФІКАЦІЯ ЗА СИСТЕМОЮ TNM:
Т — Первинна пухлина
Тx — недостатньо даних для оцінки первинної пухлини
Т0 — первинна пухлина не визначається
Тis — carcinoma in situ: внутрішньоканальцева або часточкова carcinoma in
situ, або хвороба Педжета соска без ознак пухлини.
Примітка: Якщо при хворобі Педжета визначається пухлина, то вона кла-
сифікується згідно з її розмірами Т1 — пухлина до 2 см у найбільшому вимірі Т2 — пухлина до 5 см у найбільшому вимірі
Т3 — пухлина понад 5 см у найбільшому вимірі
Т4 — пухлина будь-яких розмірів із прямим поширенням на грудну стінку або шкіру
Примітка: Грудна стінка – це ребра, міжреберні м’язи, передній зубчастий
м’яз, за винятком грудних м’язів.
Т4a — із поширенням на грудну стінку
Т4b — із набряком (включаючи симптом “лимонної кірки”), або вираз-
куванням шкіри грудної залози, або сателітними вузлами у шкірі
тієї ж залози
Т4c — критерії Т4a та Т4b разом Т4d — запальна форма раку
Примітка: Втягнення шкіри, ретракція соска та інші шкірні симптоми, крім тих, що
стосуються Т4, можуть спостерігатися при Т1,Т2, Т3, не впливаючи на класифікацію
N — Регіонарні лімфатичні вузли.
Nx — недостатньо даних для оцінки стану регіонарних лімфатичних вузлів
N0 — немає ознак ураження регіонарних лімфатичних вузлів
N1 — виявлені метастази в рухомих аксилярних лімфовузлах на боці уражен-
ня
N2 — виявлені метастази в рухомих аксилярних лімфовузлах на боці уражен- ня,
фіксовані поміж собою або з навколишніми структурами
N3 — виявлені метастази у внутрішніх грудних лімфатичних вузлах на боці
ураження.
М — Віддалені метастази
Мx — недостатньо даних для визначення віддалених метастазів
М0 — віддалені метастази не визначаються
М1 — наявні віддалені метастази
Гістологічна класифікація:
1. Неінфільтруючі:
а) внутріпротоковий рак
б) дольковий рак
2. Інфільтруючі:
а) інфільтруючий протоковий рак
б) інфільтруючий протоковий рак із переважанням внутріпротокового компоненту

