ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 732
Скачиваний: 0
СОДЕРЖАНИЕ
2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
3)Враховуючи розповсюдження амілоїдозу,
Грануляційна тканина (макро і мікроскопія)
Класифікація ексудативного запалення
Морфологічна характеристика склеромної гранульоми.
Механізми розвитку реакцій гіперчутливості
Порівняльна характеристика критеріїв злоякісності і доброякісності
Диференційні ознаки доброякісних і злоякісних пухлин
1.Пухлини нейроепітеліальної тканини:
Хронічні лейкози лімфоцитарного походження
Некласичні прояви крупозної пневмонії:
Загальні прояви крупозної пневмонії:
Особливості бронхопневмоній залежно від віку хворих:
Морфологічні особливості залежно від виду інфекційного агента:
Патоморфологічна характеристика
Патоморфологічна характеристика
Патоморфологічна характеристика
Типові патоморфологічні зміни при бронхоектазах:
Патоморфологічна характеристика
Варіанти розвитку емфіземи легень:
1. Легенева (дихальна) недостатність.
3. Хронічна правошлуночкова серцева недостатність.
Патоморфологічна характеристика
Патоморфологічна характеристика
Класифікація Клініко-анатомічна класифікація раку легені:
Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
Патоморфологічна характеристика Морфологічні форми езофагіту:
Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
Мікроскопічні форми раку стравоходу:
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика
IV. За морфологічними змінами:
115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
Хронічні лейкози лімфоцитарного походження – визначення, різновиди, хронічні парапротеїнемічні лейкози: мієломна хвороба клініко-анатомічна та патоморфологічна характеристика, наслідки.
+
Хронічні лейкози лімфоцитарного походження – визначення, різновиди, хронічні парапротеїнімічні лейкози: первинна макроглобулінемія та хвороба тяжких ланцюгів: клініко-анатомічна та патоморфологічна характеристика, наслідки.
|
Парапротеїнемічні лейкози (дискразії)- злоякісні імунопроліферативні захворювання, що мають здатність синтезувати парапротеїни (однорідні імуноглобуліни, або їх фрагменти). |
|||
|
Діагноз |
Мієломна хвороба |
Первинна макроглобулінемія Вальденстрема |
Хвороба тяжких ланцюгів Франкліна |
|
Походження пухлинних клітин |
Плазматичні клітини, що покинули гермінативний центр, і мігрували в кістковий мозок. Розрізняють такі мієломні клітини:
(поліморфноклітинні, дрібноклітинні) |
Плазматичні клітини, що покинули гермінативний центр, і мігрують до екстрамедулярних центрів гемопоезу. |
Плазматичні клітини, що покинули гермінативний центр, і мігрують екстрамедулярних центрів гемопоезу. |
|
Генотип |
Перебудови гену тяжких ланцюгів Ig, делеції і хромосомі 13q. |
Делеція 6q хромосоми. |
Точкові мутації константного домену СН1. |
|
Синтез патологічних імуноглобулінів та їх фрагментів. |
Моноклональні антитіла, обмежені плазмою і позаклітинною рідиною – найбільш часті IgG, але можуть бути і інші форми; вільні легкі ланцюги – білок Бенс-Джонса проникний через нефротичний бар’єр, тому виявляється в сечі. Біохімічні варіанти мієломи: А, Д, Е, Бенс-Джонса. |
Моноклональні антитіла, обмежені плазмою і позаклітинною рідиною – найбільш часті IgМ (білок М). |
Важкі ланцюги α-HCD, γ-HCD, µ-HCD відповідно IgA, IgG, IgM |
|
Контингент хворих |
Люди похилого віку з ліричними ураженнями кісток, гіперкальціємією та нирковою не достатністю |
Люди похилого віку, частіше в поєднанні з лімфоплазмоцитарною лімфомою. |
Рідкісне захворювання, що здебільшого зустрічається у пацієнтів із лімфоплазматичною лімфомою та лімфомою маргінальної зони. |
|
Морфологія |
1.Мікро- В КМ плазматичні клітини інфільтрують інтерстицій пластами, мають перинуклеарне просвітлення (розвинений а.Гольджі) і ексцентричне ядро; плазмобласти з конденсованим хроматином та добре вираженим ядерцем; химерні багатоядерні клітини. Внаслідок порушення синтезу імуноглобулінів з’являються клітини з включеннями інтактних або денатурованих білків: клітини з яскраво-червоною цитоплазмою, кл. Мота з множинними цитоплазматичними вакуолями, клітини з включеннями фібрил, паличкоподібних кристалів, глобул Русселя, тілець Датчера.
КМ: дифузна форма (дифузна мієломна інфільтрація і остеопороз); дифузно-вузлова (дифузний мієломатоз і пухлинні вузли); множинно-вузлова (відсутня мієломна інфільтрація). Кісткова тканина: «пазушне розсмоктування» (розрідження кісткової речовини за рахунок активації остеобластів, відслоювання ендоосту, канали остенів стають широкими); остеолізис, остеопороз – гіперкальціємія – вапняні метастази. Селезінка, печінка, легені, ЛВ –мієломна інфільтрація. Нирки:склероз мозкової і кіркової речовини за рахунок накопичення білку Б-Д, зморщування. |
( пухлинний інфільтрат складається з клітин, схожих як при мієломі).
Збільшені та інфільтровані селезінка, печінка та ЛВ. КМ – рідко.
|
( пухлинний інфільтрат складається з клітин, схожих як при мієломі). 1.Макро Збільшені та інфільтровані селезінка, печінка та ЛВ. КМ – рідко. |
|
Клініка |
Секреція парапротеїнів: амілоїдоз AL, відкладання амілоїду/кристалічних речовин, парапротеїнемічний набряк. Мієломна нефропатія. Синдром підвищеної в’язкості. Парапротеїнемічна кома. Аутоінфекція. |
Геморагічний синдром – геморагії Підвищення в’язкості крові – престази/ стази. Парапротеїнемічна ретинопатія. Амілоїдоз.
|
Гіпогамаальбумінемія – аутоінфекція, сепсис. |
Хронічні лейкози моноцитарного походження – визначення, різновиди, клініко-анатомічна та патоморфологічна характеристика, наслідки.
Моноцитарного походження
І. Пухлини з гістіоцитів (« гістіоцитози»)- походять з тканинних макрофагів:
-
Реактивний гістіоцитоз синусів лімфатичних вузлів;
-
Гістіоцитарна саркома .
ІІ. Пухлини із дендритних клітин:
-
Саркома з клітин Лангерганса;
-
Саркома інтердигітуючих і фолікулярних дендритних клітин;
-
Гістіоцитоз із клітин Лангерганса (гістіоцитоз Х)
-мікроморфологія: клонанальна проліферація дендритних антиген-репризентуючих клітин Лангерганса, що експресують антиген CD1; характерними для них є наявність в цитоплазмі НХ- тілець (гранули Бірбека), що нагадують тенісну ракетку; виражена вакуолізація цитоплазми .
-макроморфологія: інфільтрація пухлинними клітинами шкіри, кісткового мозку, гепатоспленомегалія; деструктивні остеолітичні зміни кісткової тканини
Лімфоми. Визначення, класифікація. Лімфома Беркіта –– етіологія, гістологічна характеристика.
Лімфоми-регіональні пухлинні захворювання кровотворної та ліфатичної системи.
До цієї групи захворювань відносять-
1.лімфосаркому
2.грибкоподібний мікоз
3.хворобу Сезарі
4.ретикулосаркому
5.лімфогранелуматоз (хвороба Ходжкіна)
За походженням лімфоми бувають-1.В-клітинні 2.Т-клітинні.
Класифікація Люкез і Колінс:
В-клітинні лімфоми поділяють на-
1.Дрібноклітинні
2.Центроцитарні
3.Імунобластні
4.Плазмоклітинні
Т-клітинні на-
1.Дрібноклітинні
2.З лімфоцитів з перекрученими ядрами
3.Представлені грибковидним мікозом і хворобою Сезарі.
Лімфома Беркіта-ендемічне захворювання ,зустрічається серед населення екваторіальної африки, хворіють частіше діти 4-8 років.
Виникнення лімфоми повязують з герпесоподібним вірусом у лімфатичних вузлах.
Пухлина локалізується у верхній або нижній щелепі, в яєчниках, рідше в нирках, наднирникових залозах, лімфатичних вузлах.
Пухлина складається з дрібних лімфоцитоподібних клітин , серед яких зустрічаються великі із світлою цитоплазмою макрофаги, має вигляд зоряного неба.
Лімфоми – визначення, класифікація, грибоподібний мікоз, хвороба Сезарі та ретикулосаркома клініко-анатомічна та патоморфологічна характеристика, наслідки.
-
Лімфома - це пухлина, що походить із клітин лімфоїдної тканини.
-
Класифікація лімфом:
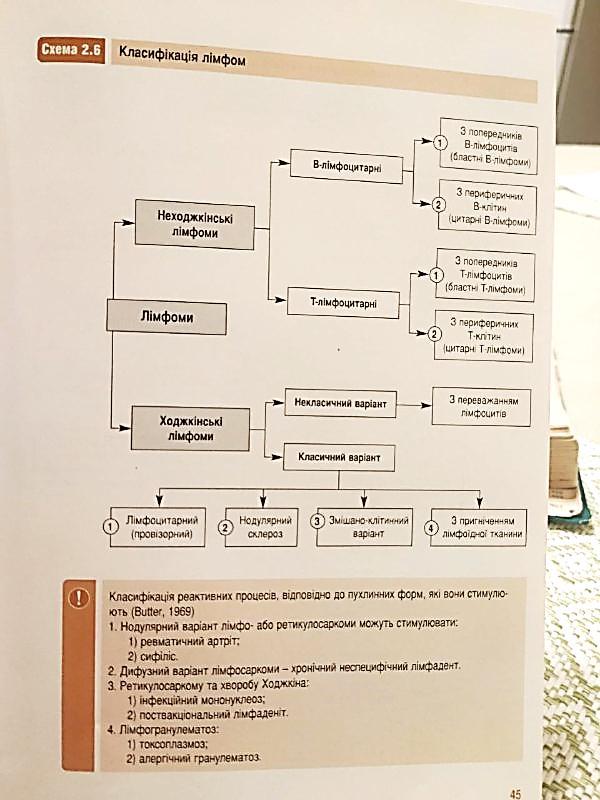
Грибоподібний мікоз – відносно доброякісна Т-клітинна лімфома шкіри.
Морфологія: епідерміс та верхній шар дерми інфільтровані Т-клітинами, плазматичними клітинами, фібробластами, еозинофілами, великими клітинами зі значною кількістю мітозів. Всі це клітини і формують пухлинний інфільтрат.
Пухлинні вузли м*які, виступають над поверхнею шкіри, нагадують форму гриба, легко вкриваються виразками. Можуть бути на шкірі, слизових оболонках, у м*язах, внутр. органах.
Клінічно виділяють 3 стадії:
-
Запальна премікотична
-
Стадія бляшок
-
Пухлинна стадія
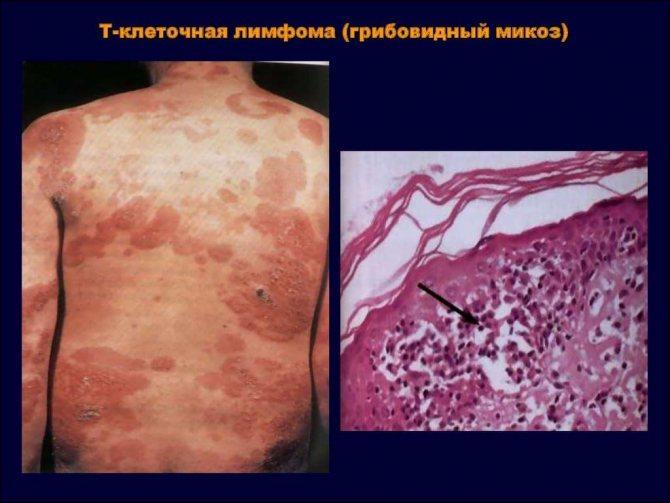
Хвороба Сезарі – Т-лімфоцитарна лімфома шкіри з лейкемізацією.
Шкіра, кров та кістковий мозок інфільтровані Т-лімфоцитами, атипічними мононуклеарними клітинами з серповидним ядром – клітини Сезарі.
Пухлинні вузли формуються на обличчі, спині, гомілках. Іноді зустрічається пухлинна інфільтрація селезінки, печінки, нирок.
Клінічна
картина:
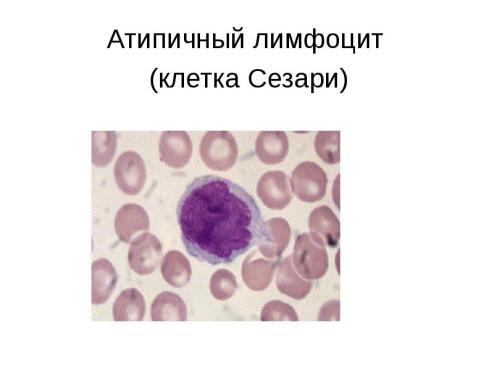
Проявляється генералізованою екзофоліативною еритродермією. Перебіг не агресивний.
Прогноз у більшості випадків несприятливий, хоча є випадки виправданого радикального лікування.
Ретикулосаркома – злоякісна пухлина, яка складається з ретикулярних клітин та гістіоцитів, які продукують ретикулярні волокна, обплітаючи ними клітини ретикулосаркоми.
Лімфоми – визначення, класифікація, лімфома Ходжкіна, клініко-анатомічна та патоморфологічна характеристика, наслідки.
-
Лімфома - це пухлина, що походить із клітин лімфоїдної тканини.
-
Класифікація лімфом:
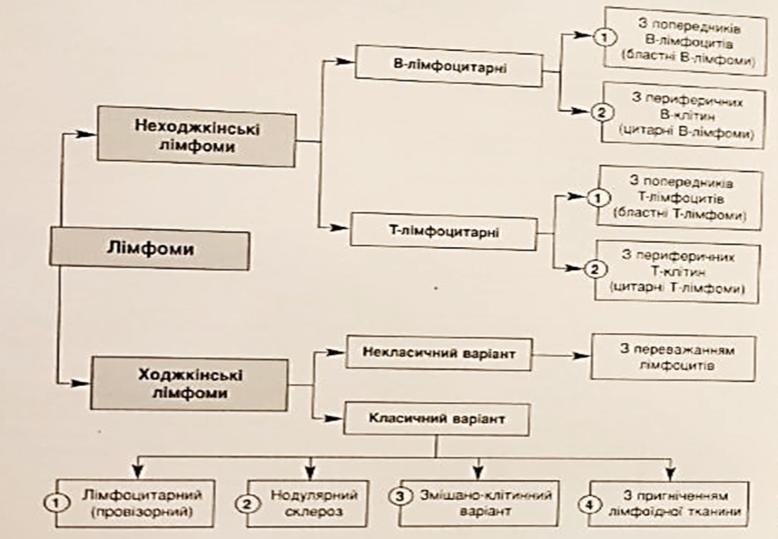
Лімфогранулематоз,
або хвороба Ходжкіна
–
хронічне рецидивне, рідше гостро
перебігаюче захворювання, при якому
розростання пухлини відбувається
переважно в лімфатичних вузлах.
4 Варіанти (стадії):
-
З перевагою лімфоїдної тканини (лімфогістіоцитарний):
-
ранні стадії;
-
мікроскопічно: зрілі лімфоцити + гістіоцити
-
Нодулярний (вузловий) склероз: – найбільш поширений варіант;
-первинно розв. в середостінні,
- молодий вік;
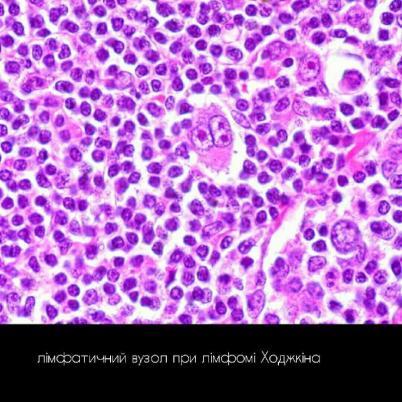
-мікроскопічно: кл. Рід-Березовського-Штернберга в центрі та лімфоцити, еозинофіли, макрофаги по периферії
- ЕВV-
-
Змішано-клітинний варіант:
- 2-3 стадії;
-розповсюдження пат.процесу
-мікроскопічно: кл. Рід-Березовського-Штернберга, гігантські клітини Ходжкіна, лімфоцити, еозинофіли, плазматичні кл., нейтрофіли, осередки некрозу та фіброзу
- молоді дорослі та люди 55> років
-ЕВV+
-
Варіант з пригніченням (витісненням) лімфоїдної тканини:
-несприятливий перебіг
-генералізація процесу
-мікроскопічно: дифузні розростання сполучної тканини + поодинокі атипові клітини або лімфоїдна тканина, витіснена кл. Ходжкіна, Рід-Березовського-Штернберга
-склероз не розвивається
Патоморфологічно:
-
збільшені медіастинальні, позачеревні лімфовузли, що зростаються між собою в пакети.
-
Спочатку м*які та соковиті, сірі або сіро-рожеві. В подальшому стають щільними, сухими, некроз+склероз.
-
-
При генералізації хвороби: збільшується селезінка, набуває пістрявого вигляду «порфірова селезінка»
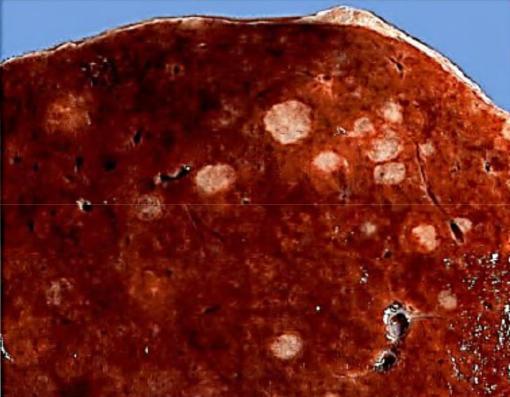
Порфірова селезінка
Найбільш характерна ознака: атипові клітини :
-
Малі кл. Ходжкіна
-
Великі кл. Ходжкіна
-
Багатоядерні кл. Рід-Березовського-Штернберга
Лімфоми-регіональні пухлинні захворювання кровотворної та ліфатичної системи.
До цієї групи захворювань відносять-
1.лімфосаркому
2.грибкоподібний мікоз
3.хворобу Сезарі
4.ретикулосаркому
5.лімфогранелуматоз (хвороба Ходжкіна)
За походженням лімфоми бувають-1.В-клітинні 2.Т-клітинні.
Класифікація Люкез і Колінс:
В-клітинні лімфоми поділяють на-

