ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 747
Скачиваний: 0
СОДЕРЖАНИЕ
2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
3)Враховуючи розповсюдження амілоїдозу,
Грануляційна тканина (макро і мікроскопія)
Класифікація ексудативного запалення
Морфологічна характеристика склеромної гранульоми.
Механізми розвитку реакцій гіперчутливості
Порівняльна характеристика критеріїв злоякісності і доброякісності
Диференційні ознаки доброякісних і злоякісних пухлин
1.Пухлини нейроепітеліальної тканини:
Хронічні лейкози лімфоцитарного походження
Некласичні прояви крупозної пневмонії:
Загальні прояви крупозної пневмонії:
Особливості бронхопневмоній залежно від віку хворих:
Морфологічні особливості залежно від виду інфекційного агента:
Патоморфологічна характеристика
Патоморфологічна характеристика
Патоморфологічна характеристика
Типові патоморфологічні зміни при бронхоектазах:
Патоморфологічна характеристика
Варіанти розвитку емфіземи легень:
1. Легенева (дихальна) недостатність.
3. Хронічна правошлуночкова серцева недостатність.
Патоморфологічна характеристика
Патоморфологічна характеристика
Класифікація Клініко-анатомічна класифікація раку легені:
Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
Патоморфологічна характеристика Морфологічні форми езофагіту:
Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
Мікроскопічні форми раку стравоходу:
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика
IV. За морфологічними змінами:
115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
1.Дрібноклітинні
2.Центроцитарні
3.Імунобластні
4.Плазмоклітинні
Т-клітинні на-
1.Дрібноклітинні
2.З лімфоцитів з перекрученими ядрами
3.Представлені грибковидним мікозом і хворобою Сезарі.
Лімфогранулематоз(хвороба Ходжкіна)-хронічне рецидивне , рідше гостре захворювання при якому розростання пухлини відбувається переважно в лімфатичних вузлах.
За морфологічними ознаками виділяють- 1.ізольований 2.розповсюджений гранулематоз.
При ізольованому- зміни в одній групі лімфатичних вузлів: 1.шийні 2.медіастинальні 3.позаочеревинні. 4.рідше пахвові, пахвинні.
Спочатку вузли: 1.мякі 2.соковиті 3.сірі або сіро-рожеві , потім стають 1.щільні 2.сухі 3.з осередками некрозу і склерозу.
Розповсюджений гранулематоз може локалізуватися в : 1.селезінці 2.печінці 3.шлунку 4.легенях 5. шкірі.
В першу чергу збільшується селезінка, на розрізі- 1.пульпа червона з множинними з множинними блідо-жовтими осередками некрозу і склерозу 2. пістрявий «порфировий »вигляд. Притаманні метастази.
Мікроскопічно знаходять 1.проліферацію лімфоцитів 2.гістіоцитів 3.ретикулярник клітин серед яких еозинофіли, плазматичні клітини, нейтрофільні лейкоцити. Утворюються вузлики що підлягають казеозному некрозу і склерозу.
Характерною ознакою хвороби Ходжкіна є проліферація атипічних клітин серед яких розрізняють- 1.малі клітини Ходжкіна(аналогічні лімфобластам) 2.одноядерні гігантські клітини(великі кліт.Ходжкіна) 3.багатоядерні клітини, часто стають великих розмірів.
Клініко морфологічна класифіція
Виділяють чотири варіанти хвороби
1.Варіант з перевагою лімфоїдної тканини(лімфогстіоцитарний)
2.Нодулярний склероз
3.змішано-клітинний варіант
4.варіат з придушенням лімфоїдної тканини
Варіант з перевагою лімфоїдної тканини-прояв ранньої фази хвороби. Мікроскопічно- проліферація зрілих лімфоцитів, частково гістіоцитів, що стирає малюнок лімфатичного вузла.
Нодулярний склероз- властивий для доброякісного перебігу хвороби, первинний процес розвивається в средостінні.
Мікроскопічно- розростання сполучної тканини, яка оточує клітинні скопичення. Серед цих клітин знаходять кліт. Березовського-Штернберга, а по периферії лімфоцити.
Змішано-клітинний варіант- розповсюдження патологічного процесу. Мікроскопічно-1. проліферація лімфоїдних елементів, 2.гігантські клітини Ходжкіна і Березовського-Штернберга, 3.скопичення лімфоцитів, еозинофілів, плазматичних клітин ,нейтрофільних лейкоцитів 4.некроз, фібриноз.
Варіат з придушенням лімфоїдної тканини- при несприятливому перебігу хвороби, відображає генералізацію лімфогранелуматозу.
В одних випадках спостерігається- 1.дифузне розростання сполучної тканини 2.лімфоїдна тканина витісняється атиповими клітинами серед яких кліт. Ходжкіна, Березовського-Штернберга, склероз не розвивається.
Варіант з витісненням лімфоїдної тканини атиповими клітинами називається саркомою Ходжкіна.
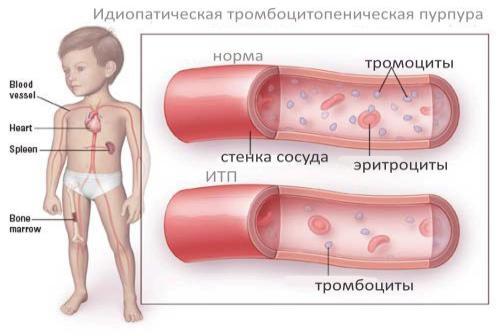
Тромбоцитопенії –– визначення, класифікація, клініко-анатомічна та патоморфологічна характеристика, наслідки.
Тромбоцитопенії
Група захворювань, що характеризується зменшенням кількості тромбоцитів (<150*109/л) у зв’язку з збільшенням їх руйнуванням або споживанням, недостатнім утворенням.
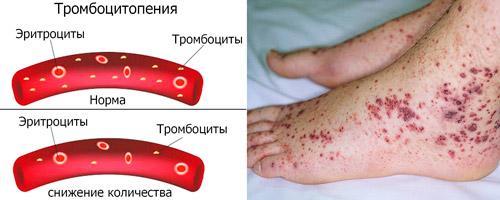
Класифікація:
1)Спадкові – зміни властивостей тромбоцитів (тромбоцитопатії)
2)Набуті – механічне пошкодження тромбоцитів/мегакаріоцитів. {-Імунні , -Неімунні.}
-
Імунні :
-
Алоімунні (несумісність за однією із систем крові),
-
Трансімунні (проникнення аутоантитіл матері через плаценту),
-
Гетеро імунні ( порушення антигенної структури тромбоцита),
-
Аутоімунні (вироблення антитіл проти власних незмін. антит. тромбоцитів)
*ідіопатично аутоімунна тромбоцитопенія – причину аутоагресії проти тромбоцитів важко з’ясувати
-
Неімунні –
-
Механічна травма тромбоцитів(спленомегалія),
-
Пригнічення проліферації кісткового мозку (КМ) клітин (радіація, апластична анемія),
-
Заміщення КМ(розростання пухлинних клітин),
-
Збільшення потреби тромбоцитів (тромбоз-ДВЗ-синдром),
-
Недостатність вітаміну В12, фолієвої кислоти (анемії)
-
Соматична мутація(хвороба Маркіафави-Мікелі)
Прояви:
1. Геморагічний синдром з крововиливами в слизові оболонки (петехії, екхімози), паренхіму, шкіру + кровотечі
2. Спленомегалія – гіперплазія лімфоїдних фолікул
3. Збільшення мегакаріоцитів в КМ
4. Збільшення лімфатичних вузлів(лімфаденопатія) , збільшення тромбоцитів в розмірах
5. Геморагії --- Анемії
Тромбоцитопатії –– визначення, класифікація, клініко-анатомічна та патоморфологічна характеристика, наслідки.
Тромбоцитопатії
Група захворювань/синдромів, що призводить до порушення гомеостазу, якісна неповноцінність, дисфункція тромбоцитів.
Патоморфологічна характеристика: Проявляються в вигляді геморагічного синдрома.
(- група геморагічних діатезів з геморагічними проявами на рівні судин мікроциркуляторного русла)
*Можуть перебігати з більш/менш вираженою тромбоцитопатією (геморагічний синдром)
Класифікація: 1)Спадкові
-
За типом дисфункції
-
Морфологічні зміни
-
Біохімічні порушення тромбоцитів
*Самостійні хвороби - тромбостения Гланцмана (мембранні аномалії тромбоцитів)
*Синдроми – синдром Чедіака-Хігасі ( недостатність в тромбоцитах щільних тілець І типу + їх компонентів)
2)Набутті
-
При гемобластозах
-
При мієлопроліферативних захворюваннях + ессенціальна тромбоцитемія
-
При В12 – дефіцитної анемії
-
При цирозах, пухлинах та паразитарних захворюваннях печінки
-
При гормональних порушеннях (гіпоестрогенія, гіпотиреоз)
-
Скорбута
-
При променевій хворобі
-
При ДВЗ-синдромі та активації фібринолізу
-
При масивних гемотрансфузіях
-
Медикаментозні/Токсичні
Тромбоцитопатії – всі форми, при яких спостерігається стабільні функціональні морфологічні, біохімічні порушення. Тромбоцитопенії, що не зникають при нормалізації їх кількості в крові
-//- невідповідність вираженості геморагічного синдрому ступеня тромбоцитопенії
Генетично обумовлені форми патології тромбоцитів – тромбоцитопатії (з іншими спадковими дефектами)
Тромбоцитопатія вторинна – якісне дефект тромбоцитів непостійний( слабший/зникає після ліквідації тромбоцитопатії)
Атеросклероз – визначення, етіологія, патогенез.
Атеросклероз – це хронiчне захворювання, яке виникає внаслiдок порушення жирового та бiлкового обмiну i характеризуеться ураженням артерiй еластичного та м'язовоеластичного типу у виглядi вiдкладання в iнтимi лiпiдiв i бiлкiв з наступним розростанням навколо них сполучної тканини.
Атеросклероз є одним з різновидів артеріосклерозу (склерозу артерій незалежно від причини), який відображає порушення обміну саме ліпідів і білків і називається ще «метаболічний артеріосклероз».
Етіологія. Атеросклероз (АС) – поліетіологічне захворювання, зумовлене поєднанням:
-
порушення жирового і білкового обмінів;
-
ушкодження ендотелію.
Важливі в розвитку атеросклерозу такі фактори:
-
Обмінні (екзо- та ендогенні):
Гіперліпідемії і гіперхолестеринемії – в залежності від причини вони можуть бути:
-
Первинні (генетичні) – внаслідок спадкових порушень обміну ліпідів (наприклад внаслідок мутації в генах, що кодують рецептори до ЛПНЩ);
-
Вторинні – розвиваються при інших основних патологіях, наприклад при ЦД, гіпотиреозі, нефротичному синдромі і можуть призводити до ускладнень.
-
Аліментарні – пов’язані з особливостями харчування.
Важливо зазначити , що найбільше на розвиток атеросклерозу впливають не так підвищені концентрації цих речовин в крові, як порушення балансу між ЛП (збільшення концентрації ЛПНЩ при зменшенні ЛПВЩ – дисліпопротеїнемія), внаслідок чого порушується регуляція обміну холестерину і він починає відкладатися в клітинах інтими артерій.
-
Гормональні – доведено, що деякі гормони, як от інсулін сприяють розвитку атеросклерозу. Особливо це небезпечно при ЦД, коли інсулін виділяється в надмірних кількостях. Тоді як тироксин і естрогени, навпаки, знижують рівень розвитку АС. Відповідно, контролювати рівень ліпідів для запобігання розвитку АС необхідно при гіпотиреозі і зменшенні концентрації естрогенів в крові.
-
Гемодинамічний фактор - при АГ збільшується навантаження на ендотелій => збільшується проникність судинної стінки, в т.ч. і для ліпідних комплексів = це спричинює пошкодження ендотелію, в результаті чого і відкладаються ліпіди в стінці. При АГ у венах можливе утворення атеросклеротичних бляшок і в їх стінках.
-
Нервовий фактор – стрес призводить до порушення нейроендокринної регуляції обміну ліпідів , викиду в кров катехоламінів і вазомоторних порушень.
-
Судинний фактор – стан судинної стінки може погіршуватися при деяких захворюваннях (інфекційні, інтоксикаційні, АГ), внаслудок чого можливе виникнення атеросклеротичних змін. Пристінкові та інтрамуральні тромби теж сприяють швидшому «будуванню» АС-бляшок.
-
Спадковість
-
Вік – з віком збільшується частота і вираженість атеросклерозу у людей.
-
Стать – доведено, що чоловіки починають хворіти АС раніше жінок і хвороба протікає у них важче.
-
Віруси (зокрема Herpes simplex) – віруси, що інфікують ендотеліоцити можуть посилювати їх прокоагуляційну активність, викликати деструкцію ендотелію і адгезію тромбоцитів
-
Прийом пероральних контрацептивів (більше 5 років) теж є фактором ризику розвитку АС, зокрема у жінок молодого віку.

