ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 712
Скачиваний: 0
СОДЕРЖАНИЕ
2) Специфіка фібрилярного білка амілоїду дозволяє виділити al-, аа-, af- і asc1- амілоїдоз.
3)Враховуючи розповсюдження амілоїдозу,
Грануляційна тканина (макро і мікроскопія)
Класифікація ексудативного запалення
Морфологічна характеристика склеромної гранульоми.
Механізми розвитку реакцій гіперчутливості
Порівняльна характеристика критеріїв злоякісності і доброякісності
Диференційні ознаки доброякісних і злоякісних пухлин
1.Пухлини нейроепітеліальної тканини:
Хронічні лейкози лімфоцитарного походження
Некласичні прояви крупозної пневмонії:
Загальні прояви крупозної пневмонії:
Особливості бронхопневмоній залежно від віку хворих:
Морфологічні особливості залежно від виду інфекційного агента:
Патоморфологічна характеристика
Патоморфологічна характеристика
Патоморфологічна характеристика
Типові патоморфологічні зміни при бронхоектазах:
Патоморфологічна характеристика
Варіанти розвитку емфіземи легень:
1. Легенева (дихальна) недостатність.
3. Хронічна правошлуночкова серцева недостатність.
Патоморфологічна характеристика
Патоморфологічна характеристика
Класифікація Клініко-анатомічна класифікація раку легені:
Патоморфологічна характеристика Клініко-морфологічні форми гострої ангіни:
Патоморфологічна характеристика Морфологічні форми езофагіту:
Патоморфологічна характеристика Макроскопічні форми раку стравоходу:
Мікроскопічні форми раку стравоходу:
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика форм
Патоморфологічна характеристика
IV. За морфологічними змінами:
115. Парагрип – визначення, етіологія, патогенез, клініко-морфологічна характеристика, ускладнення.
116. Респіраторно-синцитіальна інфекція – етіологія, патогенез, патоморфологія. Наслідки.
119. Морфологічні особливості пневмонії обумовленої короновірусною інфекцією.
120. Віл інфекція –– визначення, етіологія, патогенез, клініко-морфологічна характеристика.
121. Кір: етіологія, патоморфологія, ускладнення. Причини смерті.
122. Краснуха. Етіологія, патогенез, морфологічна характеристика, наслідки.
123. Скарлатина: етіологія, патоморфологія, ускладнення. Причини смерті.
124. Поліомієліт: етіологія, патоморфологія, ускладнення. Причини смерті.
125. Дифтерія: етіологія, класифікація, патоморфологія, ускладнення. Причини смерті.
Набуті, при:
-
інтоксикаціях (свинцем, сульфазолом, барбітуратами)
-
авітамінозах (пелагра)
-
перніціозній анемії
-
деяких захворюваннях печінки
В крові та тканинах порушується пігментний обмін > під дією УФ-променів починається розпад гемоглобіну > гем стає токсичним і роз’їдає підшкірну тканину > з’являються язви, а шкіра набуває коричневого відтінку
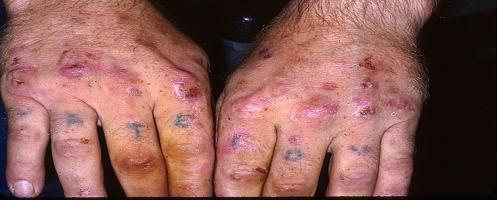
Дистрофії. Змішані дистрофії. Порушення обміну меланіну.
Визначення. Механізм розвитку. Морфологічна характеристика.
Меланін:
-
буро-чорний пігмент
-
синтез здійснюється у меланоцитах – клітинах нейроектодермального походження (із тирозину в меланосомах)
-
регуляція меланогенезу – нейро-ендокринна
-
дає позитивну аргентафінну реакцію (здатний відновлювати аміачний розчин срібла до металічного)
-
забарвлює шкіру, волосся, очі
-
утворення стимулюється ультрафіолетовими променями
Порушення обміну меланіну

Посилення утворення Відсутність синтезу
Набуті Вроджені Поширені Місцеві
ПРИКЛАДИ ПОРУШЕННЯ ОБМІНУ МЕЛАНІНУ
|
Поширений вроджений гіпермеланоз (пігментна ксеродерма)
|
Місцевий набутий меланоз |
|
|
Меланоз товстої кишки |
Пігментні плями (невуси)
|
|
|
Поширений гіпомеланоз (альбінізм) |
Вогнищевий гіпомеланоз (лейкодерма, вітіліго)
|
|
Гіперпігментації (гіпермеланози).
Поширені:
-
Надбаний поширений гіпермелноз розвивається при аддісоновій хворобі. Хвороба пов’язана з ураженням наднирників і розвивається при пухлинах, туберкульозі, амілоїдозі і сифілісі. При зниженні функції наднирників замість адреналіну з тирозину синтезується меланін, а також виникає посилення синтезу АКТГ, який має меланінстимулюючу дію. У шкірі посилюється синтез меланіну, вона набуває коричневого кольору (меланодермія), стає сухою, з лусками. В базальних шарах епідермісу підвищується вміст меланіну в меланоцитах та кератиноцитах (епідермальні клітини, в яких меланін передається по
відростках меланоцитів), у дермі меланін визначається в меланофагах, відмічаються атрофія епідермісу, гіперкератоз.
Меланодермія зустрічається також при ендокринних розладах (гіпогонадизм), авітамінозах (пелагра, цинга), та кахексії.
-
Вроджений поширений гіпермеланоз визначається при пігментній ксеродермі – спадковому захворюванні, при якому підвищується чутливість шкіри до ультрафіолетового випромінювання, внаслідок зниженої секреції ендонуклеази – фермента, який бере участь у відновленні пошкоджень, спичинених УФ-опроміненням. Проявляється плямистою пігментацією шкіри з виникненням гіперкератозу та набряку. Одночасно проявляється фотофобія, сльозоточивість, потемніння рогівки. Може призводити до розвитку злоякісних новоутворень шкіри (рак, меланома).
Місцеві гіперпігментози являють собою ластовинки (веснушки), темно-коричневих плям – лентіго, доброякісних меланоцитарних утворень – невусів та злоякісних пухлин – меланом. Меланоз товстої кишки може розвиватися у похилих людей, частіше у жінок, які страждаються хронічними захворюваннями, що супроводжуються закрепами. При цьому спостерігається локальне чи дифузне забарвлення слизової оболонки товстої кишки в коричневий або чорний колір.
Гіпопігментації.
Поширений гіпомеланоз, або альбінізм – зв’язаний зі спадковою недостатністю або відсутністю фермента тирозинази, проявляється білою шкірою, безкольоровим волоссям, червоними очами.
Місцеві гіпопігментації (частіше надбані, рідше вроджені) носять назву вітіліго, або лейкодерми, що характерна для деяких інфекційних захворюваннях (сифіліс, проказа), ендокринних хворобах (цукровий діабет), а також спостерігається в рубцях шкіри після поранень, опіків, впливу іонізуючого випромінювання.
Дистрофії. Змішані дистрофії. Порушення обміну ліпофусцину. Визначення. Механізм розвитку. Морфологічна характеристика.
Ліпофусцин
-
гліколіпопротеїд
-
дрібний гранулярний золотаво-коричневий
-
накопичується в цитоплазмі через ураження мембран цитоплазматичних органел із-за недостатності клітинних антиоксидантів
-
суданофільний
-
ШИК-(PAS-)позитивний
Ферменти лізосом перетравлюють протеїни та вуглеводи, але деякі ліпіди залишаються неперевареними, утворюючі гранули пігменту ліпофусцину. Лізосоми з неперетравленими матеріалами – ліпофусцинами, носять назву резидуальних (залишкових) тілець.
Ліпофусцинози - збільшення вмісту ліпофусцину в клітинах.
-
первинні (спадкові): вибіркове накопичення пігменту у клітинах якогось органу або системи
-
вторинні
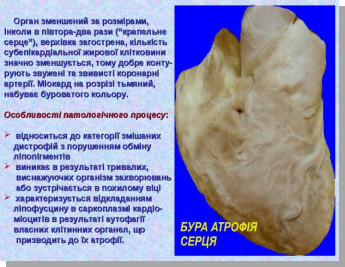
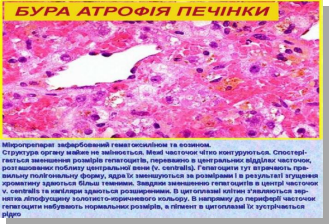
Ліпофусцин найчастіше накопичується в клітинах міокарду, печінки, скелетних мязів при старінні або при виснаженні, що супроводжується розвитком бурої атрофії органів.
Накопичення ліпофусцину в клітинах ЦНС спостерігається при нейрональних ліпофусцинозах. Морфологічно в різних відділах і клітинах НС відмічається надмірне накопичення ліпофусцину, балонна дистрофія, некрози нервових клітин, а також демієлінізація, деструкція аксонів. Клінічно хвороба проявляється слабоумством, руховими розладами (паралічі, судоми, знерухомленість), порушенням зору аж до сліпоти.
Накопичення ліпофусцину можливе і в печінці, в таких випадках розвивається пігментний гепатоз або злоякісна гіпербілірубінемія. Це пов’язано з генетично-обумовленою нестачею ферментів, що забезпечують захват і глюкуронізацію білірубіну в гепатоцитах. Порушення обміну білірубіну виражається у виникненні жовтяниці.
Вторинні ліпофусцинози
|
Причини |
Приклади реалізації |
|
Похилий вік з виснаженням компенсаційно-пристосувальних процесів в органах і тканинах |
Накопичення в кардіоміоцитах, клітинах печінки, нейронах (пігмент “зношування”, “старіння”)
|
|
Недоїдання (кахексія), важкі хронічні захворювання |
Бура атрофія міокарда, печінки
|
|
Інтоксикації ліками
|
Поява ліпофусцину у клітинах при зловживанні знеболювальними препаратами |
|
Недостатність вітаміна Е
|
Присутність у різних клітинних популяціях (пігмент недостатності вітаміну Е) |
|
Підвищене функціональне навантаження |
Ліпофусциноз “перевантажених” відділів міокарда при вадах серця |
|
Інкорпорація наночасточок |
Непряме свідчення присутності в тому чи іншому органі (тканині) наночасточок, бо вони здатні активувати процеси перекисного окислення мембран |
Дистрофії. Змішані дистрофії. Подагра. Визначення. Механізм розвитку. Морфологічна характеристика.
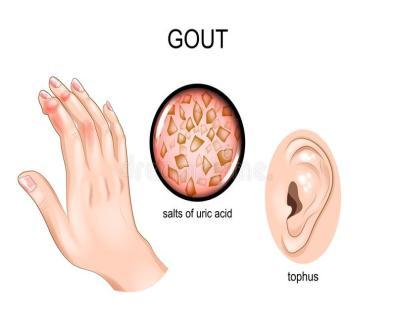
Подагра - хронічне захворювання, при якому в суглобах періодично випадають солі сечокислого натрію, що супроводжується больовим приступом.
Виділяють первинну та вторинну подагру. Первинна - пов’язана з вродженим порушенням пуринового обміну, в основі яких лежить генетичний дефект функції ферментів, що беруть участь в метаболізмі пуринів, або дефекти виведення сечової кислоти нирками.
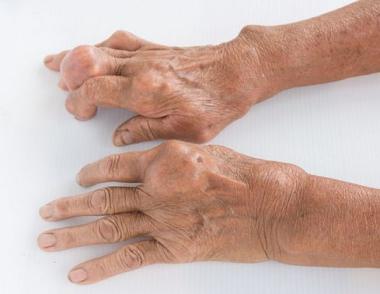
Урати зазвичай випадають у синовії та хрящах мілких суглобів рук та ніг, в сухожиллях і суглобових сумках, в хрящі вушних раковин. Характеризується приступами болі, підвищенням концентрації сечової кислоти в крові та сечі. У відповідь на відкладення солей, виникають некроз та запалення (артрити, бурсіти), навкруги вогнищ некрозу розвивається запальна гранулематозна реакція зі скопиченням гігантських клітин. При значних відкладеннях з розвитком сполучної тканини навколо них, утворюються подагричні шишкі (тонуси), які деформують суглоби. В нирках сечова кислота та її солі накопичуються в канальцях та збірних трубочках у вигляді кристалів, з обтурацією їх просвіту, внаслідок чого розвивається вторинне запалення та атрофічні зміни (подагричні нирки).
Вторинна подагра – розвивається на фоні іншого захворювання, або внаслідок прийому медикаментів (діуретинів, саліцилатів). Може виникнути як ускладнення пухлин кровотворної тканини (при посиленому розпаді пухлинних клітин), ендокринних захворювань, хвороб нирок різної етіології з протікання в нефроцироз.

Дистрофії. Змішані дистрофії. Порушення обміну кальцію.
Класифікація. Механізм розвитку. Морфологічна характеристика.
Порушення обміну кальцію називають кальцинозом, вапняною дистрофією або об вапнуванням. В основі його лежить випадіння солей кальцію із розчиненого стану і відкладання їх в клітинах або міжклітинній речовині. Кальциноз може бути місцевим або системним. В залежності від переваги загальних чи місцевих факторів у розвитку кальцинозу, розрізняють 3 його форми:
-
Метастатична кальцифікація (звапнування) виникає при збільшенні концентрації кальцію або фосфору у крові чи при посиленому виході солей кальцію із депо (гіперпродукція паратгормону, недостатність кальцитоніну, остеомаляція, численні переломи, мієломна хвороба), або ж через знижене виведення таких солей із організму (ураження товстого кишківника, хвороби нирок, гіпервітаміноз D). Носить системний характер: уражаються нирки, міокард, великі артерії, легені (тобто тканини, в яких рівень рН дещо вищій, ніж в інших). Солі кальцію у вигляді фосфату (апатиту) в першу чергу випадають на кристах мітохондрій та в лізосомах, які являють собою матрицю звапнення. Після загибелі клітин звапнення поширюється на волокнисті структури. Зовнішній вигляд при незначному вапнуванні мало змінений. При підвищеній кількості солей кальцію в тканинах вони ущільнюються, погано ріжуться ножем. При цьому відчувається хрускіт. Солі кальцію видно у вигляді білих крупинок і брилок. При мікроскопії відкладання солей кальцію реєструють в клітинах паренхіми і в основній речовині сполучної тканини за ходом волокон. Навколо відкладань спостерігається запальна реакція, іноді – утворення гранульом. При фарбуванні вапно фарбується в темно-синій чи синьо-фіолетовий колір, азотнокислим сріблом у чорний (реакція Косса).
-
Дистрофічне звапнування (петрифікація) розвивається при непорушеному метаболізмі кальцію і фосфору (їх концентрації у крові нормальні) Причини: фізико-хімічні зміни тканин > посилена утилізація вуглекислоти > облужнення; зміни властивостей білкових колоїдів (коагуляція); підвищена активність фосфатаз. Підпадають некротизовані тканини, тромби, рубці, хрящі, мертві паразити, ексудат, завмерлий плід, деякі утворення (псамомні тільця). Найчастіше дистрофічне звапнення зустрічається в легенях (при заживленні фокусів казеозного некрозу при туберкульозі) та в атеросклеротичних бляшках (атерокальциноз). При цьому утворюються вапняні зростки різних розмірів кам’яної щільності – петрифікати, в ряді віипадків, в них з’являється кісткова тканина.
-
Метаболічне звапнування (інтерстиційний кальциноз) з дещо нез’ясованим механізмом розвитку, де провідне значення надають нестійкості буферних систем (рН і білкові колоїди) крові та тканинної рідини, тому кальцій утримується навіть за невисокої концентрації. Спадкова схильність. Розрізняють системний й обмежений варіанти. При системному кальцинозі солі кальцію випадають у шкірі, підшкірній клітковині, за ходом сухожиль, фасцій, у м’язах та сосудах. При обмеженому кальцинозі характерним є відкладення вапна у вигляді пластинок у шкірі пальців рук чи ніг.

