ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 1162
Скачиваний: 0
СОДЕРЖАНИЕ
11.Патологія клітинного ядра (зміни нуклеолеми, нуклеоплазми, стан хроматину,
13. Дистрофія: визначення, причини. Морфогенетичні механізми дистрофій.
24. Фібриноїдне набухання: визначення, механізми, патоморфологія, наслідки.
25. Гіаліноз: визначення, патоморфологічна характеристика, класифікація, наслідки.
27. Класифікація амілоїдозу. Основні клініко-морфологічні форми амілоїдозу.
28. Морфологічні прояви основних видів амілоїдозу.
30. Стромально-судинні жирові дистрофії (ліпідози): визначення, механізми та прояви
32. Змішані дистрофії: визначення, механізми, класифікація.
33. Порушення обміну пігментів: класифікація, характеристика пігментів, значення для клініки.
36. Гемохроматоз: визначення, класифікація, патоморфологія, прояви, наслідки.
48. Порушення обміну міді. Гепатоцеребральна дистрофія (хвороба Вільсона-Коновалова).
51. Патогенез некротичного процесу. Характеристика стадій некрозу.
57. Апоптоз: визначення, механізми, морфологія, значення для організму.
67. Артеріальне повнокрів’я (гіперемія): визначення, види, значення.
71. Серцево-судинна недостатність: визначення, види, механізми розвитку.
76. Морфологічні прояви набряку легень та набряку головного мозку.
77. Морфологія стадій набряку легень при гострій серцевій недостатності.
78. Недостатність лімфообігу: причини, класифікація, морфологічні прояви.
82. Плазморагія: визначення, причини, механізм розвитку, морфологічна характеристика.
88. Міопатії. Класифікація, клініко-морфологічна характеристика. Вроджені і токсичні міопатії.
92. Тромбоемболічний синдром: визначення, характеристика.
95. Клініко-патологоанатомічні особливості і наслідки постішемічно-реперфузійних пошкоджень органів.
110. Геморагічне, гнильне запалення: визначення, особливості ексудату.
111. Наслідки ексудативного запалення та роль у патогенезі захворювань.
113. Етіопатогенетичні фактори, що ведуть до розвитку проліферативного запалення.
115. Класифікація проліферативного запалення.
116. Інтерстиційне запалення: визначення, причини, морфологічні прояви, наслідки.
120.Морфологія запалення при туберкульозі. Клініко- морлогічні особливості туберкульозного запалення
156. Прогресія і гетерогенність пухлин. Особливості клітинної популяції в пухлинному фокусі.
157. Основні властивості пухлини. Особливості будови, паренхіма і строма пухлини.
159. Найважливіші клініко-патологічні прояви пухлинного росту. Поняття про рецидив пухлини.
161. Метастазування: види, закономірності, механізми. Метастатичний каскад.
163. Номенклатура і принципи класифікації пухлин. Діагностика пухлин.
164. Морфологічні особливості доброякісних і злоякісних пухлин.
165. Епітеліальні пухлини: визначення, класифікація.
166. Морфологічні особливості carcinoma in situ.
167. Рак: визначення, класифікація, морфологічні особливості основних форм.
170. Морфологічні особливості основних форм аденогенного і недиференційованого раку.
171. Морфологічні особливості пухлин печінки.
172. Морфологічні особливості пухлин нирок.
173. Морфологічні особливості пухлин шкіри
174. Морфологічні особливості пухлин та пухлиноподібних уражень грудної залози.
178. Морфологічні особливості пухлин статевих залоз: яєчників, яєчок.
179. Мезенхімальні пухлини: визначення, гістогенез.
180. Пухлини м’яких тканин: класифікація.
181.Класифікація мезенхімальних пухлин.
189. Пухлини із меланінутворюючої тканини. Невус. Визначення. Класифікація.
190.Диспластичний (атиповий) невус, морфологічна характеристика, значення.
1.Пухлини нейроепітеліальної тканини:
194.Пухлини вегетативної нервової системи. Класифікація, морфологічні особливості.
195.Особливості пухлин дитячого віку. Класифікація пухлин дитячого віку.
196. Гамартома та гамартобластома: визначення, морфологічна характеристика.
197. Тератома і тератобластома: визначення, морфологічна характеристика.
200. Особливості метастазування та прогноз пухлин дитячого віку.
202. Класифікації хвороб. Поняття про Міжнародну класифікацію хвороб.
203. Діагноз: визначення і загальна характеристика. Діагноз у педіатрії.
205. Принципи побудови діагнозу.
208. Ускладнення основного захворювання: визначення, загальна характеристика.
209. Супутні захворювання: визначення, загальна характеристика.
210. Поняття про патрморфоз хвороб. Види патоморфозу.
212. Етіологія, патогенез, патоморфологія постгеморагічних анемій.
213. Етіологія, патогенез, класифікація, патоморфологія анемій внаслідок порушення кровотворення.
214. Етіологія, патогенез, класифікація, патоморфологія гемолітичних анемій.
216. Тромбоцитопатії: визначення, класифікації, характеристика.
226.Лімфоми. Етіологія, патогенез, класифікація. Особливості лімфом у дитячому віці.
227. Лімфома Ходжкіна. Морфологічні варіанти класичної лімфоми Ходжкіна.
228.Неходжкінські лімфоми. Класифікація, морфологічні прояви, прогноз
229. Основні принципи морфологічної діагностики пухлин системи крові.
230.Захворювання серцево-судинної системи у дитячому віці: клініко-морфологічна характеристика.
233.Клініко-морфологічні форми атеросклерозу, їх морфологічна характеристика, причини смерті.
235. Патоморфологічні зміни в судинах, серці та внутрішніх органах при гіпертонічній хворобі.
239. Інфаркт міокарда. Визначення. Класифікація інфаркту міокарда.
242. Патоморфологія гострого, рецидивуючого та повторного інфаркту міокарда.
243. Морфологічна характеристика екстракардіальних змін при інфаркті міокарда.
251. Клініко-морфологічні форми ревматизму. Патологічна анатомія, ускладнення і причини смерті.
259.Ревматоїдний артрит – етіологія, патогенез, патоморфологія змін в суглобах, ускладнення.
261.Хвороба Бехтєрєва – етіологія, патогенез, патоморфологічна характеристика, ускладнення.
277. Вірусні пневмонії. Етіологія, патогенез, патологічна анатомія, ускладнення, причини смерті.
280 Бронхоектази – визначення, етіологія, патогенез, патоморфологічна характеристика, ускладнення.
287. Хвороби нервової системи у дитячому віці: морфологічна характеристика.
288. Хвороба Альцгеймера. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення
289. Розсіяний склероз. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення
293. Хвороба Педжета. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення.
294. Фіброзна дисплазія. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення.
295. Остеомієліт. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення.
297. Міотонія. Визначення, патогенез, клініко-морфологічна характеристика.
298. Міопатії. Класифікація, клініко-морфологічна характеристика. Вроджені і токсичні міопатії.
304. Виразкова хвороба шлунка та дванадцятипалої кишки. Визначення, морфогенез.
308. Патоморфологія хронічного апендициту. Ускладнення хронічного апендициту.
309. Ентерит. Коліт. Визначення. Класифікація. Морфологічні критерії хронічного коліту.
313. Неспецифічний виразковий коліт. Етіологія, патогенез, патологічна анатомія, ускладнення.
314. Хвороба Крона. Етіологія, патогенез, патологічна анатомія, ускладнення.
315. Дивертикули. Визначення. Класифікація. Патологічна анатомія, ускладнення.
318. Хвороби печінки, жовчного міхура та підшлункової залози.
319. Стеатоз печінки. (жировий гепатоз)
320. Масивний некроз печінки (токсична дистрофія печінки).
323. Хронічні вірусні гепатитии
345. Гідронефроз. Визначення. Морфогенез, морфологічна характеристика, наслідки
346. Кістозні хвороби нирок: класифікація, морфологічна характеристика.
347. Амілоїдознирок.Визначення,причини,морфологічнахарактеристика, наслідки.
351. Акромегалія. Визначення, причини розвитку, клініко-морфологічні прояви.
352. Хвороба Іценко-Кушинга. Визначення, причини розвитку, клініко-морфологічні прояви.
353. Нецукровий діабет. Визначення, причини розвитку, класифікація, клініко- морфологічні прояви.
354. Хвороба Аддісона. Визначення, етіологія, патогенез, морфологічні прояви, причини смерті.
355. Синдром Уотерхауза-Фридеріксена. Визначення, етіологія, клініко- морфологічні прояви.
357. Тиреоїдит Хашимото. Визначення, етіологія, патоморфологія, наслідки.
358. Зоб (струма, воло). Визначення. Класифікація. Причини, механізми розвитку, морфологічні прояви.
360. Гіпотиреоїдизм. Кретинізм. Мікседема. Визначення, етіологія, морфологічна характеристика.
361. Рак щитоподібної залози. Класифікація, патоморфологічна характеристика.
363. Гіпопаратиреоз. Визначення, причини, механізм розвитку, морфологічна характеристика.
372. Ендометріоз. Визначення, причини, морфологічна характеристика.
374. Пухлини міометрію. Класифікація, морфологічна характеристика.?
375. Пухлини яєчників. Класифікація, морфологічна характеристика. Особливості раку яєчників.
376. Мастит. Визначення, класифікація, морфологічна характеристика, ускладнення, наслідки.
382. Запальні захворювання яєчок. Класифікація, морфологічна характеристика.
387. Емболія навколоплідними водами. Етіологія, патогенез, морфологічна характеристика, наслідки.
389. Хоріокарцинома. Етіологія. Морф.Х-тика,особливості будови пухлини; метастазування, прогноз.
393. Гаметопатії, бластопатії, ембріопатії: етіологія, патогенез, морф характеристика.
394. Фетопатії. Патоморф. Х-тика, наслідки інфек. Та неінфек. Діабетичної і алкогольної фетопатії.
395. Вроджені вади розвитку: причини.
396. Недоношеність і переношеність. Затримка внут.Утробного розвитку. Клініко-морф х-стика. Прогноз.
411. Ушкодження від температурних впливів. Опіки. Тепловий удар.
413. Ятрогенна лікарська патологія.
414. Інфекційний процес, інфекція і інфекційна хвороба.
416. Особливості інфекційних захворювань у дитячому віці.
424 Вірусний, кампілоподібний, стафілококовий та коліентерити.
446. Ускладнення і причини смерті хворих на первинний, гематогенний і вторинний туберкульоз.
92. Тромбоемболічний синдром: визначення, характеристика.
Тромбоемболічний синдром — симптомокомплекс, зумовлений наявністю вогнища тромбоутворення або значним підвищенням зсідання крові.
Про тромбоемболічним синдромі кажуть в тих випадках, коли тромб або частина його відривається, перетворюється в тромбоемболи, циркулює в крові по великому колу кровообігу і, обтуріруя просвіт артерій, викликає розвиток множинних інфарктів. Нерідко тромбоемболія змінюється ємболотромбозом, тобто нашаруванням тромбу на тромбоемболії. Джерелом тромбоемболії частіше бувають тромби на стулках мітрального або аортального клапанів , межтрабекулярних тромби лівого шлуночка і вушка лівого передсердя, тромби аневризми серця (ішемічна хвороба, пороки серця), аорти і великих артерій (атеросклероз).
93.Тромбоемболія легеневої артерії: визначення, етіологія, патогенез. Види та наслідки (раптова смерть, геморагії, інфаркт легень, легенева гіпертензія).
Тромбоемболія легеневої артерії (ТЕЛА) - закриття Просвіту великих, Середніх або малих гілок легеневої артерії тромбом, Який утворюється найчастіше у великих венах ніжніх кінцівок або тазу, тобто якщо емболами стають тромби вен великого кола кровообігу або камер правої половини серця, то вони потрапляють в розгалуження легеневої артерії.
При тромбоемболії дрібних гілок легеневої артерії зазвичай розвивається геморагічний інфаркт легені, а при тромбоемболії великих гілок настає раптова смерть. Іноді раптова смерть настає в тих випадках, коли тромбоемболії виявляється в місці розгалуження основного стовбура легеневої артерії. У генезі смерті при тромбоемболії легеневої артерії надається значення не стільки механічному фактору закриття просвіту судини, скільки пульмокоронарному рефлексу. При цьому спостерігається спазм бронхіального дерева, гілок легеневої артерії і вінцевих артерій серця.
Внаслідок ТЕЛА розвівається гіпертензія в малому колі кровообігу и компенсоване або Частіше декомпенсованого легенево серце.
94. Патогенез та стадії розвитку інфаркту: ішемія, некроз, організація. Морфологічні прояви інфаркту в органах (серце, головний мозок, нирки, селезінка, легені, кишка).
Стадії:
1.Ішемі́я — зниження кровопостачання чи повне його припинення у тканинах, що призводить до нестачі кисню і глюкози, необхідних для клітинного метаболізму.
2. Некроз-під час гістологічного дослідження область інфаркту є некротизовану тканину, в якій периваскулярно зберігаються «острівці». Ділянка некрозу відокремлена зоною повнокров'я і лейкоцитарної інфільтрації (демаркационное
запалення) . Цю стадію характеризують не тільки некротичні зміни в осередку інфаркту, але і глибокі дисциркуляторні та обмінні порушення поза цим вогнища. Вони характеризуються фокусами нерівномірного кровонаповнення, крововиливами, зникненням глікогену, появою в них.
3.рубцювання (організація) інфаркту починається по суті тоді, коли на зміну лейкоцитам приходять макрофаги і молоді клітини фібробластічного ряду. Ділянка некрозу (вгорі) відмежований від збереженого міокарда (внизу) зоною
демаркационного запалення.Макрофаги беруть участь в розробці некротичних мас, в їх цитоплазмі появляються ліпіди, продукти тканинного детриту. Фібробласти, володіючи високою ферментативною активністю, беруть участь в фібрилогенезі. Організація інфаркту відбувається як із зони демаркації, так і з «острівців» збереглася тканини в зоні некрозу. Цей процес триває 7-8 тижнів, однак ці терміни змінюються залежно від розмірів інфаркту та реактивності організму хворого. Новостворена сполучна тканина спочатку пухка, типу грануляційної, потім дозріває в грубоволокнисту рубцеву, в якій навколо збережених судин видно острівці гіпертрофованих м'язових волокон.
Інфаркт - це судинний (ішемічний) некроз, слідство і крайнє вираження ішемії. Інфаркт - найчастіший вид некрозу.
Форма, величина, колір і консистенція інфаркту можуть бути різними. Найчастіше інфаркти бивають кліновидними, підстава клина звернена до капсулі, а вістря - до воріт органу. Вони утворюються в селезінці, нирках, легенях. Рідше інфаркти мають неправільную форму . Такі інфаркти зустрічаються в серці, мозку, кишечнику.
У серці інфаркт зазвичай білий з геморагічним вінчиком, має неправильну форму, зустрічається частіше в лівому шлуночку і міжшлуночкової перегородки , вкрай рідко - в правому шлуночку і передсерді. Омертвіння може локалізуватися під ендокардом (субендокардіальний інфаркт), епікардом (субепікардіальний інфаркт) або охоплювати всю товщу міокарда (трансмуральний інфаркт). В області інфаркту на ендокардит нерідко утворюються тромботичні, а на перикарді - фібринозні накладення, що пов'язано з розвитком реактивного запалення навколо ділянок некрозу. Найчастіше інфаркт міокарда зустрічається на тлі атеросклерозу і гіпертонічної хвороби та розглядається як самостійне захворювання.
У головному мозку частіше виникає білий інфаркт, який швидко розм'якшується. Якщо інфаркт утворюється на тлі значних розладів кровообігу, венозного застою, то вогнище змертвіння мозку просочується кров'ю і стає червоним (вогнище червоного розм'якшення мозку). Інфаркт локалізується зазвичай в підкіркових вузлах, руйнуючи провідні шляхи мозку, що проявляється паралічами. Інфаркт мозку, як і інфаркт міокарда, найчастіше зустрічається на тлі атеросклерозу і гіпертонічної хвороби та є одним із проявів цереброваскулярних захворювань.
У легенях в переважній більшості випадків утворюється геморагічний інфаркт. Він добре відмежований, має форму конуса, основа якого звернена до плеври. На плеврі в області інфаркту з'являються накладення фібрину (реактивний плеврит). У вістря конуса, зверненого до кореня легені, нерідко виявляється тромб або ембол в гілці легеневої артерії. Омертвілі тканина щільна, зерниста, темно-червоного кольору.Геморагічний інфаркт легенів зазвичай виникає на тлі венозного застою.
У нирках інфаркт, як правило, білий з геморагічним вінчиком, конусоподібний ділянку некрозу охоплює або коркове речовина, або всю товщу паренхіми. При закритті основного артеріального стовбура розвивається тотальний або субтотальний інфаркт нирки.
В селезінці зустрічаються білі інфаркти , нерідко з реактивним фібринозним запаленням капсули і подальшим утворенням спайок з діафрагмою, парієтальним листком очеревини, петлями кишечника. Ішемічні інфаркти селезінки пов'язані з тромбозом і емболією. При тромбозі селезінкової вени іноді утворюються венозні інфаркти.
У кишечнику інфаркти геморагічні і нерідко піддаються гангренозному розпаду, що веде до прориву стінки кишки і розвитку перитоніту.
95. Клініко-патологоанатомічні особливості і наслідки постішемічно-реперфузійних пошкоджень органів.
Реперфузійний синдром - це комплекс клінічних проявів відновлення кровообігу в раніше ішемізованих тканинах, що супроводжується пошкодженням клітин, тканин і органів на місцевому та системному рівні з розвитком поліорганної недостатності.
Цей синдром є універсальною відповіддю організму на ішемію будь-якої етіології. В першу фазу – ішемії спостерігається результат гіпоксії – дистрофія та некроз, в залежності від тривалості. В другу фазу- реперфузії пошкодження клітин продовжується, внаслідок дії вільних радикалів, що призводить до некротичних та дистрофічних змін, розповсюдження ураження, дезорганізації структурних компонентів, фрагментації м’язових волокон, навкруги некроза-запалення з лімфоцитарною інфільтрацією, набряком, гіперемією.
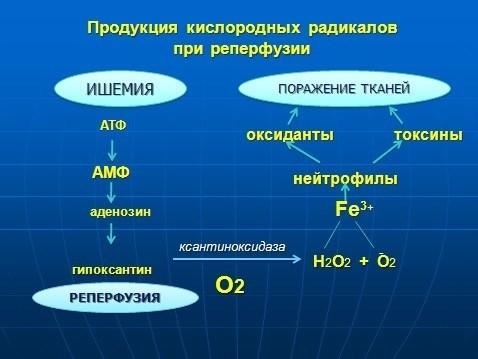
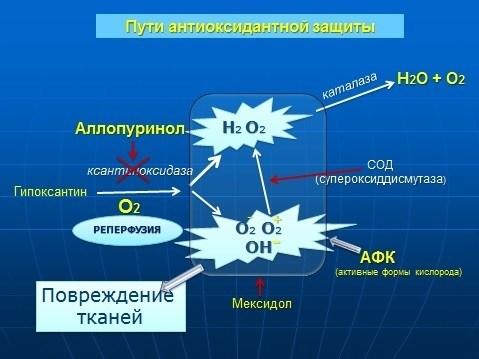
Надмірне накопичення кальцію в ішемізованих структурах в період їх реперфузии індукує активацію прокоагулянтних механізмів в оточуючих, непошкоджених тканинах, що призводить до розвитку тромбу, емболії судин, порушення васкуляризації, трофіки, оксигенації альтерованих структур.
96.Захисні реакції організму людини, їх взаємодія та особливості (бар’єри, лейкоцитарна реакція, імунні реакції).
реакції гіперчутливості
Реакції гіперчутливості - це місцеві імунні (алергічні) реакції, що відбуваються в сенсибилизированном організмі.
Виділяють 5 механізмів, з яким пов'язані реакції гіперчутливості.
Перший механізм пов'язаний з алергічними антитілами, або реагінами (IgE), які фіксуються на поверхні клітин (лаброцитів, базофіли). Викид медіаторів при з'єднанні антитіл з кліткою (антигеном) веде до розвитку гострого запалення - анафілактичної реакції негайного типу.
Другий механізм представлений цитотоксичною і цитолитичною дією на Відповідні клітини циркулюючих антитіл і (або) комплементу - цитотоксичні реакції. Цитоліз може бути обумовлений або комплементом (цитотоксичність, опосередкована комплементом), які активується при з'єднанні антитіл з антигеном, або антитілами (цитотоксичність, опосередкована антитілами), які можуть бути пов'язані з клітинами - К-клітинами і NK-клітинами.
Близькі до цитотоксичних реакцій реакції інактивації і нейтралізації, в основі яких лежить вплив антитіл на біологічно активні молекули ферментів, гормонів, факторів згортання і рецептори клітин, що веде до їх інактивації без пошкодження клітин і тканин. Захворювання, при яких рецептори стають мішенню для антитіл (аутоантитіл), виділені в особливу групу «антитільної хвороби рецепторів». До них відносять: інсулін-резистентний (I типу) цукровий діабет, міастенія, тиреотоксикоз, варіанти гиперпаратиреоза.
Третій механізм пов'язаний з токсичною дією на клітини і тканини циркулюючих імунних комплексів, що веде до активації компонентів комплементу і розвитку реакції імунних комплексів (иммунокомплексная реакція).
Четвертий механізм обумовлений дією на тканини ефекторних клітин - лімфоцитів-кілерів і макрофагів. Розвивається цитолиз, обумовлений лімфоцитами.
П'ятий механізм – гранулематоз, у дорослих найчастіше виникає продуктивний гранулематозний міокардит, у дітей - проміжний ексудативний дифузний (див. Відповідне питання).
Отже, одні імунологічні механізми є проявом гуморального імунітету (антитіла, складові комплементу, що циркулюють комплекси антиген - антитіло), інші - клітинного імунітету (лімфоцити, макрофаги). Це визначає характер реакцій гіперчутливість і принципи їх класифікації.
Реакції, пов'язані з иммунопатологический механізмами, які є проявом гуморального імунітету, називають реакціями гіперчутливість негайного типу (ГНТ), а пов'язані з иммунопатологический механізмами, службовцями проявом клітинного імунітету, - реакціями гіперчутливість уповільненого типу (ГЗТ). Крім того, виділяють реакції трансплантаційного імунітету (реакції відторгнення).
Лейкемоїдні (лейкоцитарні) реакції
Лейкемоїдні реакції - це оборотні, вторинні, симптоматичні зміни з боку білої крові, які характеризуються глибоким зрушенням лейкоцитарної формули вліво.
лейкемоїдні реакції не є самостійним захворюванням, на відміну від лейкозу, а носять вторинний симптоматичний характер.
Як правило, лейкемоїдні реакції виникають внаслідок впливу на організм бактеріальних, вірусних інфекцій, надзвичайних стресових подразників, а також різноманітних патогенних факторів бактеріальної і небактериальной природи, що викликають алергічну реакцію організму. З усуненням дії основного етіологічного фактора виникає і швидка нормалізація складу периферичної крові.


