ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.04.2024
Просмотров: 1143
Скачиваний: 0
СОДЕРЖАНИЕ
11.Патологія клітинного ядра (зміни нуклеолеми, нуклеоплазми, стан хроматину,
13. Дистрофія: визначення, причини. Морфогенетичні механізми дистрофій.
24. Фібриноїдне набухання: визначення, механізми, патоморфологія, наслідки.
25. Гіаліноз: визначення, патоморфологічна характеристика, класифікація, наслідки.
27. Класифікація амілоїдозу. Основні клініко-морфологічні форми амілоїдозу.
28. Морфологічні прояви основних видів амілоїдозу.
30. Стромально-судинні жирові дистрофії (ліпідози): визначення, механізми та прояви
32. Змішані дистрофії: визначення, механізми, класифікація.
33. Порушення обміну пігментів: класифікація, характеристика пігментів, значення для клініки.
36. Гемохроматоз: визначення, класифікація, патоморфологія, прояви, наслідки.
48. Порушення обміну міді. Гепатоцеребральна дистрофія (хвороба Вільсона-Коновалова).
51. Патогенез некротичного процесу. Характеристика стадій некрозу.
57. Апоптоз: визначення, механізми, морфологія, значення для організму.
67. Артеріальне повнокрів’я (гіперемія): визначення, види, значення.
71. Серцево-судинна недостатність: визначення, види, механізми розвитку.
76. Морфологічні прояви набряку легень та набряку головного мозку.
77. Морфологія стадій набряку легень при гострій серцевій недостатності.
78. Недостатність лімфообігу: причини, класифікація, морфологічні прояви.
82. Плазморагія: визначення, причини, механізм розвитку, морфологічна характеристика.
88. Міопатії. Класифікація, клініко-морфологічна характеристика. Вроджені і токсичні міопатії.
92. Тромбоемболічний синдром: визначення, характеристика.
95. Клініко-патологоанатомічні особливості і наслідки постішемічно-реперфузійних пошкоджень органів.
110. Геморагічне, гнильне запалення: визначення, особливості ексудату.
111. Наслідки ексудативного запалення та роль у патогенезі захворювань.
113. Етіопатогенетичні фактори, що ведуть до розвитку проліферативного запалення.
115. Класифікація проліферативного запалення.
116. Інтерстиційне запалення: визначення, причини, морфологічні прояви, наслідки.
120.Морфологія запалення при туберкульозі. Клініко- морлогічні особливості туберкульозного запалення
156. Прогресія і гетерогенність пухлин. Особливості клітинної популяції в пухлинному фокусі.
157. Основні властивості пухлини. Особливості будови, паренхіма і строма пухлини.
159. Найважливіші клініко-патологічні прояви пухлинного росту. Поняття про рецидив пухлини.
161. Метастазування: види, закономірності, механізми. Метастатичний каскад.
163. Номенклатура і принципи класифікації пухлин. Діагностика пухлин.
164. Морфологічні особливості доброякісних і злоякісних пухлин.
165. Епітеліальні пухлини: визначення, класифікація.
166. Морфологічні особливості carcinoma in situ.
167. Рак: визначення, класифікація, морфологічні особливості основних форм.
170. Морфологічні особливості основних форм аденогенного і недиференційованого раку.
171. Морфологічні особливості пухлин печінки.
172. Морфологічні особливості пухлин нирок.
173. Морфологічні особливості пухлин шкіри
174. Морфологічні особливості пухлин та пухлиноподібних уражень грудної залози.
178. Морфологічні особливості пухлин статевих залоз: яєчників, яєчок.
179. Мезенхімальні пухлини: визначення, гістогенез.
180. Пухлини м’яких тканин: класифікація.
181.Класифікація мезенхімальних пухлин.
189. Пухлини із меланінутворюючої тканини. Невус. Визначення. Класифікація.
190.Диспластичний (атиповий) невус, морфологічна характеристика, значення.
1.Пухлини нейроепітеліальної тканини:
194.Пухлини вегетативної нервової системи. Класифікація, морфологічні особливості.
195.Особливості пухлин дитячого віку. Класифікація пухлин дитячого віку.
196. Гамартома та гамартобластома: визначення, морфологічна характеристика.
197. Тератома і тератобластома: визначення, морфологічна характеристика.
200. Особливості метастазування та прогноз пухлин дитячого віку.
202. Класифікації хвороб. Поняття про Міжнародну класифікацію хвороб.
203. Діагноз: визначення і загальна характеристика. Діагноз у педіатрії.
205. Принципи побудови діагнозу.
208. Ускладнення основного захворювання: визначення, загальна характеристика.
209. Супутні захворювання: визначення, загальна характеристика.
210. Поняття про патрморфоз хвороб. Види патоморфозу.
212. Етіологія, патогенез, патоморфологія постгеморагічних анемій.
213. Етіологія, патогенез, класифікація, патоморфологія анемій внаслідок порушення кровотворення.
214. Етіологія, патогенез, класифікація, патоморфологія гемолітичних анемій.
216. Тромбоцитопатії: визначення, класифікації, характеристика.
226.Лімфоми. Етіологія, патогенез, класифікація. Особливості лімфом у дитячому віці.
227. Лімфома Ходжкіна. Морфологічні варіанти класичної лімфоми Ходжкіна.
228.Неходжкінські лімфоми. Класифікація, морфологічні прояви, прогноз
229. Основні принципи морфологічної діагностики пухлин системи крові.
230.Захворювання серцево-судинної системи у дитячому віці: клініко-морфологічна характеристика.
233.Клініко-морфологічні форми атеросклерозу, їх морфологічна характеристика, причини смерті.
235. Патоморфологічні зміни в судинах, серці та внутрішніх органах при гіпертонічній хворобі.
239. Інфаркт міокарда. Визначення. Класифікація інфаркту міокарда.
242. Патоморфологія гострого, рецидивуючого та повторного інфаркту міокарда.
243. Морфологічна характеристика екстракардіальних змін при інфаркті міокарда.
251. Клініко-морфологічні форми ревматизму. Патологічна анатомія, ускладнення і причини смерті.
259.Ревматоїдний артрит – етіологія, патогенез, патоморфологія змін в суглобах, ускладнення.
261.Хвороба Бехтєрєва – етіологія, патогенез, патоморфологічна характеристика, ускладнення.
277. Вірусні пневмонії. Етіологія, патогенез, патологічна анатомія, ускладнення, причини смерті.
280 Бронхоектази – визначення, етіологія, патогенез, патоморфологічна характеристика, ускладнення.
287. Хвороби нервової системи у дитячому віці: морфологічна характеристика.
288. Хвороба Альцгеймера. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення
289. Розсіяний склероз. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення
293. Хвороба Педжета. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення.
294. Фіброзна дисплазія. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення.
295. Остеомієліт. Визначення, етіологія, патогенез, морфологічна характеристика, ускладнення.
297. Міотонія. Визначення, патогенез, клініко-морфологічна характеристика.
298. Міопатії. Класифікація, клініко-морфологічна характеристика. Вроджені і токсичні міопатії.
304. Виразкова хвороба шлунка та дванадцятипалої кишки. Визначення, морфогенез.
308. Патоморфологія хронічного апендициту. Ускладнення хронічного апендициту.
309. Ентерит. Коліт. Визначення. Класифікація. Морфологічні критерії хронічного коліту.
313. Неспецифічний виразковий коліт. Етіологія, патогенез, патологічна анатомія, ускладнення.
314. Хвороба Крона. Етіологія, патогенез, патологічна анатомія, ускладнення.
315. Дивертикули. Визначення. Класифікація. Патологічна анатомія, ускладнення.
318. Хвороби печінки, жовчного міхура та підшлункової залози.
319. Стеатоз печінки. (жировий гепатоз)
320. Масивний некроз печінки (токсична дистрофія печінки).
323. Хронічні вірусні гепатитии
345. Гідронефроз. Визначення. Морфогенез, морфологічна характеристика, наслідки
346. Кістозні хвороби нирок: класифікація, морфологічна характеристика.
347. Амілоїдознирок.Визначення,причини,морфологічнахарактеристика, наслідки.
351. Акромегалія. Визначення, причини розвитку, клініко-морфологічні прояви.
352. Хвороба Іценко-Кушинга. Визначення, причини розвитку, клініко-морфологічні прояви.
353. Нецукровий діабет. Визначення, причини розвитку, класифікація, клініко- морфологічні прояви.
354. Хвороба Аддісона. Визначення, етіологія, патогенез, морфологічні прояви, причини смерті.
355. Синдром Уотерхауза-Фридеріксена. Визначення, етіологія, клініко- морфологічні прояви.
357. Тиреоїдит Хашимото. Визначення, етіологія, патоморфологія, наслідки.
358. Зоб (струма, воло). Визначення. Класифікація. Причини, механізми розвитку, морфологічні прояви.
360. Гіпотиреоїдизм. Кретинізм. Мікседема. Визначення, етіологія, морфологічна характеристика.
361. Рак щитоподібної залози. Класифікація, патоморфологічна характеристика.
363. Гіпопаратиреоз. Визначення, причини, механізм розвитку, морфологічна характеристика.
372. Ендометріоз. Визначення, причини, морфологічна характеристика.
374. Пухлини міометрію. Класифікація, морфологічна характеристика.?
375. Пухлини яєчників. Класифікація, морфологічна характеристика. Особливості раку яєчників.
376. Мастит. Визначення, класифікація, морфологічна характеристика, ускладнення, наслідки.
382. Запальні захворювання яєчок. Класифікація, морфологічна характеристика.
387. Емболія навколоплідними водами. Етіологія, патогенез, морфологічна характеристика, наслідки.
389. Хоріокарцинома. Етіологія. Морф.Х-тика,особливості будови пухлини; метастазування, прогноз.
393. Гаметопатії, бластопатії, ембріопатії: етіологія, патогенез, морф характеристика.
394. Фетопатії. Патоморф. Х-тика, наслідки інфек. Та неінфек. Діабетичної і алкогольної фетопатії.
395. Вроджені вади розвитку: причини.
396. Недоношеність і переношеність. Затримка внут.Утробного розвитку. Клініко-морф х-стика. Прогноз.
411. Ушкодження від температурних впливів. Опіки. Тепловий удар.
413. Ятрогенна лікарська патологія.
414. Інфекційний процес, інфекція і інфекційна хвороба.
416. Особливості інфекційних захворювань у дитячому віці.
424 Вірусний, кампілоподібний, стафілококовий та коліентерити.
446. Ускладнення і причини смерті хворих на первинний, гематогенний і вторинний туберкульоз.
-
Механізми утворення ексудату та їх регуляція; нейтрофільний лейкоцит та його роль в ексудативному запаленні.
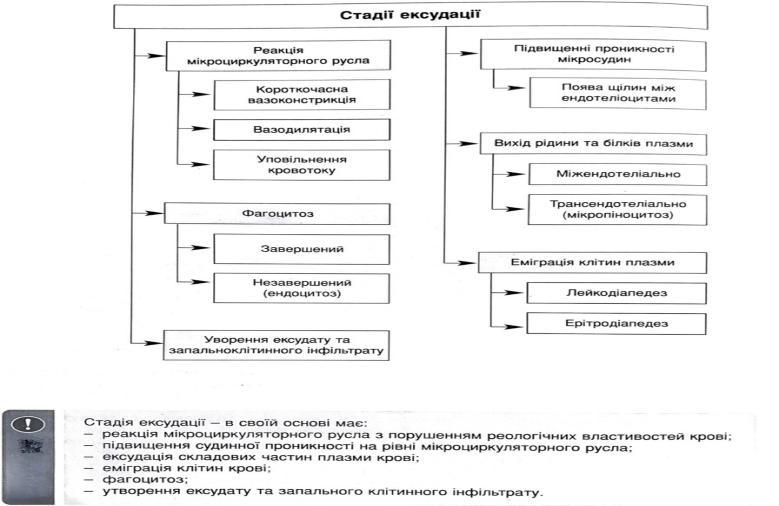
Реакція мікроциркуляторного русла з порушенням реологічних властивостей крові. Зміни мікросудин починаються з рефлекторного спазму, зменшення просвіту капілярів і артеріол, який швидко змінюються розширенням всієї судинної сітки зони запалення і перш за все посткапілярів і венул. Запальна гіперемія обумовлює підвищення температури і почервоніння ураженої ділянки. При початковому спазмі судин перебіг крові в артеріолах прискорюються, а потім уповільнюється. В лімфатичних судинах як і в кровоносних спочатку відбувається прискорення потоку, а потім його сповільнення. Лімфатичні судини переповнюється лімфою і лейкоцитами.
Зміни реологічних властивостей крові полягають в тому, що в розширених венулах і посткапілярах при сповільненні течії крові порушується розподіл в кров’яному потоці лейкоцитів. Поліморфноядерні лейкоцити виходять з течії, збираються в крайові зоні та розміщується вздовж стінки судини. Крайове розміщення нейтрофілів змінюється їх прилипанням до стінок судин і подальшою еміграцією за межі судини.
Підвищення судинної проникності на рівні мікроциркуляторного русла є однією з важливих ознак запалення. Різноманітні тканинні зміни, своєрідні запаленню в значній мірі визначається станом судинної проникності, глибиною його пошкодження. З підвищенням судинної проникності пов’язані ексудація в тканини та порожнини рідкої частини плазми крові, еміграція клітин крові, утворення ексудату і запального клітинного інфільтрату.
Еміграція клітин крові, тобто вихід їх з крові через стінку судин, відбувається за допомогою хемотаксичних медіаторів. Нейтрофіли прилипають до стінки судин, потім утворюють відростки, які проникають між ендотеліальними клітинами- міжендотеліальна еміграція. Через базальну мембрану нейтрофіли проникають на основі феномена тіксотропії, тобто переходу гелю мембрани в золь при дотику клітини до мембрани. В білясудинній тканині нейтрофіли продовжують рух за допомогою псевдоподій. Процеси міграції лейкоцитів носить назву лейкодіапедезу, еритроцитів - еритродіапндезу.
Фагоцитоз — це поглинання і перетравлення клітинами різноманітних тіл як живої, так і неживої природи.
Фагоцитований об’єкт, оточений інвагінованою цитомембраною утворює фагосому. При злитті її з лізосомою виникає фаголізосома, в якій за допомогою гідролітичних ферментів відбувається внутрішньоклітинне перетравлення. При завершеному фагоцитозі значну роль відіграють антибактеріальні катіонні білки лізосом нейтрофілів; вони вбивають мікроби, які потім перетравлюється.
Накопичення ексудату в тканині веде до збільшення її в об’ємі, здавлювання нервових закінчень і появи болю, виникнення якого при запаленні пов’язує також дії медіаторів, до порушення функції тканин або органів. При скупченні в тканинах ексудату з переважанням нерідкої його частини йдеться про запальний клітинний інфільтрат, в якому можуть переважати клітини як гематогенного, так і гістіогенного походження.
-
Серозне запалення: визначення, етіологія, патогенез, морфологічні прояви, наслідки; типові приклади – опіки, серозна пневмонія. Серозне запалення характеризується виділенням з судини ексудату, в якому міститься від 2 до 5% білка та незначна кількість клітинних елементів. Перебіг серозного запалення, як правило, гострий. Частіше всього запалення виникає на плівках серозних порожнин, слизових та мозкових оболонках, рідкий випадок — внутрішніх органах.
Морфологічна картина. В серозних порожнинах при цьому накопичується серозний ексудат — каламутна рідина, бідна клітинними елементами, серед яких переважають злущені клітини мезотелію і поодинокі нейтрофіли; оболонки здають повнокровним, наприклад, при серезному менінгіті. При запаленні слизових оболонок, які також стають повнокровними, до ексудату примішуються слиз і злущені клітини епітелію, виникають серозний катар слизової оболонки. В печінці рідина накопичується в парасинусоїдальних просторах, міокарді — між м’язовими волокнами, в нирках — порожнині клубочкової капсули.
Серозне запалення проявляється пропотіванням рідини з невеликим вмістом клітин у простори, утворені внаслідок ушкодження поверхневих епітеліоцитів, або порожнини тіла, вистелені очеревиною, плеврою чи перикардом. Як правило, при серозному запаленні рідина не інфікуються мікроорганізмами і не містить великої кількості лейкоцитів. У порожнини тіла рідина може потрапляти із плазми, у результаті підвищеної проникності судин, або з секретів мезотеліальних клітин, унаслідок місцевого подразнення; скупчення рідини в цих порожнинах називають ефузією. Поява пухиря на шкірі внаслідок опіку або вірусних інфекцій зумовлена скупченням серйозний рідини всередині епідермісу або безпосередньо під ним.
Причиною серозного запалення можуть бути різні інфекційні агенти, дія термічних і хімічних факторів, аутоінтоксикація. Внаслідок серозного запалення частіше всього буває сприятливим. Навіть при значній кількості ексудат розсмоктується. У внутрішніх органах внаслідок серозного запалення при хронічному його перебігу іноді розвивають склероз. Значення для організму цього виду запалення залежить від ступеня функціональних порушень. В порожнині серцевої сорочки ексудат утруднює роботу серця, в плевральній порожнині — призводить до колапсу легені.
-
Фібринозне запалення: визначення, етіологія, патогенез, морфологічні прояви, наслідки, основні види (крупозне, дифтеритичне); типові приклади – фібринозний плеврит, перикардит, крупозна пневмонія. Фібринозний ексудат утворюється у разі значного пропотівання рідини з судин або за наявності місцевого прокоагулянтного подразника. При значному підвищенні проникності судин білки з високою молекулярною масою, такі як фібриноген, залишають кров, і в позаклітинному просторі утворюється й відкладається фібрин. Фібринозний ексудат є характерною ознакою запалення порожнин тіла, таких як мозкові оболони, перикард і плевра. Мікроскопічно фібрин має вигляд еозинофільної ніздрюватої сітки з волокон, інколи - аморфної маси. Фібринозний ексудат може розсмоктуватися завдяки фібринолізу й знешкоджуватися макрофагами. Якщо не видалився, згодом він може зумовити проростанні фібробластів і кровоносних судин, призводячи до рубцювання.
При фібринозному запаленні ексудат має властивість згортатись у результаті утворення фібрину. Це пов'язано з виділенням у зоні запалення великої кількості тромбопластину. Локалізуються фібринозне запалення в слизових і серйозних оболонках, рідше — в товщі органів. Залежно від ступеня та глибини некрозу тканини ексудат або утворюється на вільній поверхні тканини і в серозних порожнинах, або ж може виділятися в саму тканину, у зв'язку з чим розрізняють крупозну та дифтеритичну форми запалення.
Крупозне запалення спостерігається, коли некроз захоплює лише поверхневі відділи тих або інших покривів у зв'язку з чим ексудат згортається на вільній поверхні, де він з'являється. Найчастіше це має місце на серозних оболонках (плеврит, перикардит), на слизових оболонках, особливо дихальних шляхів (трахеїт, бронхіт) та в легенях (крупозна пневмонія).
Морфологічна картина. Зовні на серозних та слизових оболонках ексудат має вигляд сірувато-білої плівки, що легко знімається, інколи вона може перекривати просвіт, зокрема трахеї, бронхів. Поверхня тканини в зоні запалення гіперемована, тьмяна, мікроскопічно ексудат має вигляд сіточки, в якій містяться лейкоцити, десквамовані клітини, а безпосередньо в підлеглій тканині виявляються типові ознаки запального процесу у вигляді набряку, повнокрів'я судин, інфільтрації клітинними елементами.
Серозні оболонки містять на своїй поверхні ніби волосяний покрив— ниточки фібрину. Особливо демонстративно це спостерігається на епікарді при фібринозному перикардиті ("волохате серце"). При цьому захворюванні спостерігається характерний клінічний феномен у вигляді "шуму тертя перикарду". Морфологічно він характеризується нагромадженням фібрину у вигляді гомогенних, неправильної форми скупчень.
Крупозне запалення у внутрішніх органах трапляється рідко. Найтиповішим у цьому відношенні є запальний процес при фібринозній пневмонії, що спостерігається на шостий-сьомий день захворювання. У цей періоду просвітах альвеол нагромаджується полінуклеарні лейкоцити, що фагують збудника захворювання (пневмококи Френкеля), а самі гинуть. У результаті підвищення активності ферментів лізосом в лейкоцитах (нейтрофілах) може мати місце фібриноліз; у протилежному випадку, фібрин не розчиняється і проростає сполучною тканиною.
Дифтеритичне запалення відрізняється глибшим ступенем розвитку некрозу і просочуванні некротичних мас фібрином. При цьому має місце некроз не тільки поверхневих відділів, а й глибше розташованих ділянок тканини. У результаті фібриноген, що виходить із просвіту судин, при контакті з некротизованою тканиною відразу ж згортається. Чіткої межі між фібринозною плівкою та підлеглою тканиною, на відміну від крупозного запалення, в даному випадку не існує.
Причини фібринозного запалення різноманітні:його можуть спричиняти диплококи Френкеля, стрептококи стафілококи, збудники дифтерії і дизентерії, мікобактерії туберкульозу, віруси грипу. Крім інфекційних агентів, фібринозне запалення може бути спричиненим токсинами і отрутами ендогенного або екзогенного походження.
Перебіг фібринозного запалення зазвичай гострий.
Наслідки фібринозного запалення слизових і серйозних оболонок різні. На слизових оболонках після відриву плівок залишаються різної глибини дефекти- виразки; при крупозному запаленні вони поверхневі; при дифтеритичному — глибокі і залишають після себе рубцеві зміни. На серозних оболонках можливе розсмоктування ексудату. Однак нерідко маси фібрину підлягають організації, що призводить до утворення спайок між серозними листками плеври, очеревини, серцевої сорочки. Наслідком фібринозного запалення може бути і повне заростання серозної порожнини сполучною тканиною — її облітерація. Значення фібринозного запалення дуже велике, тому що воно є морфологічною основою багатьох захворювань; спостерігаються при інтоксикації. При утворенні плівок гортані, трахеї виникає небезпека асфіксії; при відриві плівок в кишк можлива кровотеча з виразок, що утворилися. Після перенесеного фібринозного запалення можуть залишатися виразки, що довго рубцюються та не загоюються.


